Internukleäre Ophthalmoplegie
Marcus Toral BA, Jaclyn Haugsdal, MD, Michael Wall, MD
8. Juni 2017
Erstpräsentation
Hauptbeschwerde
„Vision in meinem linken Auge ist verschwommen und ich sehe doppelt“
Geschichte der gegenwärtigen Krankheit
Ein 40-jähriger Mann, der sich in der Notaufnahme beschwerte, klagte über akuter Beginn verschwommenes Sehen durch sein linkes Auge (OS). Er beschrieb auch binokulare horizontale Diplopie, die schlimmer war, wenn man nach rechts schaute. Als er an diesem Tag aufwachte, hatte er das Gefühl, eine typische Augenmigräne zu haben, und bemerkte den Sehverlust und die Diplopie. Er schlief wieder ein, die Symptome besserten sich jedoch später am Tag nicht. Er hatte eine Vorgeschichte von akutem Sehverlust OS im Jahr 2011, die als Okklusion der linken zentralen Netzhautarterie (CRAO) diagnostiziert wurde. Er berichtete, dass sich diese Episode von der seines vorherigen CRAO unterschied. Er hatte auch einen Schlaganfall im Jahr 2013 ohne bekannte dauerhafte Sehstörungen.
Insbesondere war der Patient somnolent.
Überprüfung der Systeme
- Negativ
Frühere Augenanamnese
- CRAO OS
- Augenmigräne mit Episoden vorübergehenden Sehverlusts
Frühere Krankengeschichte
- Zerebrovaskulärer Angriff des linken Operculums und der hinteren inneren Kapsel (diagnostiziert, 2013)
- diabetes
- Hypertonie
- Obstruktive Schlafapnoe (verwendet CPAP)
- Krankhafte Fettleibigkeit
- Anfälle in der Anamnese als Kind
Orale Medikamente
- Clopidogrel (75 mg täglich (QD))
- Lisinopril (40 mg QD)
- Metoprolol (50 mg zweimal täglich (BID))
- Amlodipin (10 mg täglich)
- Simvastatin (20 mg täglich)
- Aspirin (325 mg täglich)
Allergien
- Codein
Familiengeschichte
- Asthma und hoher Cholesterinspiegel (Mutter)
- Diabetes (Vater)
Sozialgeschichte
- Ehemaliger Raucher, gelegentlicher Alkoholkonsum
Augenuntersuchung
Stimmung und Affekt
- Schläfrig, aber kooperativ
Sehschärfe mit Korrektur (Snellen – Linear)
- OD 20/20
- OS 20/400 (früher 20/250)
Schüler
|
Dark |
Light |
Reaction |
RAPD |
|
|
Right |
Brisk |
None |
||
|
Left |
Slow |
>0.9 log unit |
Visual Field Examination
- Patient unable to perform due to somnolence
Extraocular Movements:
|
Right |
Left |
||||
- Langsame adduzierende Sakkade OS
- Wenige Schläge horizontaler Ruck Nystagmus OD mit Abduktion
- Mit Konvergenz konnte der Patient das Adduktionsdefizit OS teilweise überwinden
Externe Augenuntersuchung
- Normal, beide Augen (OU)
Spaltlampenuntersuchung
- Normale OU
Fundusprüfung
- Rechtes Auge: Normal
- Linkes Auge: Blässe der Bandscheibe mit einem Verhältnis von 0,65 Cup zu Disk (C/D)
Neuroimaging
MRT
- Akuter Infarkt im linken medialen inferioren Mittelhirn im Bereich des medialen Längsfaszikulus (MLF) (Abbildung 2)
MRA
- Negativ
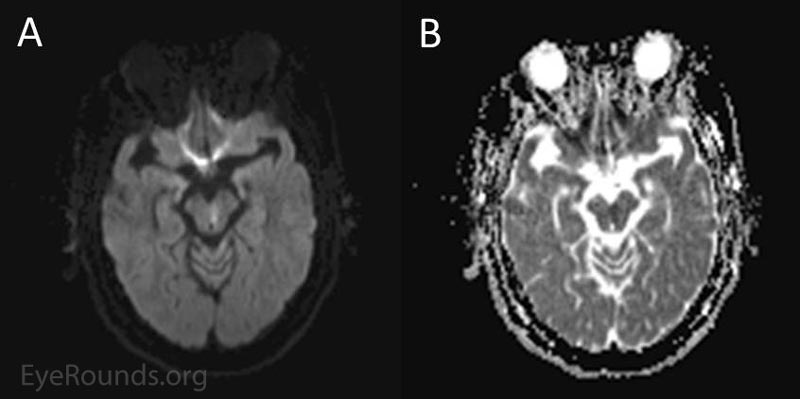
Abbildung 1. MRT-Befunde. Beachten Sie den Bereich der Diffusionsrestriktion (Hyperintensität auf DWI-Bildern) in Bild A mit einem entsprechenden Bereich der Hypointensität auf ADC-Bildern (scheinbarer Diffusionskoeffizient), wie in Bild B entlang des linken unteren Mittelhirns direkt vor dem zerebralen Aquädukt zu sehen.
Klinischer Verlauf
Management
Bei diesem Patienten wurde eine linke internukleäre Ophthalmoplegie (INO) diagnostiziert, die auf einen Hirnstamminfarkt des medialen Längsfaszikulus (MLF) zurückzuführen ist. Es wurde auch vermutet, dass das retikuläre Aktivierungssystem aufgrund seiner kleinen Pupillen und Schläfrigkeit beteiligt war. Der Patient wurde in den Neurology Stroke Service eingeliefert und die Läsion wurde aufgrund ihrer Lokalisation als atherosklerotisch empfunden. Angesichts seiner Vorgeschichte von CRAO und CVA in seinem Alter sollten jedoch andere potenzielle Risikofaktoren ambulant bewertet werden. Nachdem er 24 Stunden lang in den Neurologiedienst eingeliefert und auf Bettruhe gelegt worden war, um die zerebrale Perfusion zu optimieren, wurde er mit Plänen entlassen, Aspirin und Clopidogrel fortzusetzen, Atorvastatin vor dem Schlafengehen auf 80 mg zu erhöhen und zu diskutieren Neustart eines Warfarin-Regimes zu einem späteren Zeitpunkt.
Follow-up-Kurs
Nach der Entlassung sollte der Patient 3 Monate später mit Neurologie und Neuro-Ophthalmologie nachverfolgt werden. Auf Follow-up, berichtete der Patient Auflösung seiner Diplopie innerhalb der ersten paar Wochen. Die Auswertung zeigte ein stabiles Sehvermögen, 12 Prismendioptrien XT in seinem primären Blick ohne Motilitätsdefekte und eine unauffällige Untersuchung des vorderen Segments und des Fundus.
Diskussion
Die internukleäre Ophthalmoplegie (INO) ist ein Defizit bei der Kontrolle konjugierter Augenbewegungen, das aus einer Schädigung des medialen Längsfaszikulus (MLF) resultiert. Der MLF trägt internukleäre Neuronen, um Kerne des Hirnstamms, einschließlich des Kerns des Nervus abducens (Hirnnerv VI) in den Pons, mit dem kontralateralen Subkern des Nervus oculomotorius im Mittelhirn (Hirnnerv III) zu verbinden, der den medialen Rectus versorgt (Abb. 3). Der mediale Rektussubkern des Hirnnervs III und die Motoneurone des Hirnnervs VI sind für die Vermittlung der Adduktion bzw. Somit ermöglicht der MLF die Koordination der Augenbewegungen zwischen beiden Augen und ermöglicht es beiden Augen, sich konjugiert in die gleiche Blickrichtung zu bewegen .
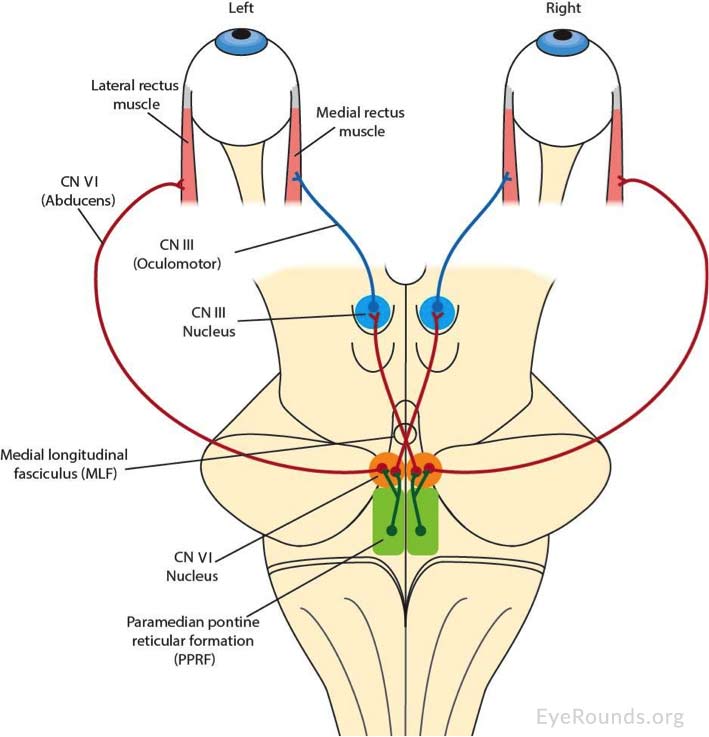
Abbildung 2. Schematische Darstellung von MLF und zugehörigen Strukturen. Eine Schädigung des MLF stört seine Fähigkeit, hochfrequente Signale zu leiten, die von der paramedianen Pontin-Formatio reticularis gesendet werden, was zu langsamen adduzierenden Sakkaden führt. Ein Verlust des Übersprechens zwischen Hirnnerv VI und Hirnnerv III führt zu Defekten in konjugierten Augenbewegungen, die einen Blick erzeugen. Bild angepasst von AAO Basic and Clinical Science Course (BCSC) . Mit Dank an John T. Johnson, PhD, Md – Cognitive Motor Control Laboratory, Georgia Institute of Technology
INO ist durch ein Defizit in der Adduktion zusammen mit kontralateralem abduzierendem Nystagmus gekennzeichnet . Ein hauptdiagnostisches Zeichen ist die verlangsamte adduzierende sakkadische Geschwindigkeit im Auge mit dem Adduktionsdefizit. INO wird in Bezug auf die Lateralität des Mittelhirndefekts benannt, der auch die Seite der Adduktionsbeschränkung darstellt. Konvergenzaugenbewegungen bleiben in der Regel erhalten und zeigen somit eine intakte mediale Rektusinnervation . Ein weiteres Zeichen, das vorhanden sein kann, ist eine Schiefabweichung mit dem höheren Auge (Hypertropie) auf der Seite der Läsion .
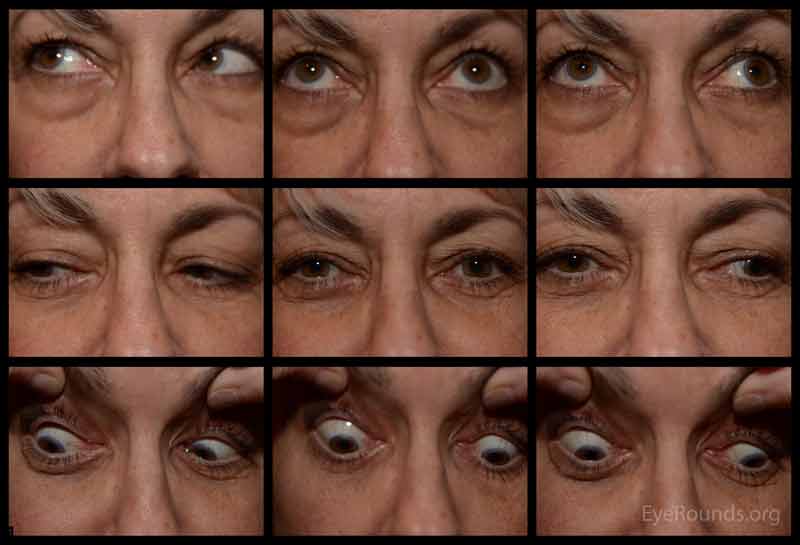
Abbildung 3. Internukleäre Ophthalmoplegie (INO) erzeugt Adduktionsdefekte. Beachten Sie das Adduktionsdefizit des rechten Auges. INO ist nach der Richtung der Adduktionsbeschränkung benannt. Hier zeigt der Patient ein Recht INO.
Video 1. Ein charakteristischer Befund bei einem INO sind die langsamen adduzierenden Sakkaden, wie in diesem Video eines rechten INO gezeigt. Zusätzlich ist das Adduktionsdefizit und der kontralaterale abduktive Nystagmus offensichtlich.
Bei einer INO klagen Patienten am häufigsten über eine horizontale Diplopie aufgrund eines dyskonjugierten Blicks oder seltener über eine vertikal-schräge Diplopie aufgrund einer damit verbundenen Schiefabweichung . Aufgrund einer Nichtübereinstimmung der sakkadischen Bewegungen zwischen den Augen können Patienten auch Schwierigkeiten bei der Verfolgung sich schnell bewegender Objekte melden .
INO resultiert am häufigsten aus einer Schädigung des MLF infolge eines Infarkts bei älteren Patienten. Demyelinisierung aufgrund von Multipler Sklerose ist die häufigste Ursache in jüngeren Populationen . Ischämische INO kann in relativer Isolation und ohne andere neurologische Defizite auftreten. Dies ist wahrscheinlich auf die Anfälligkeit der A. basilaris long coursing und ihrer terminalen Äste für Ischämie zurückzuführen . Bilaterale INO ist seltener als unilaterale INO und wird häufiger bei Patienten mit Multipler Sklerose beobachtet. Bilaterale INO ist gekennzeichnet durch bilaterale Manifestation von INO zuvor diskutiert zusätzlich zu einem vertikalen Blick-evozierten Nystagmus auf den Blick nach oben. Insbesondere kann bei Patienten mit Myasthenia gravis (MG) ein Pseudo-INO vorliegen. Diesen Patienten fehlt möglicherweise der vertikale, durch Blick hervorgerufene Nystagmus, den Patienten manchmal mit bilateraler INO erleben können. Darüber hinaus wird es normalerweise von anderen für MG charakteristischen Anzeichen begleitet und spricht auf eine systemische MG-Therapie an .
Video 2. Eine bilaterale INO zeigt alle Befunde mit einseitiger INO aber bilateral. Darüber hinaus können andere Befunde wie der durch vertikalen Blick hervorgerufene Nystagmus (am häufigsten bei Supraduktionsprozessen) beobachtet werden.Eine verwandte Diagnose zu INO ist WEBINO (wall-eyed bilateral INO). WEBINO enthält Merkmale der bilateralen INO, zusätzlich zu einer Exodeviation jedes Auges („Wandauge“). Dies wird typischerweise durch eine Mittelhirnläsion in der Nähe des CN III-Kerns zusätzlich zum MLF verursacht . Eine andere Störung ähnlich wie INO ist eineinhalb Syndrom. Dieses Syndrom wird durch eine Schädigung des MLF zusätzlich zur ipsilateralen paramedianen Pontin-Formatio reticularis (PPRF) oder des Hirnnerven-VI-Kerns verursacht. Dies erzeugt eine ipsilaterale horizontale Blickparese zusätzlich zu einer ipsilateralen INO . Das Achteinhalb-Syndrom ist ähnlich und umfasst zusätzlich zu den Befunden des Anderthalb-Syndroms eine 7. Nervenlähmung. Weitere Informationen finden Sie im EyeRounds Atlas-Eintrag zum Achteinhalb-Syndrom.
Im Allgemeinen bessern sich die INO-Symptome mit der Zeit. Eine retrospektive Studie ergab, dass Diplopie im Zusammenhang mit ischämischer INO in den meisten Fällen spontan abklingt, mit einer durchschnittlichen Erholungszeit von 2,25 Monaten. Die Erholungszeit kann jedoch variieren, wobei die INO-Auflösung zwischen 1 Tag und 12 Monaten liegt . Insbesondere das Fehlen von neurologischen Begleiterscheinungen wie Schwindel, Ataxie, sensorischen Symptomen, Dysarthrie, Gesichtslähmung oder Funktionsstörungen des Pyramidentrakts korreliert signifikant mit einer schnelleren Genesung . Wenn Neuroimaging erhalten INO feine überlappende Schnitte des Hirnstamms zu bewerten, sollte bestellt werden oder die Läsion ist oft klein und fehlt.
Tabelle 1. Internuclear Ophthalmoplegia
Etiology
|
Signs
|
Symptome
|
Management
|
Differentialdiagnose der internukleären Ophthalmoplegie
- Infarkt
- Multiple Sklerose (besonders wenn bilateral)
- Tumor des Hirnstamms oder des vierten Ventrikels
- Infektion
- Toxizität (Amitriptylin, Ethanol, benzodiazepin)
- Chiari-Malformation
- Trauma
Verwandte Diagnosen
- Bilaterale INO
- WEBINO
- Eineinhalb Syndome
- Achteinhalb Syndrom
Siehe auch den Eyerounds Atlas-Eintrag zur Internukleären Ophthalmoplegie (INO).
- Kim JS. Internukleäre Ophthalmoplegie als isoliertes oder vorherrschendes Symptom eines Hirnstamminfarkts. Neurologie. 2004; 62(9):1491-6.
- Basic and Clinical Science Course (BCSC) Abschnitt 5: Neuro-Ophthalmologie. San Francisco, CA: Amerikanische Akademie für Augenheilkunde; 2014-2015. Amerikanische Akademie für Augenheilkunde. 2014; 254-256
- Frohman TC, Frohman EM. Internukleäre Ophthalmoparese. Aktuell. Zuletzt aktualisiert Februar 20, 2015. Abgerufen Aug 8, 2016 von www.uptodate.com .
- Leigh RJ, Zee DS. Die Neurologie der Augenbewegungen, 3rd ed. New York: Oxford University Press, 1999: 503-4.
- Eggenberger E, et al. Prognose der ischämischen internukleären Ophthalmoplegie. Augenheilkunde. 2002; 109(9):1676-8.
- Wand M, Wray SH. Das Anderthalb-Syndrom – Eine einseitige Störung des Pontine tegmentum: Eine Studie von 20 Fällen und Überprüfung der Literatur. Neurologie 1983;33: 971-980.
Vorgeschlagener Zitierstil
Toral M, Haugsdal J, Wall M. Internukleäre Ophthalmoplegie. EyeRounds.org . veröffentlicht Juni 8, 2017; Verfügbar von: http://EyeRounds.org/cases/252-internuclear-ophthalmoplegia.htm
Leave a Reply