Was ist die richtige Dauer der Antibiotikabehandlung bei Erwachsenen mit ambulant erworbener Lungenentzündung?
Fall
Ein 83-jähriger Mann mit Bluthochdruck, koronarer Herzkrankheit und obstruktiver Schlafapnoe zeigt fortschreitende Atemnot, einen produktiven Husten, Keuchen und Tachypnoe. Sein Blutdruck beträgt 158/70 mm / Hg; Temperatur ist 101,8; Atemzüge sind 26 Atemzüge pro Minute; und die Sauerstoffsättigung beträgt 87% der Raumluft. Er hat grobe Atemgeräusche bilateral und verminderte Atemgeräusche über den rechten unteren Lungenfeldern. Seine Röntgenaufnahme der Brust zeigt ein Infiltrat des rechten Unterlappens. Er wird mit der Diagnose einer ambulant erworbenen Pneumonie (CAP) ins Krankenhaus eingeliefert und mit der medizinischen Therapie begonnen. Wie sollte seine Antibiotikabehandlung gehandhabt werden?
Überblick
Ambulant erworbene Pneumonie ist die häufigste infektionsbedingte Todesursache in den USA und die achthäufigste Todesursache insgesamt.1 Laut einer Umfrage aus dem Jahr 2006 führt CAP jährlich zu mehr als 1,2 Millionen Krankenhauseinweisungen mit einer durchschnittlichen Aufenthaltsdauer von 5,1 Tagen.2 Obwohl weniger als 20% der CAP-Patienten einen Krankenhausaufenthalt benötigen, tragen Fälle, die eine Aufnahme erfordern, zu mehr als 90% der Gesamtkosten der Lungenentzündungsversorgung bei.3
In den letzten Jahren haben die Verfügbarkeit neuer Antibiotika und die Entwicklung mikrobieller Resistenzmuster unsere Behandlungsstrategien verändert. Darüber hinaus haben die Entwicklung prognostischer Bewertungssysteme und der zunehmende Druck, die Ressourcennutzung zu rationalisieren und gleichzeitig die Versorgungsqualität zu verbessern, zu neuen Behandlungsüberlegungen geführt, beispielsweise zum Management von Fällen mit geringem Risiko als ambulante Patienten.
In jüngerer Zeit wurde die Aufmerksamkeit auf die optimale Dauer der Antibiotikabehandlung gelenkt, wobei der Schwerpunkt auf der Verkürzung der Therapiedauer lag. In der Vergangenheit war die CAP-Behandlungsdauer variabel und nicht evidenzbasiert. Eine Verkürzung des Antibiotikakurses kann die Antibiotikaresistenz einschränken, die Kosten senken und die Adhärenz und Verträglichkeit der Patienten verbessern.4 Bevor jedoch die geeignete Antibiotikadauer für einen mit CAP hospitalisierten Patienten definiert wird, müssen andere Faktoren berücksichtigt werden, z. B. die Wahl der empirischen Antibiotika, das anfängliche Ansprechen des Patienten auf die Behandlung, die Schwere der Erkrankung und das Vorhandensein von Komorbiditäten.
Überprüfung der Daten
Antibiotikawahl. Die am häufigsten referenzierten Praxisrichtlinien für das Management von CAP-Patienten wurden 2007 von Vertretern der Infectious Diseases Society of America (IDSA) und der American Thoracic Society (ATS) veröffentlicht.5 Tabelle 1 (oben rechts) fasst die Empfehlungen für empirische Antibiotika für Patienten zusammen, die stationär behandelt werden müssen.
Zeit bis zur klinischen Stabilität. Das klinische Ansprechen eines Patienten auf eine empirische Antibiotikatherapie trägt maßgeblich zur Entscheidung über Behandlungsverlauf und -dauer bei. Die IDSA / ATS-Richtlinien empfehlen, dass Patienten vor Absetzen der Therapie 48 bis 72 Stunden lang afebril sind und nicht mehr als ein CAP-assoziiertes Zeichen klinischer Instabilität aufweisen. Obwohl in Studien unterschiedliche Definitionen der klinischen Stabilität verwendet wurden, beziehen sich die Konsensrichtlinien auf sechs Parameter, die in Tabelle 2 (rechts) zusammengefasst sind.
Bei entsprechender Antibiotikatherapie erreichen die meisten mit CAP hospitalisierten Patienten in etwa drei Tagen eine klinische Stabilität.6,7 Anbieter sollten erwarten, dass sich die Vitalfunktionen innerhalb von 48 bis 72 Stunden nach der Aufnahme verbessern. Sollte ein Patient während dieser Zeit keine objektive Besserung nachweisen, sollten die Anbieter nach ungewöhnlichen Krankheitserregern, resistenten Organismen, nosokomialen Superinfektionen oder nichtinfektiösen Zuständen suchen.5 Bestimmte Patienten, z. B. Patienten mit multilobaler Pneumonie, assoziiertem Pleuraerguss oder höheren Pneumonie-Schweregrad-Indexwerten, benötigen ebenfalls länger, um eine klinische Stabilität zu erreichen.8
 Klicken Sie auf Tabelle für große Version
Klicken Sie auf Tabelle für große Version
Eine Röntgenaufnahme des Brustkorbs zeigt eine Lungenentzündung an.
Wechseln Sie zur oralen Therapie. Die Fähigkeit, klinische Stabilität zu erreichen, hat wichtige Auswirkungen auf die Krankenhausaufenthaltsdauer. Die meisten Patienten, die mit CAP ins Krankenhaus eingeliefert werden, werden zunächst mit intravenösen (IV) Antibiotika behandelt und müssen in Erwartung der Entlassung auf eine orale Therapie umgestellt werden. Mehrere Studien haben ergeben, dass es keinen Vorteil hat, die IV-Medikation fortzusetzen, sobald ein Patient als klinisch stabil eingestuft wird und in der Lage ist, orale Medikamente zu tolerieren.9,10 Es gibt keine spezifischen Richtlinien für die Wahl oraler Antibiotika, aber es ist gängige Praxis, unterstützt durch die IDSA / ATS-Empfehlungen, dasselbe Mittel wie das intravenöse Antibiotikum oder ein Medikament derselben Wirkstoffklasse zu verwenden. Für Patienten, die mit einer β-Lactam- und Makrolid-Kombinationstherapie begonnen haben, ist es normalerweise angebracht, auf ein Makrolid allein umzusteigen.5 In Fällen, in denen ein Erreger identifiziert wurde, sollte die Antibiotikaauswahl auf dem Empfindlichkeitsprofil basieren.
Sobald Patienten auf orale Antibiotika umgestellt werden, ist es nicht erforderlich, dass sie zur weiteren Beobachtung im Krankenhaus bleiben, sofern sie keine anderen aktiven medizinischen Probleme oder sozialen Bedürfnisse haben. Eine retrospektive Analyse von 39.232 mit CAP hospitalisierten Patienten verglich diejenigen, die über Nacht nach dem Wechsel zu oralen Antibiotika beobachtet wurden, mit denen, die dies nicht taten, und fand keinen Unterschied in der 14-tägigen Rückübernahmerate oder der 30-tägigen Mortalitätsrate.11 Diese Ergebnisse in Verbindung mit der Strategie eines frühen Wechsels zur oralen Therapie legen nahe, dass die Krankenhausaufenthaltsdauer für viele Patienten mit unkomplizierter CAP sicher reduziert werden kann.
 Klicken Sie auf Tabelle für große Version
Klicken Sie auf Tabelle für große Version
Eine Röntgenaufnahme des Brustkorbs zeigt eine Lungenentzündung an.
Dauer der Therapie. Nachdem ein Patient klinisch stabil geworden ist und eine Entscheidung getroffen wurde, auf orale Medikamente und einen Plan für die Entlassung aus dem Krankenhaus umzusteigen, stellt sich die Frage, wie lange der Antibiotikakurs fortgesetzt werden soll. In der Vergangenheit hat die klinische Praxis die Behandlung um bis zu zwei Wochen verlängert, obwohl für diese Therapiedauer keine Beweise vorliegen. Die IDSA / ATS-Richtlinien enthalten einige allgemeine Empfehlungen, in denen darauf hingewiesen wird, dass Patienten mindestens fünf Tage lang behandelt werden sollten, zusätzlich dazu, dass sie 48 bis 72 Stunden lang afebril sind und andere Kriterien für die klinische Stabilität erfüllen.5
Li und Kollegen führten eine systematische Überprüfung durch, in der 15 randomisierte kontrollierte Studien ausgewertet wurden, in denen eine kurzzeitige (weniger als sieben Tage) mit einer verlängerten (mehr als sieben Tage) Monotherapie für CAP bei Erwachsenen verglichen wurde.4 Insgesamt fanden die Autoren keinen Unterschied im Risiko eines Behandlungsversagens zwischen einer Kurz- und einer Langzeitantibiotikatherapie, und sie fanden keinen Unterschied in der bakteriologischen Eradikation oder Mortalität. Es ist wichtig zu beachten, dass die in diese Analyse einbezogenen Studien Patienten mit leichter bis mittelschwerer CAP einschlossen, einschließlich solcher, die ambulant behandelt wurden, was die Fähigkeit einschränkt, auf ausschließlich stationäre Populationen und schwerkranke Patienten zu extrapolieren.
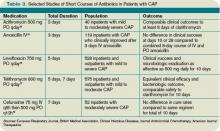
Eine weitere Meta-Analyse, die kurz darauf veröffentlicht wurde, untersuchte randomisierte kontrollierte Studien bei ambulanten und stationären Patienten, die keine Intensivpflege benötigten. Es wurden unterschiedliche Behandlungsdauern mit demselben Wirkstoff in derselben Dosierung verglichen. Die Autoren fanden auch keinen Unterschied in der Wirksamkeit oder Sicherheit von kurzen (weniger als sieben Tage) gegenüber längeren (mindestens zwei zusätzliche Tage der Therapie) Kursen.12 Tabelle 3 (oben) gibt einen Überblick über ausgewählte Studien mit kurzen Antibiotikakursen, die in stationären Populationen untersucht wurden.Die in diesen Metaanalysen zusammengefassten Studien untersuchten die Monotherapie mit Levofloxacin für fünf Tage; Gemifloxacin für sieben Tage, Azithromycin für drei bis fünf Tage; Ceftriaxon für fünf Tage; Cefuroxim für sieben Tage; Amoxicillin für drei Tage; oder Telithromycin für fünf bis sieben Tage. Die Vielfalt der Antibiotika in diesen Studien steht im Gegensatz zu den IDSA / ATS-Richtlinien, die nur Fluorchinolone als Monotherapie für stationäre Patienten empfehlen.Eine wichtige randomisierte, doppelblinde Studie von Fluorchinolonen verglich einen fünftägigen Kurs von Levofloxacin 750 mg täglich mit einem 10-tägigen Kurs von Levofloxacin, 500 mg täglich, bei 528 Patienten mit leichter bis schwerer CAP.13 Die Autoren fanden keinen Unterschied im klinischen Erfolg oder in der mikrobiologischen Ausrottung zwischen den beiden Gruppen und schlussfolgerten, dass hochdosiertes Levofloxacin für fünf Tage eine wirksame und gut verträgliche Alternative zu einem längeren Verlauf einer niedrigeren Dosis ist, was wahrscheinlich mit den konzentrationsabhängigen Eigenschaften des Arzneimittels zusammenhängt.
 Klicken Sie auf Tabelle für große Version
Klicken Sie auf Tabelle für große Version
Eine Röntgenaufnahme des Brustkorbs zeigt eine Lungenentzündung an.
Azithromycin bietet auch Potenzial für kurze Therapieverläufe, da die pulmonalen Konzentrationen von Azithromycin nach einer einzelnen oralen Dosis bis zu fünf Tage lang erhöht bleiben.14 Mehrere kleine Studien haben die Sicherheit, Wirksamkeit und Kosteneffektivität von drei bis fünf Tagen Azithromycin gezeigt, wie in einer Metaanalyse von Contopoulos-Ioannidis und Kollegen zusammengefasst.15 Die meisten dieser Studien beschränkten sich jedoch auf ambulante oder stationäre Patienten mit leichter Erkrankung oder bestätigter atypischer Pneumonie. Eine randomisierte Studie mit 40 stationären Patienten mit leichter bis mittelschwerer CAP ergab vergleichbare klinische Ergebnisse mit einem dreitägigen Kurs von oralem Azithromycin 500 mg täglich im Vergleich zu Clarithromycin für mindestens acht Tage.16 Größere Studien an schwerkranken Patienten müssen abgeschlossen werden, bevor dieser Ansatz routinemäßig bei Krankenhauspatienten empfohlen wird. Darüber hinaus kann die empirische Therapie mit einem Makrolid allein aufgrund der steigenden Prävalenz von Makrolidresistenzen nur zur Behandlung sorgfältig ausgewählter Krankenhauspatienten mit nicht schweren Erkrankungen und ohne Risikofaktoren für arzneimittelresistente Streptococcus pneumoniae eingesetzt werden.5
Telithromycin ist ein Ketolid-Antibiotikum, das bei leichten bis mittelschweren Infektionen, einschließlich multiresistenter Stämme von S. pneumoniae, in Kursen von fünf bis sieben Tagen untersucht wurde.17 Es wurden jedoch schwere Nebenwirkungen, einschließlich Hepatotoxizität, berichtet. Zum Zeitpunkt der Leitlinien von 2007 wartete der IDSA / ATS-Ausschuss auf zusätzliche Sicherheitsdaten, bevor er Empfehlungen zur Anwendung abgab.Eine weitere bemerkenswerte Studie war eine Studie mit Amoxicillin bei erwachsenen stationären Patienten mit leichter bis mittelschwerer CAP.18 Einhunderteinundzwanzig Patienten, die sich nach drei Tagen IV-Amoxicillin klinisch verbesserten (basierend auf einer zusammengesetzten Punktzahl von Lungensymptomen und allgemeiner Besserung), wurden für weitere fünf Tage auf orales Amoxicillin randomisiert oder erhielten ein Placebo. An den Tagen 10 und 28 gab es keinen Unterschied im klinischen Erfolg zwischen den beiden Gruppen. Die Autoren kamen zu dem Schluss, dass insgesamt drei Behandlungstage bei Patienten, die sich nach den ersten 72 Stunden empirischer Behandlung wesentlich verbesserten, acht Tagen nicht unterlegen waren. Diese Studie wurde in den Niederlanden durchgeführt, wo Amoxicillin das bevorzugte empirische Antibiotikum für CAP ist und die Muster der antimikrobiellen Resistenz sich stark von denen in den USA unterscheiden.
 Klicken Sie auf Tabelle für große Version
Klicken Sie auf Tabelle für große Version
Klicken Sie auf Tabelle für große Version
Andere Überlegungen. Während einige Beweise kürzere Antibiotikakurse unterstützen, sind viele der bestehenden Studien durch die Einbeziehung von ambulanten Patienten, Erwachsenen mit leichter bis mittelschwerer CAP oder einer kleinen Stichprobengröße begrenzt. Daher spielt die klinische Beurteilung weiterhin eine wichtige Rolle bei der Bestimmung der geeigneten Therapiedauer. Faktoren wie vorbestehende Komorbiditäten, Schwere der Erkrankung und Auftreten von Komplikationen sollten berücksichtigt werden. Die Daten zur angemessenen Dauer von Antibiotika bei CAP-Patienten, die eine Intensivpflege benötigen, sind begrenzt. Es ist auch wichtig, die IDSA / ATS-Empfehlungen zu beachten, und die meisten der überprüften Studien schließen Patienten mit dem humanen Immundefizienzvirus (HIV) aus, und es ist nicht bekannt, ob diese kürzeren Antibiotikakurse in der HIV-Population angemessen sind.Schließlich weisen die IDSA / ATS-Richtlinien darauf hin, dass eine längere Behandlungsdauer erforderlich sein kann, wenn die anfängliche Therapie nicht gegen den identifizierten Erreger wirksam war oder in Fällen, die durch extrapulmonale Infektionen wie Endokarditis oder Meningitis kompliziert sind.
Zurück zum Fall
Unser Patient mit mittelschwerer CAP wurde aufgrund seines Alters und seiner Hypoxie ins Krankenhaus eingeliefert. Er wurde sofort mit zusätzlichem Sauerstoff durch Nasenkanüle, IV Flüssigkeiten und einer Dosis von IV Levofloxacin 750 mg behandelt. Innerhalb von 48 Stunden erfüllte er Kriterien für die klinische Stabilität, einschließlich Deferveszenz, einer Abnahme seiner Atemfrequenz auf 19 Atemzüge pro Minute und einer Verbesserung der Sauerstoffsättigung auf 95% in der Raumluft. Zu diesem Zeitpunkt wurde er von IV auf orale Antibiotika umgestellt. Er setzte Levofloxacin 750 mg täglich fort und wurde später an diesem Tag in gutem Zustand nach Hause entlassen, um einen fünftägigen Kurs zu absolvieren.
Fazit
Bei hospitalisierten Erwachsenen mit leichter bis mittelschwerer CAP scheint eine Behandlung von fünf bis sieben Tagen, abhängig vom ausgewählten Antibiotikum, in den meisten Fällen wirksam zu sein. Die Patienten sollten 48 bis 72 Stunden lang afebril sein und Anzeichen einer klinischen Stabilität aufweisen, bevor die Therapie abgebrochen wird. TH
Kelly Cunningham, MD, und Shelley Ellis, MD, MPH, sind Mitglieder der Abteilung für Krankenhausmedizin an der Vanderbilt University in Nashville, Tennessee. Sunil Kripalani, MD, MSc, dient als Sektionsleiter.
1. Kung HC, Hoyert DL, Xu J, Murphy SL. Todesfälle: endgültige Daten für 2005. Natl Vital Stat Rep. 2008;56.
2. DeFrances CJ, Lucas CA, Buie VC, Golosinskiy A. 2006 Nationale Umfrage zur Entlassung aus dem Krankenhaus. In: Natl Health Stat Report. 2008;5.
3. Niedermann FRAU. Jüngste Fortschritte bei ambulant erworbener Pneumonie: stationär und ambulant. Brust. 2007;131:1205-1215.
4. Li JZ, Winston LG, Moore DH, Bent S. Wirksamkeit von Kurzzeitantibiotika bei ambulant erworbener Pneumonie: eine Metaanalyse. Bin J Med. 2007;120:783-790.
5. Mandell LA, Wunderink RG, Anzueto A et al. Infectious Diseases Society of America / American Thoracic Society Konsens Leitlinien für die Behandlung von ambulant erworbener Pneumonie bei Erwachsenen. Clin Infizieren Dis. 2007;44(Ergänzung 2): S27-72.
6. Ramirez JA, Bordon J. Frühzeitiger Wechsel von intravenösen zu oralen Antibiotika bei Krankenhauspatienten mit bakteriämischer ambulant erworbener Streptococcus pneumoniae-Pneumonie. In: Arch Intern Med. 2001;161:848-850.
7. Halm EA, Feine MJ, Marrie TJ et al. Zeit bis zur klinischen Stabilität bei Patienten mit ambulant erworbener Pneumonie im Krankenhaus: Implikationen für Praxisrichtlinien. JAMA. 1998;279:1452-1457.
8. Menendez R, Torres A, Rodriguez de Castro F et al. Stabilität bei ambulant erworbener Pneumonie erreichen: Auswirkungen der Schwere der Erkrankung, Behandlung und Merkmale der Patienten. Clin Infizieren Dis. 2004;39:1783-1790.
9. Siegal RE, Halpern NA, Almenoff PL et al. Eine prospektive randomisierte Studie mit stationären IV-Antibiotika bei ambulant erworbener Pneumonie: die optimale Therapiedauer. Brust. 1996;110:965-971.
10. Oosterheert JJ, Bonten MJ, Schneider MM et al. Wirksamkeit des frühen Wechsels von intravenösen zu oralen Antibiotika bei schwerer ambulant erworbener Pneumonie: multizentrische randomisierte Studie. BMJ. 2006;333:1193-1197.
11. Nathan RV, Rhew DC, Murray C et al. Beobachtung im Krankenhaus nach Antibiotikawechsel bei Lungenentzündung: eine nationale Bewertung. Bin J Med. 2006;119:512-518.
12. Dimopoulos G, Matthaiou DK, Karageorgopoulos DE, et al. Kurz- versus Lang-Kurs antibakterielle Therapie für ambulant erworbene Pneumonie: eine Meta-Analyse. Droge. 2008;68:1841-1854.
13. Dunbar LM, Wunderink RG, Habib MP et al. Hochdosiertes, kurzzeitiges Levofloxacin bei ambulant erworbener Pneumonie: ein neues Behandlungsparadigma. Clin Infizieren Dis. 2003;37:752-760.
14. Morris DL, De Souza A, Jones JA, Morgan WIR. Hohe und verlängerte Konzentrationen von Azithromycin im Lungengewebe nach einer oralen Einzeldosis. In: Eur J Clin Microbiol Infect Dis. 1991;10:859-861.
15. Contopoulos-Ioannidis DG, Ioannidis JPA, Chew P, Lau J. Metaanalyse randomisierter kontrollierter Studien zur vergleichenden Wirksamkeit und Sicherheit von Azithromycin gegen andere Antibiotika bei Infektionen der unteren Atemwege. In: J Antimicrob Chemother. 2001;48:691-703.
16. Rizzato G, Montemurro L, Fraioli P et al. Wirksamkeit eines dreitägigen Azithromycin-Kurses bei mittelschwerer ambulant erworbener Pneumonie. Eur Respir J. 1995;8:398-402.
17. Tellier G, Niederman MS, Nusrat R et al. Klinische und bakteriologische Wirksamkeit und Sicherheit von 5- und 7-Tage-Regimen von Telithromycin einmal täglich im Vergleich zu einem 10-Tage-Regime von Clarithromycin zweimal täglich bei Patienten mit leichter bis mittelschwerer ambulant erworbener Pneumonie. In: J Antimicrob Chemother. 2004;54:515.
18. El Moussaoui R, de Borgie CA, van den Broek P et al. Wirksamkeit des Abbruchs der Antibiotikabehandlung nach drei Tagen im Vergleich zu acht Tagen bei leichter bis mittelschwerer ambulant erworbener Pneumonie: randomisierte, doppelblinde Studie. BMJ. 2006;332:1355-1361.
19. Siegel RE, Alicea M, Lee A, Blaiklock R. Vergleich von 7 versus 10 Tagen Antibiotikatherapie bei hospitalisierten Patienten mit unkomplizierter ambulant erworbener Pneumonie: eine prospektive, randomisierte Doppelblindstudie. Ich bin J Ther. 1999;6:217-222.
Leave a Reply