Jaké je správné trvání antibiotické léčby u dospělých hospitalizovaných s komunitní pneumonií?
83-rok-starý muž s hypertenzí, ischemickou chorobou srdeční, a obstrukční spánková apnoe se projevuje progresivní dušnost, produktivní kašel, dušnost a tachypnoe. Jeho krevní tlak je 158/70 mm/Hg; teplota je 101.8; dýchání 26 dechů za minutu a saturace kyslíku je 87% na vzduchu v místnosti. Má hrubé dechové zvuky bilaterálně a snížené dechové zvuky nad pravými dolními plicními poli. Rentgen hrudníku odhalil pravý dolní lalok. Je přijat do nemocnice s diagnózou komunitní pneumonie (CAP) a je zahájena lékařská terapie. Jak by měla být jeho antibiotická léčba řízena?
přehled
komunitní pneumonie je nejčastější příčinou úmrtí související s infekcí v USA a celkově osmou hlavní příčinou úmrtnosti.1 Podle průzkumu z roku 2006, ČEPICE výsledky ve více než 1,2 milionu hospitalizací ročně, s průměrnou délkou pobytu 5.1 dní.2 ačkoli méně než 20% pacientů s CAP vyžaduje hospitalizaci, případy vyžadující přijetí přispívají k více než 90% celkových nákladů na péči o pneumonii.3
během posledních několika let změnila dostupnost nových antibiotik a vývoj vzorců mikrobiální rezistence strategie léčby CAP. Kromě toho vývoj prognostických bodovacích systémů a zvyšující se tlak na zefektivnění využívání zdrojů při současném zlepšení kvality péče vedly k novým úvahám o léčbě, jako je řízení případů s nízkým rizikem jako ambulantních pacientů.
V poslední době byla pozornost zaměřena na optimální trvání léčby antibiotiky se zaměřením na zkrácení doby léčby. Historicky byla délka léčby CAP proměnlivá a nebyla založena na důkazech. Zkrácení průběhu antibiotik může omezit rezistenci na antibiotika, snížit náklady a zlepšit přilnavost a snášenlivost pacienta.4 Před definováním vhodného trvání antibiotika pro pacienta hospitalizovaného s CAP je však třeba zvážit další faktory, jako je výběr empirických antibiotik, počáteční odpověď pacienta na léčbu, závažnost onemocnění a přítomnost komorbidit.
přehled údajů
výběr antibiotik. Nejvíce široce odkazoval se osvědčených postupů pro řízení SZP pacientů byly publikovány v roce 2007 zástupci Infekčních Chorob Society of America (IDSA) a Americké Hrudní Společnosti (ATS).5 Tabulka 1 (výše, vpravo) shrnuje doporučení pro empirická antibiotika pro pacienty vyžadující hospitalizaci.
čas do klinické stability. Klinická odpověď pacienta na empirickou antibiotickou terapii významně přispívá k rozhodnutí o průběhu a délce léčby. Pokyny IDSA / ATS doporučují, aby pacienti byli afebrilní po dobu 48 až 72 hodin a před přerušením léčby neměli více než jeden příznak klinické nestability spojený s CAP. Ačkoli studie používaly různé definice klinické stability, pokyny konsensu odkazují na šest parametrů, které jsou shrnuty v tabulce 2 (vpravo).
při vhodné antibiotické terapii dosahuje většina pacientů hospitalizovaných s CAP klinickou stabilitu přibližně za tři dny.Poskytovatelé 6,7 by měli očekávat určité zlepšení vitálních funkcí do 48 až 72 hodin od přijetí. Pokud pacient během této doby neprokáže objektivní zlepšení, poskytovatelé by měli hledat neobvyklé patogeny, rezistentní organismy, nozokomiální superinfekce nebo neinfekční stavy.5 u některých pacientů, jako jsou pacienti s multilobární pneumonií, přidruženým pleurálním výpotkem nebo vyšším skóre indexu závažnosti pneumonie, trvá dosažení klinické stability také déle.8
 klikněte na tabulku pro velkou verzi
klikněte na tabulku pro velkou verzi
rentgen hrudníku indikuje pneumonii.
přepněte na perorální terapii. Schopnost dosáhnout klinické stability má důležité důsledky pro délku pobytu v nemocnici. Většina pacientů hospitalizovaných s CAP je zpočátku léčena intravenózními (IV) antibiotiky a vyžaduje přechod na perorální terapii v očekávání propuštění. Několik studií zjistilo, že neexistuje žádná výhoda pro pokračování IV léků, jakmile je pacient považován za klinicky stabilní a je schopen tolerovat perorální léky.9,10 neexistují žádné zvláštní pokyny týkající se volby perorální antibiotika, ale to je běžná praxe, podporovaná IDSA/ATS doporučení pro použití stejného agenta jako antibiotika nebo léky ve stejné lékové třídy. Pro pacienty, začal na β-laktamová a makrolidová kombinované terapii, obvykle je vhodné se přepnout na makrolidová sám.5 v případech, kdy byl identifikován patogen, by měl být výběr antibiotik založen na profilu citlivosti.
jakmile jsou pacienti převedeni na perorální antibiotika, není nutné, aby zůstali v nemocnici pro další pozorování, pokud nemají žádné jiné aktivní zdravotní problémy nebo sociální potřeby. Retrospektivní analýza 39,232 pacientů hospitalizovaných s CAP ve srovnání ti, kteří byly pozorovány přes noc po přechodu na perorální antibiotika s těmi, kteří nebyli a žádný rozdíl ve 14-denní zpětném přebírání osob sazba nebo 30-ti denní úmrtnost.11 tato zjištění ve spojení se strategií včasného přechodu na perorální terapii naznačují, že délka pobytu v nemocnici může být bezpečně snížena u mnoha pacientů s nekomplikovanou CAP.
 klikněte na tabulku pro velkou verzi
klikněte na tabulku pro velkou verzi
rentgen hrudníku indikuje pneumonii.
trvání léčby. Poté, co se pacient stane klinicky stabilním a rozhodne se přejít na perorální léky a plán pro propuštění z nemocnice, otázka se stává, jak dlouho pokračovat v průběhu antibiotik. Historicky klinická praxe prodloužila léčbu až o dva týdny, navzdory nedostatku důkazů pro toto trvání léčby. IDSA/ATS guidelines nabídnout nějaké obecné doporučení, a upozorňuje, pacienti by měli být léčeni po dobu nejméně pěti dnů, kromě toho, že afebrilní za 48 až 72 hodin a splňují další kritéria pro klinickou stabilitu.5
Li a jeho kolegové provedli systematický přehled hodnotící 15 randomizovaných kontrolovaných studií porovnávajících krátkodobý průběh (méně než sedm dní) s prodlouženou (více než sedm dní) monoterapií CAP u dospělých.4 Celkově, autoři zjistili, žádný rozdíl v riziku selhání léčby mezi krátkodobé kurz a prodloužená-kurz antibiotické terapie, a oni zjistili, žádný rozdíl v bacteriologic eradikaci nebo úmrtnost. Je důležité poznamenat, že studie zahrnuté v této analýze zařazeni pacienti s mírnou až středně SZP, včetně těch, kteří byli léčeni ambulantně, což omezuje schopnost vyvozovat výhradně lůžkovou populace a více těžce nemocných pacientů.
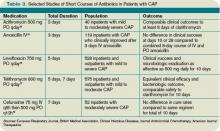
Další metaanalýza, publikovaná krátce poté, zkoumala randomizované kontrolované studie u ambulantních a hospitalizovaných pacientů nevyžadujících intenzivní péči. Porovnával různé trvání léčby stejným činidlem ve stejné dávce. Autoři podobně nezjistili žádný rozdíl v účinnosti nebo bezpečnosti krátkých (méně než sedm dní) oproti delším (nejméně dva další dny léčby).12 Tabulka 3 (výše) hodnotí vybrané studie krátkých cyklů antibiotik, které byly studovány v lůžkových populacích.
studie shrnout do těchto meta-analýz zkoumal monoterapie přípravkem levofloxacin po dobu pěti dnů; gemifloxacin za sedm dní, azithromycin na tři až pět dní; ceftriaxonem po dobu pěti dnů; cefuroxim za sedm dní; amoxicilin za tři dny; nebo telithromycin pro pět až sedm dní. Rozmanitost antibiotik v těchto studiích kontrastuje s pokyny IDSA/ATS, které doporučují pouze fluorochinolony jako monoterapii pro lůžkovou CAP.
Jedním z důležitých randomizované, dvojitě zaslepené studii fluorochinolonů ve srovnání s pěti-denní kurz levofloxacinu 750 mg denně, s 10-denní kurz levofloxacin, 500 mg denně, u 528 pacientů s mírnou až těžkou CAP.13 autoři zjistili, žádný rozdíl v klinické úspěšnosti nebo microbiologic vymýcení mezi oběma skupinami, uzavírání vysoké dávky levofloxacin za pět dní je efektivní a dobře tolerovaná alternativa k již samozřejmě nižší dávky, pravděpodobně souvisí s léčiva je závislá na koncentraci vlastnosti.
 klikněte na tabulku pro velkou verzi
klikněte na tabulku pro velkou verzi
rentgen hrudníku indikuje pneumonii.
Azithromycin také nabízí potenciál pro krátké kurzy léčby, jako plicní koncentrace azithromycinu zůstávají zvýšené až pět dní po jednorázové perorální dávce.14 několik malých studií prokázalo bezpečnost, účinnost a nákladovou účinnost tří až pěti dnů azithromycinu, jak je shrnuto v metaanalýze Contopoulos-Ioannidis a jeho kolegové.15 Většina z těchto studií však byla omezena na ambulantní pacienty nebo hospitalizované pacienty s mírným onemocněním nebo potvrzenou atypickou pneumonií. Jediná randomizovaná studie, 40 hospitalizovaných pacientů s mírnou až středně těžkou CAP nalézt srovnatelné klinické výsledky s třídenní kurz ústní azithromycin 500 mg denně versus klaritromycin po dobu nejméně osmi dnů.Před rutinním doporučením tohoto přístupu u hospitalizovaných pacientů musí být dokončeno 16 větších studií u těžce nemocných pacientů. Navíc, vzhledem k nárůstu výskytu makrolidové rezistence, empirické terapii s makrolidová sám může být použit pouze pro léčbu pečlivě vybraných hospitalizovaných pacientů s nonsevere onemocnění a bez rizikových faktorů pro rezistentní Streptococcus pneumoniae.5
Telithromycin je ketolide antibiotikum, který byl zkoumán u mírné až středně SZP, včetně multirezistentních kmenů S. pneumoniae, v kurzech pět až sedm dní.17 byly však hlášeny závažné nežádoucí účinky, včetně hepatotoxicity. V době vydání pokynů z roku 2007 čekal výbor IDSA / ATS na další bezpečnostní údaje, než vydal doporučení ohledně jejich použití.
jedna další studie Poznámky byla studie s amoxicilinem u dospělých hospitalizovaných pacientů s mírnou až středně těžkou CAP.18 Jedno sto dvacet jedna pacientů, kteří klinicky zlepšil (na základě kompozitní skóre plicní příznaky a obecné zlepšení), následující tři dny IV amoxicilin byli randomizováni k ústní amoxicilin pro dalších pět dnů, nebo je dána placebo. Ve dnech 10 a 28 nebyl mezi oběma skupinami žádný rozdíl v klinickém úspěchu. Autoři dospěli k závěru, že celkem tři dny léčby není horší než na osm dní u pacientů výrazně zlepšila po prvních 72 hodin empirické léčby. Tato studie byla provedena v Nizozemsku, kde je amoxicilin preferovaným empirickým antibiotikem pro CAP a vzory antimikrobiální rezistence se velmi liší od vzorků nalezených v USA.
 klikněte stůl pro velké verze
klikněte stůl pro velké verze
klepněte na tlačítko tabulka pro velké verze
Další úvahy. Zatímco některé důkazy podporují kratší cykly antibiotik, mnoho stávajících studií je omezeno jejich zahrnutím ambulantních pacientů, Dospělí s mírnou až střední CAP, nebo malá velikost vzorku. Proto klinický úsudek nadále hraje důležitou roli při určování vhodného trvání léčby. Je třeba zvážit faktory, jako jsou již existující komorbidity, závažnost onemocnění a výskyt komplikací. Údaje o vhodném trvání antibiotik u pacientů s CAP vyžadujících intenzivní péči jsou omezené. To je také důležité si uvědomit, IDSA/ATS doporučení a většina studií přezkoumat vyloučení pacientů s virem lidské imunodeficience (HIV), a není známo, zda se tyto kratší kurzy antibiotika jsou vhodné v HIV populace.
a Konečně, IDSA/ATS guidelines vědomí, delší dobu trvání léčby může být požadováno, pokud je počáteční léčba nebyla účinná proti identifikován patogen, nebo v případech komplikována mimoplicní infekce, jako je endokarditida nebo meningitida.
Náš pacient se středně těžkou CAP byl hospitalizován na základě jeho věku a hypoxie. Okamžitě byl léčen doplňkovým kyslíkem nosní kanylou, IV tekutinami a dávkou iv levofloxacinu 750 mg. Během 48 hodin splnil kritéria klinické stability, včetně defervescence, poklesu dechové frekvence na 19 dechů za minutu a zlepšení saturace kyslíkem na 95% ve vzduchu v místnosti. V tomto okamžiku byl změněn z IV na perorální antibiotika. On pokračoval na levofloxacin 750 mg denně a později ten den byl propuštěn domů v dobrém stavu dokončit pětidenní kurz.
Sečteno a podtrženo
u hospitalizovaných dospělých s mírnou až středně těžkou CAP se zdá, že pět až sedm dní léčby v závislosti na vybraném antibiotiku je ve většině případů účinné. Pacienti by měli být afebrilní za 48 až 72 hodin a prokázat známky klinické stability před terapií je přerušena. Th
Kelly Cunningham, MD, a Shelley Ellis, MD, MPH, jsou členy sekce nemocniční medicíny na Vanderbilt University v Nashvillu, Tenn. Sunil Kripalani, MD, MSc, slouží jako vedoucí sekce.
1. Kung HC, Hoyert DL, Xu J, Murphy SL. Úmrtí: konečné údaje za rok 2005. Natl Vital Stat Rep. 2008; 56.
2. DeFrances CJ, Lucas CA, Buie VC, Golosinskiy a. 2006 National Hospital Discharge Survey. Zpráva O Zdravotním Stavu Natl. 2008;5.
3. Niederman MS. Nedávné pokroky v komunitní pneumonii: lůžkové a ambulantní. Hruď. 2007;131:1205-1215.
4. Li JZ, Winston LG, Moore DH, Bent s. Účinnost krátkodobých antibiotických režimů pro komunitní pneumonii: metaanalýza. Jsem Med. 2007;120:783-790.
5. Mandell LA, Wunderink RG, Anzueto A et al. Infekčních Chorob Society of America/Americké Hrudní Společnosti konsensus pokyny na řízení komunitní pneumonie u dospělých. Klinická Infekce Dis. 2007; 44 (Suppl 2): S27-72.
6. Ramirez JA, Bordon J. Včasný přechod z intravenózních na perorální antibiotika u hospitalizovaných pacientů s bakteremickou komunitou získanou pneumonií Streptococcus pneumoniae. Arch Intern Med. 2001;161:848-850.
7. Halm EA, Fine MJ, Marrie TJ et al. Čas do klinické stability u pacientů hospitalizovaných s komunitní pneumonií: důsledky pro praktické pokyny. Jamo. 1998;279:1452-1457.
8. Menendez R, Torres A, Rodriguez de Castro F et al. Dosažení stability v komunitní pneumonii: účinky závažnosti onemocnění, léčby a charakteristik pacientů. Klinická Infekce Dis. 2004;39:1783-1790.
9. Siegal RE, Halpern NA, Almenoff PL et al. Prospektivní randomizovaná studie lůžkových IV antibiotik pro komunitní pneumonii: optimální trvání léčby. Hruď. 1996;110:965-971.
10. Oosterheert JJ, Bonten MJ, Schneider MM et al. Účinnost časného přechodu z intravenózních na perorální antibiotika u těžké komunitní pneumonie: multicentrická randomizovaná studie. BMJ. 2006;333:1193-1197.
11. Nathan RV, Rhew DC, Murray C et al. Pozorování v nemocnici po výměně antibiotik u pneumonie: národní hodnocení. Jsem Med. 2006;119:512-518.
12. Dimopoulos G, Matthaiou DK, Karageorgopoulos DE, et al. Krátkodobá versus dlouhodobá antibakteriální terapie pro komunitní pneumonii: metaanalýza. Droga. 2008;68:1841-1854.
13. Dunbar LM, Wunderink RG, Habib MP et al. Vysoká dávka levofloxacinu s krátkým průběhem pro komunitní pneumonii: nové paradigma léčby. Klinická Infekce Dis. 2003;37:752-760.
14. Morris DL, De Souza A, Jones JA, Morgan WE. Vysoké a prodloužené koncentrace azithromycinu v plicní tkáni po jednorázové perorální dávce. Eur J Clin Mikrobiol Infikovat Dis. 1991;10:859-861.
15. Contopoulos-Ioannidis DG, Ioannidis JPA, Chew P, Lau J. metaanalýza randomizovaných kontrolovaných studií srovnávací účinnosti a bezpečnosti azithromycinu proti jiným antibiotikům pro infekce dolních cest dýchacích. J Antimikrobiální Chemoterapie. 2001;48:691-703.
16. Rizzato G, Montemurro L, Fraioli P et al. Účinnost třídenního cyklu azithromycinu u středně těžké komunitní pneumonie. Eur Respir J. 1995; 8: 398-402.
17. Tellier G, Niederman MS, Nusrat R et al. Klinické a bakteriologické účinnost a bezpečnost 5 – a 7-denní režimy telithromycinu jednou denně ve srovnání s 10-denní režim klarithromycinu dvakrát denně u pacientů s mírnou až středně závažné komunitní pneumonie. J Antimikrobiální Chemoterapie. 2004;54:515.
18. El Moussaoui R, de Borgie CA, van den Broek P et al. Účinnost přerušení léčby antibiotiky po třech dnech oproti osmi dnům u mírné až středně závažné komunitní pneumonie: randomizovaná, dvojitě zaslepená studie. BMJ. 2006;332:1355-1361.
19. Siegel RE, Alicea M, Lee A, Blaiklock R. Srovnání 7 versus 10 dnů antibiotické terapie u hospitalizovaných pacientů s nekomplikovanou komunitní pneumonií: prospektivní, randomizovaná dvojitě zaslepená studie. Jsem J Ther. 1999;6:217-222.
Leave a Reply