Jaki jest prawidłowy czas trwania leczenia antybiotykami u osób dorosłych hospitalizowanych z nabytym zapaleniem płuc?
przypadek
83-letni mężczyzna z nadciśnieniem tętniczym, chorobą wieńcową i obturacyjnym bezdechem sennym wykazuje postępującą duszność, produktywny kaszel, świszczący oddech i tachypnea. Jego ciśnienie krwi wynosi 158/70 mm / Hg; temperatura 101,8; oddechy to 26 oddechów na minutę; a nasycenie tlenem to 87% powietrza w pomieszczeniu. Ma szorstki oddech obustronnie i zmniejszony oddech nad prawym dolnym płucem. Prześwietlenie klatki piersiowej ujawniło naciek prawego dolnego płata. Zostaje przyjęty do szpitala z rozpoznaniem zapalenia płuc nabytego społecznie (CAP) i rozpoczyna się terapia medyczna. Jak powinno się leczyć antybiotyki?
przegląd
zapalenie płuc jest najczęstszą przyczyną zgonów związanych z infekcją w USA i ósmą główną przyczyną śmiertelności ogółem.1 Według badania z 2006 r. WPR daje rocznie ponad 1,2 miliona przyjęć do szpitali, przy średniej długości pobytu wynoszącej 5,1 dnia.2 chociaż mniej niż 20% pacjentów z WPR wymaga hospitalizacji, przypadki wymagające przyjęcia przyczyniają się do ponad 90% ogólnych kosztów leczenia zapalenia płuc.3
w ciągu ostatnich kilku lat dostępność nowych antybiotyków i ewolucja wzorców oporności drobnoustrojów zmieniły strategie leczenia CAP. Ponadto rozwój systemów punktacji prognostycznej i rosnąca presja na usprawnienie wykorzystania zasobów przy jednoczesnej poprawie jakości opieki doprowadziły do nowych rozważań dotyczących leczenia, takich jak zarządzanie przypadkami niskiego ryzyka jako pacjenci ambulatoryjni.
Ostatnio zwrócono uwagę na optymalny czas trwania leczenia antybiotykami, z naciskiem na skrócenie czasu trwania terapii. Historycznie czas trwania leczenia CAP był zmienny i nie był oparty na dowodach. Skrócenie przebiegu antybiotyków może ograniczyć oporność na antybiotyki, zmniejszyć koszty i poprawić przestrzeganie przez pacjenta i tolerancję.Jednak przed określeniem odpowiedniego czasu trwania antybiotyku dla pacjenta hospitalizowanego Z CAP należy wziąć pod uwagę inne czynniki, takie jak wybór empirycznych antybiotyków, początkowa odpowiedź pacjenta na leczenie, nasilenie choroby i obecność współistniejących chorób.
przegląd danych
wybór antybiotyku. W 2007 r.przedstawiciele Infectious Diseases Society of America (IDSA) i American Thoracic Society (ATS) opublikowali najbardziej rozpowszechnione wytyczne dotyczące postępowania z pacjentami z CAP.Tabela 1 (powyżej, po prawej stronie) podsumowuje zalecenia dotyczące antybiotyków empirycznych u pacjentów wymagających leczenia szpitalnego.
czas do stabilizacji klinicznej. Odpowiedź kliniczna pacjenta na empiryczną antybiotykoterapię w znacznym stopniu przyczynia się do decyzji dotyczącej przebiegu i czasu trwania leczenia. Wytyczne IDSA / ATS zalecają, aby pacjenci nie gorączkowali przez 48 do 72 godzin i nie mieli więcej niż jednego objawu niestabilności klinicznej związanego z czapką przed przerwaniem leczenia. Chociaż w badaniach stosowano różne definicje stabilności klinicznej, wytyczne konsensusu odnoszą się do sześciu parametrów, które są podsumowane w tabeli 2 (po prawej).
przy odpowiedniej antybiotykoterapii większość pacjentów hospitalizowanych z CAP osiąga stabilność kliniczną w ciągu około trzech dni.6,7 Dostawcy powinni spodziewać się pewnej poprawy parametrów życiowych w ciągu 48 do 72 godzin od przyjęcia. Jeśli pacjent nie wykaże obiektywnej poprawy w tym czasie, dostawcy powinni szukać nietypowych patogenów, odpornych organizmów, nadkażeń szpitalnych lub warunków niezakażających.U niektórych pacjentów, takich jak wielobarwne zapalenie płuc, związany z nim wysięk opłucnowy lub wyższy wskaźnik nasilenia zapalenia płuc, osiągnięcie stabilności klinicznej wymaga również dłuższego czasu.8
 kliknij tabelę dla dużej wersji
kliknij tabelę dla dużej wersji
prześwietlenie klatki piersiowej wskazuje na zapalenie płuc.
Przejdź na terapię doustną. Zdolność do osiągnięcia stabilności klinicznej ma istotne konsekwencje dla długości pobytu w szpitalu. Większość pacjentów hospitalizowanych z CAP początkowo są leczone antybiotykami dożylnymi (IV) i wymagają przejścia na terapię doustną w oczekiwaniu na absolutorium. Kilka badań wykazało, że nie ma korzyści z kontynuowania leczenia dożylnego, gdy pacjent jest uznany za klinicznie stabilny i jest w stanie tolerować leki doustne.9,10 nie ma konkretnych wytycznych dotyczących wyboru doustnych antybiotyków, ale powszechną praktyką, popartą zaleceniami IDSA / ATS, jest stosowanie tego samego środka, co antybiotyk IV lub lek w tej samej klasie leków. U pacjentów rozpoczynających leczenie skojarzone β-laktamem i makrolidem, Zwykle właściwe jest przestawienie się na stosowanie samego makrolidu.W przypadkach, w których zidentyfikowano patogen, wybór antybiotyków powinien być oparty na profilu wrażliwości.
Po przejściu pacjentów na doustne antybiotyki nie jest konieczne pozostawanie ich w szpitalu w celu dalszej obserwacji, pod warunkiem, że nie mają innych aktywnych problemów medycznych ani potrzeb społecznych. Retrospektywna analiza 39 232 pacjentów hospitalizowanych z CAP porównała pacjentów, których obserwowano przez noc po przejściu na doustne antybiotyki z tymi, którzy nie byli i nie stwierdzili różnicy w 14-dniowym wskaźniku readmisji lub 30-dniowym wskaźniku śmiertelności.Wyniki te, w połączeniu ze strategią wczesnego przejścia na leczenie doustne, sugerują, że długość pobytu w szpitalu może być bezpiecznie zmniejszona u wielu pacjentów z nieskomplikowanym CAP.
 kliknij tabelę dla dużej wersji
kliknij tabelę dla dużej wersji
prześwietlenie klatki piersiowej wskazuje na zapalenie płuc.
Czas trwania leczenia. Po tym, jak pacjent stanie się stabilny klinicznie i zostanie podjęta decyzja o przejściu na leki doustne i plan wypisu ze szpitala, pojawia się pytanie, jak długo należy kontynuować leczenie antybiotykami. W przeszłości praktyka kliniczna przedłużała leczenie do dwóch tygodni, pomimo braku dowodów na taki czas trwania leczenia. Wytyczne IDSA / ATS zawierają pewne ogólne zalecenia, w których zauważono, że pacjenci powinni być leczeni przez co najmniej pięć dni, poza gorączką przez 48 do 72 godzin i spełniać inne kryteria stabilności klinicznej.
Li i współpracownicy przeprowadzili systematyczny przegląd oceniający 15 randomizowanych kontrolowanych badań porównujących krótki cykl (krótszy niż siedem dni) z przedłużoną (dłuższą niż siedem dni) monoterapią dla CAP u dorosłych.4 Ogólnie rzecz biorąc, autorzy nie stwierdzili różnicy w ryzyku niepowodzenia leczenia między antybiotykoterapią krótkookresową a antybiotykoterapią o przedłużonym cyklu, nie znaleźli też różnicy w eradykacji bakteriologicznej ani śmiertelności. Ważne jest, aby pamiętać o badaniach włączonych do tej analizy pacjentów z łagodnym do umiarkowanego CAP, w tym pacjentów leczonych ambulatoryjnie, co ogranicza zdolność ekstrapolacji wyłącznie do populacji szpitalnych i pacjentów o cięższym przebiegu choroby.
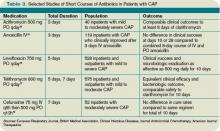
kolejna metaanaliza, opublikowana wkrótce potem, dotyczyła randomizowanych kontrolowanych badań klinicznych u pacjentów ambulatoryjnych i pacjentów nie wymagających intensywnej opieki. Porównano różne okresy leczenia z tym samym środkiem w tej samej dawce. Autorzy nie stwierdzili również różnicy w skuteczności i bezpieczeństwie krótkich (krótszych niż siedem dni) kursów w porównaniu z dłuższymi (co najmniej dwa dodatkowe dni terapii).Tabela 3 (powyżej) zawiera przegląd wybranych badań krótkich serii antybiotyków, które badano w populacjach szpitalnych.
w badaniach podsumowujących te metaanalizy oceniano monoterapię lewofloksacyną przez pięć dni, gemifloksacynę przez siedem dni, azytromycynę przez trzy do pięciu dni, ceftriakson przez pięć dni, cefuroksym przez siedem dni, amoksycylinę przez trzy dni lub telitromycynę przez pięć do siedmiu dni. Różnorodność antybiotyków w tych badaniach kontrastuje z wytycznymi IDSA / ATS, które zalecają tylko fluorochinolony jako monoterapię dla szpitalnych CAP.
w jednym z ważnych randomizowanych, podwójnie ślepych badań fluorochinolonów porównano pięciodniowy cykl leczenia lewofloksacyną w dawce 750 mg na dobę z 10-dniowym cyklem leczenia lewofloksacyną w dawce 500 mg na dobę u 528 pacjentów z łagodnym do ciężkiego CAP.Autorzy nie stwierdzili żadnej różnicy w skuteczności klinicznej lub eradykacji mikrobiologicznej pomiędzy tymi dwiema grupami, stwierdzając, że wysoka dawka lewofloksacyny przez pięć dni jest skuteczną i dobrze tolerowaną alternatywą dla dłuższego przebiegu niższej dawki, prawdopodobnie związaną z właściwościami zależnymi od stężenia leku.
 kliknij tabelę dla dużej wersji
kliknij tabelę dla dużej wersji
prześwietlenie klatki piersiowej wskazuje na zapalenie płuc.
Azytromycyna może również być stosowana w krótkich cyklach leczenia, ponieważ stężenie azytromycyny w płucach pozostaje podwyższone nawet przez pięć dni po podaniu pojedynczej dawki doustnej.Kilka małych badań wykazało bezpieczeństwo, skuteczność i opłacalność stosowania azytromycyny po trzech do pięciu dniach, jak podsumowano w metaanalizie przeprowadzonej przez Contopoulosa-Ioannidisa i współpracowników.Większość tych badań była jednak ograniczona do pacjentów ambulatoryjnych lub wewnętrznych z łagodną chorobą lub potwierdzonym atypowym zapaleniem płuc. W jednym randomizowanym badaniu z udziałem 40 pacjentów z łagodnym do umiarkowanie ciężkiego CAP stwierdzono porównywalne wyniki kliniczne z trzydniowym leczeniem azytromycyną doustnie w dawce 500 mg na dobę w porównaniu z klarytromycyną przez co najmniej osiem dni.Przed rutynowym zaleceniem takiego podejścia u pacjentów hospitalizowanych należy ukończyć większe badania z udziałem cięższych pacjentów. Ponadto, ze względu na rosnącą częstość występowania oporności na makrolidy, leczenie empiryczne z zastosowaniem samego makrolidu może być stosowane wyłącznie w leczeniu starannie wybranych pacjentów hospitalizowanych z chorobami nieswieżącymi i bez czynników ryzyka lekoopornego Streptococcus pneumoniae.
telitromycyna jest antybiotykiem ketolidowym, który był badany u łagodnych i umiarkowanych szczepów CAP, w tym wielolekoopornych szczepów S. pneumoniae, w cyklach trwających od pięciu do siedmiu dni.Jednakże zgłaszano ciężkie działania niepożądane, w tym hepatotoksyczność. W czasie opracowywania wytycznych z 2007 r. Komitet IDSA/ATS czekał na dodatkowe dane dotyczące bezpieczeństwa przed wydaniem jakichkolwiek zaleceń dotyczących jego stosowania.
jednym z dodatkowych badań było badanie amoksycyliny u dorosłych pacjentów z łagodnym do umiarkowanie ciężkiego CAP.18 stu dwudziestu jeden pacjentów, u których wystąpiła klinicznie poprawa (w oparciu o złożony wynik objawów ze strony płuc i ogólną poprawę) po trzech dniach podawania amoksycyliny dożylnie, randomizowano do amoksycyliny doustnej przez dodatkowe pięć dni lub otrzymano placebo. W dniach 10 i 28 nie stwierdzono różnic w skuteczności klinicznej pomiędzy obiema grupami. Autorzy doszli do wniosku, że łącznie trzy dni leczenia nie były gorsze od ośmiu dni u pacjentów, którzy znacznie poprawili się po pierwszych 72 godzinach leczenia empirycznego. Badanie to zostało przeprowadzone w Holandii, gdzie amoksycylina jest preferowanym antybiotykiem empirycznym dla CAP i wzorce oporności na środki przeciwdrobnoustrojowe różnią się znacznie od tych znalezionych w USA.
 kliknij tabelę dla dużej wersji
kliknij tabelę dla dużej wersji
kliknij tabelę dla dużej wersji
inne uwagi. Chociaż niektóre dowody potwierdzają krótsze cykle antybiotyków, wiele istniejących badań jest ograniczonych przez ich włączenie pacjentów ambulatoryjnych, dorosłych z łagodnym do umiarkowanego CAP lub małej wielkości próbki. Dlatego też ocena kliniczna nadal odgrywa ważną rolę w określaniu odpowiedniego czasu trwania terapii. Należy wziąć pod uwagę takie czynniki, jak współistniejące choroby, nasilenie choroby i występowanie powikłań. Dane dotyczące odpowiedniego czasu trwania antybiotyków u pacjentów z CAP wymagających intensywnej opieki medycznej są ograniczone. Należy również zwrócić uwagę na zalecenia IDSA / ATS, a większość analizowanych badań wyklucza pacjentów z ludzkim wirusem niedoboru odporności (HIV) i nie wiadomo, czy te krótsze cykle antybiotyków są odpowiednie w populacji HIV.
wreszcie, wytyczne IDSA/ATS zauważają, że dłuższy czas trwania leczenia może być wymagany, jeśli początkowa terapia nie była aktywna przeciwko zidentyfikowanemu patogenowi lub w przypadkach powikłanych infekcjami pozapłucnymi, takimi jak zapalenie wsierdzia lub zapalenie opon mózgowo-rdzeniowych.
Wracając do przypadku
nasz pacjent z umiarkowanie ciężkim CAP został hospitalizowany ze względu na jego wiek i niedotlenienie. Natychmiast leczono go dodatkowym tlenem przez kaniulę nosową, płynami dożylnymi i dawką dożylną lewofloksacyny 750 mg. W ciągu 48 godzin spełnił kryteria stabilności klinicznej, w tym odroczenie, spadek częstości oddechów do 19 oddechów na minutę i poprawę nasycenia tlenem do 95% w powietrzu w pomieszczeniu. W tym momencie został zmieniony z IV na doustne antybiotyki. Kontynuował leczenie lewofloksacyną w dawce 750 mg na dobę, a później tego samego dnia został wypisany do domu w dobrym stanie, aby ukończyć pięciodniowy kurs.
Bottom Line
w przypadku hospitalizowanych dorosłych z łagodnym do umiarkowanie ciężkiego CAP, pięć do siedmiu dni leczenia, w zależności od wybranego antybiotyku, wydaje się być skuteczne w większości przypadków. Przed przerwaniem leczenia pacjenci powinni mieć gorączkę przez 48 do 72 godzin i wykazywać oznaki stabilności klinicznej. TH
Kelly Cunningham, MD, i Shelley Ellis, MD, MPH, są członkami sekcji medycyny szpitalnej na Uniwersytecie Vanderbilt w Nashville, Tenn. Szefem sekcji jest Sunil Kripalani, MD, MSc.
1. Kung HC, Hoyert DL, Xu J, Murphy SL. Zgony: ostateczne dane za rok 2005. Natl Vital Stat Rep. 2008; 56.
2. DeFrances CJ, Lucas CA, Buie VC, Golosinskiy A. 2006 National Hospital Discharge Survey. Raport Stanu Zdrowia Natl. 2008;5.
3. Niederman MS. Ostatnie postępy w zapaleniu płuc nabytym przez społeczność: szpitalne i ambulatoryjne. Klatka piersiowa. 2007;131:1205-1215.
4. Li JZ, Winston LG, Moore Dh, Bent S. effectiveness of short-course antibiotic schemens for community-acquised pneumonia: a meta-analysis. Am J Med. 2007;120:783-790.
5. Mandell LA, wunderink RG, Anzueto A et al. Infectious Diseases Society of America / American Thoracic Society consensus guidelines on the management of community-acquised pneumonia in adults. Clin Infect Dis. 2007; 44(Suppl 2): S27-72.
6. Ramirez ja, Bordon J. Wczesne przejście z antybiotyków dożylnych na doustne u hospitalizowanych pacjentów z bakteremicznym zapaleniem płuc Streptococcus pneumoniae. Arch Intern Med. 2001;161:848-850.
7. Halm EA, Fine MJ, Marrie TJ et al. Czas do stabilizacji klinicznej u pacjentów hospitalizowanych z zapaleniem płuc nabytym we Wspólnocie: implikacje dla wytycznych praktyki. JAMA. 1998;279:1452-1457.
8. Menendez R, Torres a, Rodriguez de Castro F et al. Osiągnięcie stabilności w zapaleniu płuc nabytym we Wspólnocie: skutki ciężkości choroby, leczenie i charakterystyka pacjentów. Clin Infect Dis. 2004;39:1783-1790.
9. Siegal RE, Halpern NA, Almenoff PL et al. Prospektywne, randomizowane badanie antybiotyków szpitalnych IV dla nabytego pozaszpitalnego zapalenia płuc: optymalny czas trwania leczenia. Klatka piersiowa. 1996;110:965-971.
10. Oosterheert JJ, Bonten MJ, Schneider MM et al. Skuteczność wczesnego przejścia z antybiotyków dożylnych na doustne w ciężkim, wspólnotowym nabytym zapaleniu płuc: wieloośrodkowe badanie randomizowane. BMJ. 2006;333:1193-1197.
11. Nathan RV, Rhew DC, Murray C et al. Obserwacja w szpitalu po zmianie antybiotyku w zapaleniu płuc: ocena krajowa. Am J Med. 2006;119:512-518.
12. Dimopoulos G, Matthaiou DK, Karageorgopoulos DE, et al. Terapia antybakteryjna krótko – i Długoterminowa w zapaleniu płuc nabytym przez społeczność: metaanaliza. Narkotyki. 2008;68:1841-1854.
13. Dunbar LM, wunderink RG, Habib MP et al. Wysokie dawki, krótki kurs lewofloksacyny dla nabytego we Wspólnocie zapalenia płuc: nowy paradygmat leczenia. Clin Infect Dis. 2003;37:752-760.
14. Morris DL, De Souza A, Jones JA, Morgan WE. Wysokie i przedłużone stężenie azytromycyny w tkance płucnej po podaniu pojedynczej dawki doustnej. Eur J Clin Microbiol Infect Dis. 1991;10:859-861.
15. Contopoulos-Ioannidis DG, Ioannidis JPA, Chew P, Lau J. metaanaliza randomizowanych kontrolowanych badań porównawczych dotyczących skuteczności i bezpieczeństwa azytromycyny przeciwko innym antybiotykom w zakażeniach dolnych dróg oddechowych. J Antimicrob Chemother. 2001;48:691-703.
16. Rizzato G, Montemurro L, Fraioli P et al. Skuteczność trzydniowego leczenia azytromycyną w umiarkowanie ciężkim zapaleniu płuc nabytym we Wspólnocie. Eur Respir J. 1995; 8: 398-402.
17. Tellier G, Niederman MS, Nusrat R et al. Skuteczność kliniczna i bakteriologiczna oraz bezpieczeństwo stosowania 5-i 7-dniowego schematu leczenia telitromycyną raz na dobę w porównaniu z 10-dniowym schematem leczenia klarytromycyną dwa razy na dobę u pacjentów z łagodnym do umiarkowanego zapaleniem płuc nabytym we Wspólnocie. J Antimicrob Chemother. 2004;54:515.
18. El Moussaoui R, de Borgie CA, van den Broek P et al. Skuteczność przerwania leczenia antybiotykami po trzech dniach w porównaniu z ośmioma dniami w łagodnym lub umiarkowanie ciężkim nabytym miejscowym zapaleniu płuc: randomizowane, podwójnie zaślepione badanie. BMJ. 2006;332:1355-1361.
19. Siegel RE, Alicea M, Lee a, Blaiklock R. Porównanie 7 – dniowej i 10-dniowej terapii antybiotykowej u pacjentów hospitalizowanych z niepowikłanym zapaleniem płuc nabytym we Wspólnocie: prospektywne, randomizowane badanie z podwójnie ślepą próbą. Am J Ther. 1999;6:217-222.
Leave a Reply