Tratamiento de la Distrofia de Membrana Basal Epitelial Con Queratectomía Superficial Manual
Leslie T. L. Pham, MD; Kenneth M. Goins, MD; John E. Sutphin, MD; Michael D. Wagoner, MD, PhD
Publicado el 22 de febrero de 2010
La distrofia de membrana basal epitelial (EBMD) es el tipo más común de distrofia corneal, que afecta al 2% de la población. Aunque la mayoría de los pacientes permanecen asintomáticos o experimentan molestias subjetivas episódicas menores, aproximadamente el 10% eventualmente se quejará de erosiones recurrentes y/o trastornos visuales. El curso clínico es a menudo bifásico: las erosiones epiteliales recurrentes predominan en la fase inicial y los trastornos visuales ocurren en la fase posterior.
El sello fisiopatológico de la DMBE es una anomalía en la formación y mantenimiento del complejo de adhesión de la membrana basal epitelial del epitelio corneal, un fenómeno que explica las erosiones recurrentes que se asocian con este trastorno. Descritas originalmente por Hansen hace más de un siglo, y caracterizadas por Thygesen medio siglo más tarde, las erosiones recurrentes son alteraciones agudas del epitelio corneal, que ocurren clásicamente al despertar y se asocian con dolor agudo y severo que puede ser transitorio o durar varias horas o días, dependiendo del área de superficie del desprendimiento epitelial. En casos graves, el síndrome de erosión puede estar asociado con una morbilidad considerable y discapacidad ocupacional. Aunque las erosiones pueden ocurrir en asociación con un traumatismo corneal previo, la DMEB es la causa más común de este trastorno.
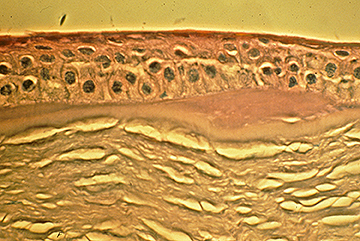
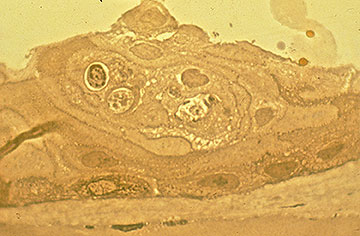
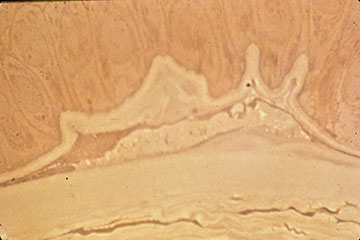
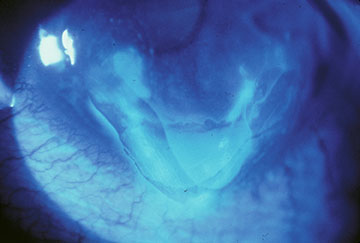
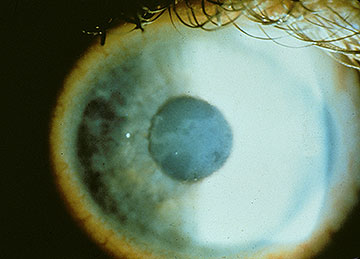
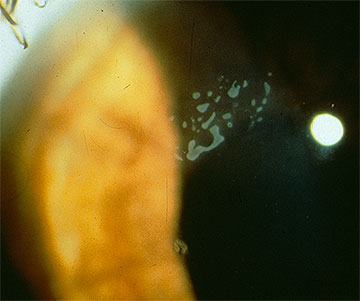
Inicialmente, puede haber pocos signos clínicos asociados con la DMBE; sin embargo, un historial de erosiones recurrentes debe sugerir este diagnóstico, especialmente si son bilaterales y se presentan en múltiples sitios. Con ciclos continuos de ruptura epitelial y esfuerzos abortados en el desarrollo de un complejo de adhesión de membrana basal epitelial estable, eventualmente se desarrollan cambios morfológicos, que conducen a los hallazgos epiteliales y subepiteliales clásicos de «mapa-punto-huella dactilar» que caracterizan este trastorno (Figuras 1-3). La formación inadecuada de hemidesmosomas por las células epiteliales basales da como resultado una regeneración aberrante compensatoria y una duplicación de la membrana basal epitelial, un cambio que se manifiesta clínicamente por las líneas de «huella dactilar». La deposición de material fibranular por debajo y por encima de la membrana basal anormal es responsable de los hallazgos de» mapa «y» punto», respectivamente. Cuando están presentes en el eje visual, estas irregularidades epiteliales y subepiteliales resultan inicialmente en astigmatismo irregular e inducción de aberraciones ópticas de orden superior, que se asocian subjetivamente con diplopía monocular y distorsión visual, a menudo antes del desarrollo de una disminución de la agudeza de Snellen. Sin embargo, se produce una disminución progresiva de la agudeza de Snellen a medida que las anomalías morfológicas aumentan en la densidad, a menudo en asociación con una mejora paradójica en el síndrome de erosión.
|
|
 |
|
|
 |
|
|
 |
El tratamiento exitoso de la DMBE se basa en la optimización de las condiciones necesarias para la formación de complejos de adhesión de membrana basal epitelial estables en toda la córnea, preferiblemente antes del desarrollo de anomalías morfológicas que comprometan la visión en el eje visual. En la mayoría de los casos de EBMD, las erosiones epiteliales recurrentes se pueden prevenir mediante la aplicación de un ungüento lubricante o hiperosmótico a la hora de acostarse. Si se producen erosiones leves con frecuencia a pesar de la lubricación a la hora de acostarse, el uso prolongado de una lente de contacto suave con vendaje (LSC) puede eliminar o reducir en gran medida la frecuencia de erosiones sintomáticas.
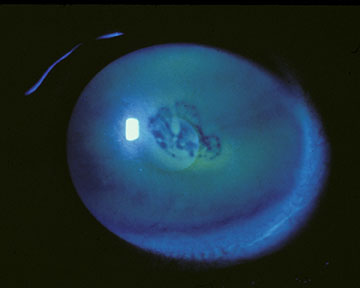
En el caso de que se desarrollen erosiones epiteliales sustanciales (Figura 4), se indica una intervención más agresiva. El manejo exitoso se puede lograr con queratectomía superficial manual (SK), seguida del restablecimiento de un epitelio corneal intacto que esté firmemente adherido y permanezca ópticamente claro. La evidencia clínica y experimental que se ha acumulado durante más de un siglo con respecto al desarrollo de la técnica de SK manual y su aplicación en este entorno se resume de la siguiente manera:
 |
 |
- Epiteliales desbridamiento. Durante más de un siglo, el tratamiento de elección para las erosiones recurrentes fue el desbridamiento simple del epitelio desvitalizado y poco adherente y el uso de parches de presión hasta que se completara la reepitelización. Aunque el uso posterior prolongado de ungüentos lubricantes a la hora de acostarse resultó posteriormente en una resolución permanente en muchos casos, la enfermedad recurrente siguió siendo bastante común. En 1983, Buxton y Fox reportaron una tasa de éxito del 85% con desbridamiento epitelial seguido del uso extendido de la terapia de LCM con vendaje, que facilitó el desarrollo ininterrumpido de un complejo de adhesión de membrana basal epitelial estable.
- Eliminación de membrana basal aberrante y restos subepiteliales y fibrosis. El desbridamiento epitelial simple puede no ser eficaz para eliminar toda la membrana basal anormal y puede estar asociado con la recurrencia de erosiones epiteliales incluso después de la interrupción de la terapia con vendaje extendido para el LCM. Ya en 1906, Franke reportó una tasa reducida de erosiones epiteliales recurrentes cuando el desbridamiento epitelial fue seguido por la aplicación de agua clorada. Kenyon y Wagoner enfatizaron además la importancia de limpiar meticulosamente los residuos subepiteliales como parte integral del manejo de este trastorno.
- Interrupción de la capa de Bowman. Brown y Bron sugirieron que podría ser necesario interrumpir la capa de Bowman para maximizar la oportunidad de resolución permanente de erosiones epiteliales recalcitrantes. Anecdóticamente, se ha reconocido durante mucho tiempo que el trauma sustancial en la capa de Bowman está asociado no solo con cicatrices, sino también con una excelente adhesión epitelial. En consecuencia, el principio rector en el manejo de erosiones recalcitrantes es lograr un equilibrio adecuado entre la interrupción suficiente de la capa de Bowman para facilitar la adhesión epitelial firme y la minimización de cicatrices visualmente significativas. El tratamiento de área amplia de la capa de Bowman con yodo fue reportado por Thygeson en 1954, con diatermia por Wood en 1984, con una rebaba de diamante por Buxton y Constad en 1987, con el neodimio:Láser YAG de Geggel en 1990, y posteriormente con queratectomía fototerapéutica con láser excimer (PTK) de numerosos autores. La disrupción focal de la capa de Bowman con punción estromal anterior fue demostrada por McLean et al. ser eficaz en el manejo de la mayoría de los casos de erosión recurrente. Aunque las marcas de punción del estroma anterior no parecen comprometer visualmente, la mayoría de los autores recomiendan aplicar esta técnica de manera agresiva fuera del eje visual y con moderación o no en absoluto en el eje visual.
- control Farmacológico de la matriz metaloproteinasa-9. Las técnicas manuales de SK de desbridamiento epitelial, eliminación de la membrana basal aberrante y restos subepiteliales, y alteración focal de la capa de Bowman con punción estromal, seguidas de un período de 6 a 12 semanas de terapia con vendaje para el LCM, se asocian casi invariablemente con el restablecimiento de un epitelio corneal firmemente adherente que tiende a permanecer ópticamente transparente. Sin embargo, este resultado se optimiza al proporcionar una intervención farmacológica diseñada para minimizar la producción de colagenasa subepitelial y su impacto perjudicial en el desarrollo del complejo de adhesión de membrana basal epitelial estable durante el período postoperatorio. Durson et al. se documentó la eficacia de la administración sistémica de doxiciclina y el uso tópico de corticosteroides para mejorar aún más los resultados terapéuticos relacionados con el tratamiento médico y quirúrgico de los síndromes de erosión recurrentes.
En el presente estudio, revisamos el resultado del tratamiento de la DMBE sintomática con SK manual en Hospitales y Clínicas de la Universidad de Iowa (UIHC).
PACIENTES Y MÉTODOS
Se revisaron retrospectivamente las historias clínicas de cada paciente con DMBE que había sido tratado con SK manual por un miembro del Servicio de Córnea del UIHC desde el 1 de enero de 1998 hasta el 31 de diciembre de 2007. El diagnóstico fue establecido por un miembro de la facultad de córnea sobre la base de los hallazgos clínicos característicos. Todos los ojos habían sido tratados con al menos un modo de terapia médica antes de someterse a SK, incluido el uso de lubricación tópica, agentes hiperosmóticos y/o terapia con vendaje para el LCM. Las indicaciones para la intervención quirúrgica fueron disminución de la visión y / o erosiones epiteliales corneales recurrentes. Las medidas de desenlace incluyeron la mejor agudeza visual corregida por el espectáculo (AVEC), la presencia o ausencia de erosiones recurrentes y la DMEB sintomática recurrente. Se incluyeron en el análisis estadístico los casos en los que se disponía de más de 3 meses de seguimiento postoperatorio. Los ojos que habían sido tratados previamente con SK manual o PTK antes de la remisión a UIHC o antes del período de estudio fueron excluidos del análisis estadístico.
Técnica quirúrgica
Los procedimientos quirúrgicos fueron realizados con anestesia tópica por miembros de la facultad de córnea (KMG, JES, MDW) en la sala de procedimientos ambulatorios menores. El epitelio corneal central (6,0-8,0 mm) se desbridó con una esponja celular de Weck en la mayoría de los casos. Ocasionalmente, se requería una cuchilla de castor no. 57 para completar la extracción epitelial. El epitelio pobremente adherente en la periferia también se desbridó cuando estaba presente. También se utilizó una cuchilla de castor no. 57 para eliminar la membrana basal y la fibrosis subepitelial con un raspado suave. Se tomaron precauciones especiales para minimizar la perturbación de la capa de Bowman subyacente. La superficie de la capa de Bowman se alisó vigorosamente con una esponja de células Weck. En algunos casos, al principio del período de estudio, se aplicó suavemente una rebaba de diamante a la superficie anterior de la capa de Bowman. Más tarde en el período de estudio, la punción estromal se aplicó directamente a la capa de Bowman fuera del eje visual donde se había desbridado el epitelio y a través del epitelio en las áreas donde permaneció en su lugar. Un cirujano (MDW) aplicó tratamiento con luz en el eje visual en casos en los que se había documentado que se producían erosiones en esta zona o en los que se había detectado fibrosis subepitelial sustancial antes del procedimiento quirúrgico. Al concluir el caso, se colocó un vendaje en el ojo.
En el postoperatorio, todos los pacientes fueron tratados con antibióticos tópicos y gotas de esteroides 4 veces al día durante 1 semana. Al principio del período de estudio, la terapia con vendaje para el LCM se suspendió en la mayoría de los casos después de 1 semana, los antibióticos tópicos y los esteroides se redujeron rápidamente y se suspendieron, y el ungüento lubricante a la hora de acostarse se continuó durante al menos 3 meses. Más adelante en el período del estudio, la terapia con vendaje para el LCM se continuó durante 6 a 12 semanas en la mayoría de los casos, junto con la administración de antibióticos tópicos profilácticos. En la segunda mitad del estudio, la mayoría de los pacientes fueron tratados de forma concomitante con doxiciclina sistémica y corticosteroides tópicos hasta que se completó el tratamiento con vendaje para el LCM.
RESULTADOS
De 20 pacientes (14 hombres; 6 mujeres), 22 ojos con DMBE fueron tratados con SK manual para disminución de la visión (20 ojos) y/o erosiones epiteliales recurrentes (15 ojos). El seguimiento medio después de la cirugía fue de 43,6 meses (intervalo, 3,0-115,2 meses).
Los resultados del tratamiento para la disminución de la agudeza visual se resumen en la Tabla 1. Se detectó mejoría en la AVCB a partir de una agudeza logMAR preoperatoria media de 0.313 (equivalente a Snellen 20/41) a una mejor agudeza postoperatoria de 0,038 (20/22) y una agudeza final de 0,079 (20/24). En 12 (60,0%) ojos se obtuvo un BSCVA de 20/20 o mejor, y el mismo resultado se obtuvo en el examen más reciente en 10 (50,0%) ojos. En 20 (100,0%) ojos se obtuvo una AVCM de 20/30 o mejor, y el mismo resultado se obtuvo en el examen más reciente en 19 (95,0%) ojos.
Los 15 (100,0%) ojos con erosiones recurrentes tuvieron una resolución completa de los síntomas durante los primeros 6 meses del postoperatorio. Entre 6 y 60 meses después del tratamiento inicial, 3 (20.0%) los ojos experimentaron erosiones recurrentes. Entre estos, 2 ojos se trataron con éxito con un tratamiento de vendaje para el LCM, y 1 ojo se trató con éxito con láser excimer PTK.
No hubo complicaciones quirúrgicas en ninguno de los procedimientos manuales de SK.
| Best Spectacle-corrected Visual Acuity | |||
| Vision | Preoperative | Best Obtained | Final |
| LogMAR | |||
| Mean | 0.313 | 0.038 | 0.079 |
| Range | 0.097 to 0.903 | -0.125 to 0.176 | -0.125 to 0.477 |
| Snellen | |||
| Mean | 20/41 | 20/22 | 20/24 |
| Range | 20/25 to 20/160 | 20/15 to 20/30 | 20/15 to 20/60 |
| Cumulative, % | |||
| ≥ 20/20 | 0 | 60 | 50 |
| ≥ 20/25 | 25 | 85 | 65 |
| ≥ 20/30 | 55 | 100 | 95 |
| ≥ 20/40 | 65 | 100 | 95 |
DISCUSSION
Our study strongly suggests that manual SK is a safe y tratamiento eficaz para los trastornos visuales y las erosiones epiteliales recurrentes asociadas con la DMEB. No hubo complicaciones en ninguno de los 22 ojos tratados con SK manual. Además, los 20 ojos tratados por alteraciones visuales experimentaron una mejora sostenida de la visión durante todo el período de seguimiento. Aunque sería intuitivo anticipar que las mismas anomalías morfológicas ocurrirían en el postoperatorio en este trastorno genético, el establecimiento de complejos de adhesión de membrana basal epitelial estables y la reducción de erosiones epiteliales recurrentes en el eje visual previene completamente o retrasa sustancialmente la recurrencia de estos cambios y sus efectos adversos sobre la función visual. Cada paciente experimentó un alivio completo de los síntomas de erosión recurrentes durante los primeros 6 meses, y solo 3 experimentaron síntomas en la década posterior. Entre estos, 2 casos fueron relativamente menores y se manejaron con un ciclo de 3 meses de terapia con vendaje para el LCM. Un caso fue problemático y requirió tratamiento de toda la membrana basal del ojo afectado con láser excimer PTK.
La obtención de un resultado duradero y satisfactorio con SK manual requiere una atención meticulosa a la técnica quirúrgica, especialmente la eliminación completa de toda patología subepitelial anormal en el eje visual y el uso de punción estromal anterior, terapia postoperatoria prolongada con vendaje para el LCM y apoyo farmacológico adecuado. Esta técnica es eficaz para proporcionar una mejora sostenida en la agudeza del espectáculo de prácticamente todos los pacientes y alivio de las erosiones recurrentes en la gran mayoría de los pacientes. Se prefiere a la ablación de área amplia con láser excimer porque es mucho menos costosa, no se asocia a un cambio hiperópico en el error refractivo basal y es menos probable que induzca una neblina visualmente significativa en el eje visual (Tabla 2).12,13 No obstante, en ocasiones será necesario ofrecer láser excimer PTK al pequeño porcentaje de pacientes en los que la SK manual no es completamente exitosa para proporcionar alivio sostenido de las erosiones recurrentes, como fue el caso de 1 paciente en la presente serie.
| Manual SK | PTK | |
| Cost | Inexpensive | Expensive |
| Equipment | Simple surgical instruments are sufficient | Excimer laser required |
| Surgical Skill | Minimal training required | Certification course required |
| Postoperative morbidity | Pain may be present until epithelial defect resolves; minimal risk of corneal infection; virtually no risk of visually significant haze or scar formation | Pain may be present until epithelial defect resolves; minimal risk of corneal infection; significant haze or scar formation (especially if large refractive errors are treated) |
| Efficacy | Excellent prognosis for improved vision and resolution of recurrent epithelial erosions | Excellent prognosis for improved vision and resolution of recurrent epithelial erosions |
| Refractive Changes | Little or no change in spherical refractive error | Hyperopic shift may occur |
| Retreatment | Simple and inexpensive | Simple but expensive |
Excimer laser PTK may be offered in combination with photorefractive keratectomy (PRK) in primary therapy of EBMD if the therapeutic objective is to attain an improvement in uncorrected visual acuity. Si se adopta este enfoque, el oftalmólogo tratante debe ser consciente de la posibilidad de que parte del error refractivo medido pueda ser inducido facticitamente por las anomalías morfológicas epiteliales y subepiteliales asociadas con la DMEMB y que la precisión refractiva de la PRK no se puede predecir con certeza. En tales casos, un enfoque más conservador sería realizar un procedimiento de 2 etapas consistente en SK manual seguido de PRK (después de que el error de refracción se haya estabilizado y pueda medirse con precisión).
- Waring GO 3rd, Rodriques MM, Laibson PR. Distrofias corneales I. Distrofias del epitelio, la capa de Bowman y el estroma. Surv Ophthalmol. 1978;23:71-122.
- Kenyon KR, Wagoner MD. Defectos epiteliales corneales y ulceración no infecciosa. In: Albert DM, Jakobiec FA, eds. Principios y Práctica de la Oftalmología. Vol 2. 2nd ed. Filadelfia, Pensilvania: WB Saunders; 2000: 926-943.
- Hansen E. Om den intermettirende queratitis vesicular neurálgica af traumatisk oprndelse. Hosp Tidende. 1872;15:201-203.
- Thygeson P. Observaciones sobre la erosión epitelial recurrente de la córnea. Am J Ophthalmol. 1959;27:48-52.Buxton JN, Fox ML. Queratectomía superficial en el tratamiento de la distrofia de la membrana basal epitelial: un informe preliminar. Arch Ophthalmol. 1983;101:392-395.
- Brown N, Bron A. erosión Recurrente de la córnea. Br J Ophthalmol. 1976;60:84-86.Franke E. Uber Erkrankungen des Epitels der Hornhaut. Klin Monastsbl Augenheilkd. 1906;44:508-532.
- Wagoner MD, Kenyon KR. Queratectomía y queratoplastia lamelar. In: Bruner WE, Stark WJ, Maumenee AE, eds. Manual de Cirugía Corneal. Nueva York, NY: Churchill Livingstone; 1987: 29-38.
- Madera PARA. Erosión recurrente. Trans Am Ophthalmol Soc. 1984;82:850-898.Buxton JN, Constad WH. Queratectomía epitelial superficial en el tratamiento de la distrofia de la membrana basal epitelial. Ann Ophthalmol. 1987;19:92-96.
- Geggel HS. Tratamiento exitoso de la erosión corneal recurrente con punción estromal anterior Nd: YAG. Am J Ophthalmol. 1990;110:404-407.
- Hersh PS, Wagoner MD. Cirugía Láser Excimer para Trastornos Corneales. Nueva York / Stuttgart: Thieme Medical Publishers; 1998.
- Hersh PS, Klein S, Wagoner MD. Queratectomía fototerapéutica. En: Krachmer JH, Mannis MJ, Holland EJ, eds. Córnea. Vol 2. 2nd ed. St Louis, Mo: Mosby; 2005: 1735-1747. McLean EN, MacRae SM, Rich LF. Erosión recurrente. Tratamiento por punción estromal anterior. Oftalmología. 1986;784-788.
- Dursun D, Kim MC, Solomon A, Pflugfelder SC. Tratamiento de erosiones corneales recurrentes recalcitrantes con inhibidores de la metaloproteinasa-9 de matriz, doxiciclina y corticosteroides. Am J Ophthalmol. 2001;132:8-13.
Formato de cita sugerido: Pham LTL, Goins, KM, Sutphin JE, Wagoner MD. Tratamiento de la Distrofia de la Membrana Basal Epitelial Con Queratectomía Superficial Manual. EyeRounds.org. 22 de febrero de 2010; Disponible en: http://www.eyerounds.org/cases/78-EBMD-treatment.htm.

Leave a Reply