tratamentul distrofiei membranei bazale epiteliale cu Keratectomie superficială manuală
Leslie T. L. Pham, MD; Kenneth M. Goins, MD; John E. Sutphin, MD; Michael D. Wagoner, MD, PhD
Posted 22 februarie 2010
distrofia membranei bazale epiteliale (EBMD) este cel mai frecvent tip de distrofie corneană, afectând 2% din populație. Deși majoritatea pacienților rămân asimptomatici sau prezintă disconfort subiectiv episodic Minor, aproximativ 10% se vor plânge în cele din urmă de eroziuni recurente și/sau tulburări vizuale. Cursul clinic este adesea bifazic: eroziunile epiteliale recurente predomină în faza incipientă, iar tulburările vizuale apar în faza ulterioară.
semnul distinctiv fiziopatologic al EBMD este o anomalie în formarea și menținerea complexului de adeziune a membranei bazale epiteliale a epiteliului cornean, fenomen care explică eroziunile recurente care sunt asociate cu această tulburare. Descrisă inițial de Hansen în urmă cu peste un secol și caracterizată în continuare de Tygeson o jumătate de secol mai târziu, eroziunile recurente sunt perturbări acute ale epiteliului cornean, care apar clasic la trezire și sunt asociate cu dureri severe, ascuțite, care pot fi tranzitorii sau pot dura câteva ore sau zile, în funcție de suprafața descuamării epiteliale. În cazurile severe, sindromul de eroziune poate fi asociat cu morbiditate considerabilă și dizabilități profesionale. Deși eroziunile pot apărea în asociere cu traumatisme corneene anterioare, EBMD este cea mai frecventă cauză a acestei tulburări.
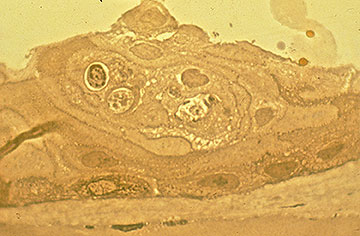
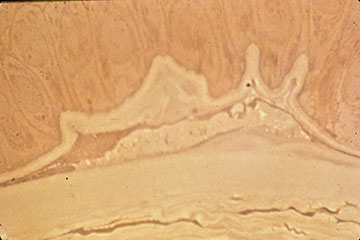
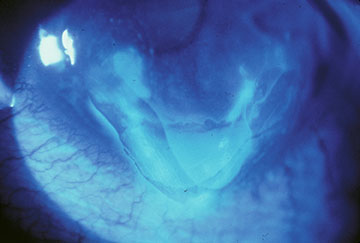
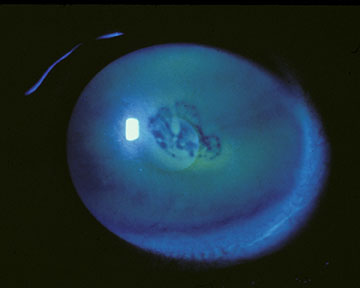
inițial, pot exista puține semne clinice asociate cu EBMD; cu toate acestea, un istoric de eroziuni recurente ar trebui să sugereze acest diagnostic, mai ales dacă acestea sunt bilaterale și apar în mai multe site-uri. Cu cicluri continue de defalcare epitelială și eforturi avortate la dezvoltarea unui complex stabil de adeziune a membranei bazale epiteliale, se dezvoltă în cele din urmă modificări morfologice, ceea ce duce la constatările clasice „hartă-punct-amprentă” epiteliale și subepiteliale care caracterizează această tulburare (figurile 1-3). Formarea inadecvată a hemidesmosomilor de către celulele epiteliale bazale are ca rezultat regenerarea aberantă compensatorie și duplicarea membranei bazale epiteliale, o schimbare care se manifestă clinic prin liniile „amprentelor digitale”. Depunerea materialului fibrogranular sub și deasupra membranei bazale anormale este responsabilă pentru constatările” map „și, respectiv,” dot”. Atunci când sunt prezente în axa vizuală, aceste nereguli epiteliale și subepiteliale duc inițial la astigmatism neregulat și la inducerea aberațiilor optice de ordin superior, care sunt asociate subiectiv cu diplopia monoculară și distorsiunea vizuală—adesea înainte de dezvoltarea unei scăderi a acuității Snellen. Cu toate acestea, o scădere progresivă a acuității Snellen apare pe măsură ce anomaliile morfologice cresc în densitate, adesea în asociere cu o îmbunătățire paradoxală a sindromului de eroziune.
|
|
 |
|
|
 |
tratamentul cu succes al ebmd se bazează pe optimizarea condițiilor necesare pentru formarea complexelor stabile de adeziune a membranei bazale epiteliale pe întreaga cornee, de preferință înainte de dezvoltarea anomaliilor morfologice compromițătoare ale vederii în axa vizuală. În majoritatea cazurilor de EBMD, eroziunile epiteliale recurente pot fi prevenite prin aplicarea la culcare a unui unguent lubrifiant sau hiperosmotic. Dacă apar frecvent eroziuni ușoare în ciuda lubrifierii la culcare, utilizarea prelungită a unui bandaj lentile de contact moi (SCL) poate elimina sau reduce foarte mult frecvența eroziunilor simptomatice.
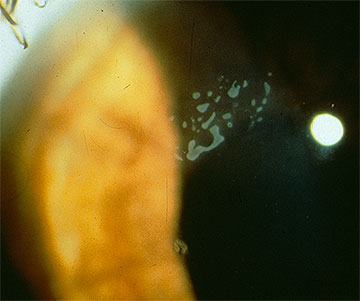
în cazul în care se dezvoltă eroziuni epiteliale substanțiale (Figura 4), este indicată o intervenție mai agresivă. Managementul de succes poate fi realizat cu keratectomie superficială manuală (SK), urmată de restabilirea unui epiteliu cornean intact, care este ferm aderent și rămâne optic clar. Dovezile clinice și experimentale care s-au acumulat de mai bine de un secol în ceea ce privește dezvoltarea tehnicii sk manual și aplicarea acesteia în acest cadru sunt rezumate după cum urmează:
|
|
 |
- debridare epitelială. Timp de mai bine de un secol, tratamentul de alegere pentru eroziunile recurente a fost simpla debridare a epiteliului devitalizat și slab aderent și utilizarea patch-urilor de presiune până la finalizarea reepitelializării. Deși utilizarea ulterioară prelungită a unguentelor lubrifiante la culcare a dus ulterior la o rezoluție permanentă în multe cazuri, boala recurentă a rămas destul de frecventă. În 1983, Buxton și Fox au raportat o rată de succes de 85% cu debridarea epitelială urmată de utilizarea extinsă a terapiei cu bandaj SCL, care a facilitat dezvoltarea neîntreruptă a unui complex stabil de adeziune a membranei bazale epiteliale.
- îndepărtarea membranei bazale aberante și a resturilor subepiteliale și a fibrozei. Debridarea epitelială simplă poate să nu fie eficientă în îndepărtarea întregii membrane anormale a subsolului și poate fi asociată cu reapariția eroziunilor epiteliale chiar și după întreruperea terapiei extinse cu bandaj SCL. Încă din 1906, Franke a raportat o rată redusă de eroziuni epiteliale recurente atunci când debridarea epitelială a fost urmată de aplicarea apei clorurate. Kenyon și Wagoner au subliniat în continuare importanța curățării meticuloase a resturilor subepiteliale ca parte integrantă a gestionării acestei tulburări.
- perturbarea stratului lui Bowman. Brown și Bron au sugerat că poate fi necesară o întrerupere a stratului lui Bowman pentru a maximiza oportunitatea rezoluției permanente a eroziunilor epiteliale recalcitrante. Anecdotic, de mult timp a fost recunoscut faptul că trauma substanțială a stratului lui Bowman este asociată nu numai cu cicatrizarea, ci și cu o aderență epitelială excelentă. În consecință, principiul călăuzitor în gestionarea eroziunilor recalcitrante este un echilibru adecvat între întreruperea suficientă a stratului Bowman pentru a facilita aderența epitelială fermă și minimizarea cicatricilor semnificative din punct de vedere vizual. Tratamentul cu suprafață largă a stratului Bowman cu iod a fost raportat de Thygeson în 1954, cu diatermie de lemn în 1984, cu un burr de diamant de Buxton și Constad în 1987, cu neodim:YAG laser de Geggel în 1990 și, ulterior, cu keratectomie fototerapeutică cu laser excimer (PTK) de numeroși autori. Întreruperea focală a stratului Bowman cu puncție stromală anterioară a fost demonstrată de McLean și colab. pentru a fi eficient în gestionarea majorității cazurilor de eroziune recurentă. Deși semnele de puncție stromală anterioară nu par a fi compromițătoare vizual, majoritatea autorilor recomandă aplicarea acestei tehnici agresiv în afara axei vizuale și fie cu ușurință, fie deloc în axa vizuală.
- controlul farmacologic al matricei metaloproteinazei-9. Tehnicile manuale sk de debridare epitelială, îndepărtarea membranei bazale aberante și a resturilor subepiteliale și întreruperea focală a stratului Bowman cu puncție stromală, urmată de o perioadă de 6 până la 12 săptămâni de terapie cu bandaj SCL, sunt aproape invariabil asociate cu restabilirea unui epiteliu cornean ferm aderent care tinde să rămână optic limpede. Cu toate acestea, acest rezultat este optimizat prin asigurarea unei intervenții farmacologice care este concepută pentru a minimiza producția de colagenază subepitelială și impactul său dăunător asupra dezvoltării complexului stabil de adeziune a membranei bazale epiteliale în perioada postoperatorie. Durson și colab. a documentat eficacitatea administrării sistemice de doxiciclină și utilizarea topică a corticosteroizilor în îmbunătățirea în continuare a rezultatelor terapeutice asociate cu gestionarea medicală și chirurgicală a sindroamelor de eroziune recurente.
în studiul de față, am analizat rezultatul tratării EBMD simptomatice cu SK manual la spitalele și clinicile Universității din Iowa (UIHC).
pacienți și metode
dosarele medicale ale fiecărui pacient cu EBMD care a fost tratat cu SK manual de către un membru al Serviciului corneei la UIHC de la 1 ianuarie 1998 până la 31 decembrie 2007 au fost revizuite retrospectiv. Diagnosticul a fost stabilit de un membru al Facultății corneei pe baza constatărilor clinice caracteristice. Fiecare ochi a fost tratat cu cel puțin un mod de terapie medicală înainte de a fi supus SK, inclusiv utilizarea lubrifierii topice, a agenților hiperosmotici și/sau a terapiei cu bandaj SCL. Indicațiile pentru intervenția chirurgicală au fost scăderea vederii și / sau eroziuni epiteliale corneene recurente. Măsurile de rezultat au inclus cea mai bună acuitate vizuală corectată de spectacol (BSCVA), prezența sau absența eroziunilor recurente și EBMD recurentă simptomatică. Cazurile în care au fost disponibile mai mult de 3 luni de urmărire postoperatorie au fost incluse în analiza statistică. Ochii care au fost tratați anterior fie cu SK manual, fie cu PTK înainte de trimiterea la UIHC sau înainte de perioada de studiu au fost excluși din analiza statistică.
tehnica chirurgicală
procedurile chirurgicale au fost efectuate cu anestezie topică de către membrii facultății corneei (KMG, JES, MDW) în sala de proceduri ambulatorii minore. Epiteliul cornean central (6,0-8,0 mm) a fost debridat cu un burete de celule Weck în majoritatea cazurilor. Ocazional, a fost necesară o lamă de castor nr. 57 pentru a finaliza îndepărtarea epitelială. Epiteliul slab aderent la periferie a fost, de asemenea, debridat atunci când este prezent. O lamă de castor nr. 57 a fost, de asemenea, utilizată pentru a îndepărta membrana bazală și fibroza subepitelială cu răzuire ușoară. Au fost luate precauții speciale pentru a minimiza perturbarea stratului Bowman subiacent. Suprafața stratului lui Bowman a fost apoi netezită puternic cu un burete de celule Weck. În unele cazuri, la începutul perioadei de studiu, un burr de diamant a fost aplicat ușor pe suprafața anterioară a stratului Bowman. Mai târziu, în perioada de studiu, puncția stromală a fost aplicată direct pe stratul lui Bowman în afara axei vizuale unde epiteliul a fost debridat și prin epiteliu în zonele în care a rămas pe loc. Un chirurg (MDW) a aplicat tratament cu lumină în axa vizuală în cazurile în care eroziunile au fost documentate să apară în această zonă sau în cazul în care fibroza subepitelială substanțială a fost detectată înainte de procedura operativă. La încheierea cazului, un bandaj SCL a fost plasat pe ochi.
postoperator, toți pacienții au fost tratați cu antibiotice topice și picături de steroizi de 4 ori pe zi timp de 1 săptămână. La începutul perioadei de studiu, terapia cu bandaj SCL a fost întreruptă în majoritatea cazurilor după 1 săptămână, antibioticele topice și steroizii au fost rapid conice și întrerupte, iar unguentul lubrifiant înainte de culcare a fost continuat timp de cel puțin 3 luni. Mai târziu, în perioada de studiu, terapia cu bandaj SCL a fost continuată timp de 6 până la 12 săptămâni în majoritatea cazurilor, împreună cu administrarea de antibiotice topice profilactice. În a doua jumătate a studiului, majoritatea pacienților au fost tratați concomitent cu doxiciclină sistemică și corticosteroizi topici până la finalizarea terapiei cu bandaj SCL.
rezultate
Din 20 de pacienți (14 bărbați; 6 femei), 22 de ochi cu EBMD au fost tratați cu SK manual pentru scăderea vederii (20 ochi) și / sau eroziuni epiteliale recurente (15 ochi). Urmărirea medie după operație a fost de 43,6 luni (interval, 3,0-115,2 luni).
rezultatele tratamentului pentru scăderea acuității vizuale sunt rezumate în tabelul 1. Îmbunătățirea a fost detectată în BSCVA de la o acuitate medie logMAR preoperatorie de 0.313 (echivalent Snellen 20/41) la cea mai bună acuitate postoperatorie de 0,038 (20/22) și o acuitate finală de 0,079 (20/24). Un BSCVA de 20/20 sau mai bun a fost obținut la 12 (60,0%) ochi și același rezultat a fost obținut la cea mai recentă examinare la 10 (50,0%) ochi. Un BSCVA de 20/30 sau mai bun a fost obținut la 20 (100,0%) ochi și același rezultat a fost obținut la cea mai recentă examinare la 19 (95,0%) ochi.
toți cei 15 (100,0%) ochi cu eroziuni recurente au avut o rezoluție completă a simptomelor în primele 6 luni postoperatorii. Între 6 și 60 de luni după tratamentul inițial, 3 (20.0%) ochii au prezentat eroziuni recurente. Dintre acestea, 2 ochi au fost tratați cu succes cu un curs de terapie cu bandaj SCL, iar 1 ochi a fost tratat cu succes cu laser excimer PTK.
nu au rezultat complicații chirurgicale din niciuna dintre procedurile manuale SK.
DISCUSSION
Our study strongly suggests that manual SK is a safe și tratament eficient pentru tulburări vizuale și eroziuni epiteliale recurente asociate cu EBMD. Nu au apărut complicații la niciunul dintre cei 22 de ochi tratați cu SK manual. În plus, toți cei 20 de ochi tratați pentru tulburări de vedere au prezentat o îmbunătățire susținută a vederii pe întreaga perioadă de urmărire. Deși ar fi intuitiv să anticipăm că aceleași anomalii morfologice vor apărea postoperator în această tulburare genetică, stabilirea unor complexe stabile de adeziune a membranei bazale epiteliale și reducerea eroziunilor epiteliale recurente în axa vizuală fie previne complet, fie întârzie substanțial recurența acestor modificări și efectele lor adverse asupra funcției vizuale. Fiecare pacient a prezentat o ameliorare completă a simptomelor de eroziune recurente în primele 6 luni, doar 3 prezentând simptome în deceniul următor. Dintre acestea, 2 cazuri au fost relativ minore și au fost gestionate cu un curs de 3 luni de terapie cu bandaj SCL. Un caz a fost supărător și a necesitat tratarea întregii membrane bazale a ochiului afectat cu laser excimer PTK.
obținerea unui rezultat durabil și satisfăcător cu SK manual necesită o atenție meticuloasă la tehnica chirurgicală, în special îndepărtarea completă a tuturor patologiilor subepiteliale anormale în axa vizuală și utilizarea puncției stromale anterioare, terapia prelungită cu bandaj postoperator SCL și suportul farmacologic adecvat. Această tehnică este eficientă în asigurarea unei îmbunătățiri susținute a acuității spectacolului practic a fiecărui pacient și a scutirii de eroziuni recurente la marea majoritate a pacienților. Este preferat față de ablația cu suprafață largă cu laserul excimer, deoarece este mult mai puțin costisitor, nu este asociat cu o schimbare hiperopică a erorii de refracție de bază și este mai puțin probabil să inducă ceață semnificativă vizual în axa vizuală (Tabelul 2).12,13 cu toate acestea, ocazional va fi necesar să se ofere PTK cu laser excimer la procentul mic de pacienți la care sk manual nu are succes complet în furnizarea de scutire susținută de eroziuni recurente, așa cum a fost cazul pacientului 1 din seria actuală.
Excimer laser PTK may be offered in combination with photorefractive keratectomy (PRK) in primary therapy of EBMD if the therapeutic objective is to attain an improvement in uncorrected visual acuity. Dacă se adoptă această abordare, medicul oftalmolog curant trebuie să fie conștient de potențialul ca o parte din eroarea de refracție măsurată să poată fi indusă factiv de anomaliile morfologice epiteliale și subepiteliale asociate cu EBMD și că precizia refracției PRK nu poate fi prezisă cu certitudine. În astfel de cazuri, o abordare mai conservatoare ar fi efectuarea unei proceduri în 2 etape constând din SK manual urmată de PRK (după ce eroarea de refracție s-a stabilizat și poate fi măsurată cu precizie).
- Waring GO 3rd, Rodriques MM, Laibson PR. Distrofiile corneene I. distrofiile epiteliului, stratul lui Bowman și stroma. Surv Oftalmol. 1978;23:71-122.
- Kenyon KR, Wagoner MD. Defecte epiteliale corneene și ulcerații neinfecțioase. În: Albert DM, Jakobiec FA, eds. Principiile și practica oftalmologiei. Vol. 2. A 2-a ed. Philadelphia, Pa: WB Saunders; 2000:926-943.
- Hansen E. Om den intermettirende keratita vesiculosa neuralgica af traumatisk oprndelse. Hosp Tidende. 1872;15:201-203.
- Thygeson P. observații privind eroziunea epitelială recurentă a corneei. Am J Oftalmol. 1959;27:48-52.
- Buxton JN, Fox ML. Keratectomia superficială în tratamentul distrofiei membranei bazale epiteliale: un raport preliminar. Arch Ophthalmol. 1983;101:392-395.
- Brown n, Bron A. eroziunea recurentă a corneei. Br J Oftalmol. 1976;60:84-86.
- Franke E. Uber Erkrankungen des Epithels der Hornhaut. Klin Monastsbl Augenheilkd. 1906;44:508-532.
- Wagoner MD, Kenyon KR. Keratectomia și keratoplastia lamelară. În: Bruner noi, Stark WJ, Maumenee AE, eds. Un Manual de Chirurgie a corneei. New York, NY: Churchill Livingstone; 1987: 29-38.
- lemn pentru a. Eroziune recurentă. Trans Am Ophthalmol Soc. 1984;82:850-898.Buxton JN, Constad WH. Keratectomia epitelială superficială în tratamentul distrofiei membranei bazale epiteliale. Ann Ophthalmol. 1987;19:92-96.
- Geggel HS. Tratamentul cu succes al eroziunii corneene recurente cu puncție stromală anterioară Nd: YAG. Am J Oftalmol. 1990;110:404-407.
- Hersh PS, Wagoner MD. Chirurgie cu laser Excimer pentru tulburări corneene. New York/Stuttgart: Thieme Medical Publishers; 1998.
- Hersh PS, Klein S, Wagoner MD. Keratectomia fototerapeutică. În: Krachmer JH, Mannis MJ, Olanda EJ, eds. Corneea. Vol. 2. A 2-a ed. St Louis, Mo: Mosby; 2005: 1735-1747.
- McLean EN, MacRae SM, Rich LF. Eroziune recurentă. Tratamentul prin puncție stromală anterioară. Oftalmologie. 1986;784-788.
- Dursun D, Kim MC, Solomon A, Pflugfelder SC. Tratamentul eroziunilor corneene recalcitrante recurente cu inhibitori ai metaloproteinazei matricei-9, doxiciclinei și corticosteroizilor. Am J Oftalmol. 2001;132:8-13.
format de citare sugerat: Pham LTL, Goins, KM, Sutphin JE, Wagoner MD. Tratamentul distrofiei membranei bazale epiteliale cu Keratectomie superficială manuală. EyeRounds.org. 22 februarie 2010; disponibil de la: http://www.eyerounds.org/cases/78-EBMD-treatment.htm.

Leave a Reply