Tandanæstesi: oversigt over injicerbare midler, der er nyttige til ikke-kirurgisk periodontal terapi
oversigt over injicerbare midler, der er nyttige til ikke-kirurgisk periodontal terapi
ikke-kirurgisk periodontal terapi (NSPT) procedurer er generelt valgfrie procedurer, der kræver anæstetika af mellemvarighed (se tabel 1). Alt, hvad vi har brug for for at give sikker, effektiv lokalbedøvelse til vores patienter, er tilgængelig for os. Så hvordan vælger vi? Udvælgelse af midler til NSPT bør baseres på patientprofil, procedurens længde og behovet for hæmostase. En oversigt over vigtige agenter (generiske navne), der er tilgængelige i USA, diskuteres også nedenfor, såvel som deres generelle overvejelser, da de vedrører NSPT med voksne patienter.
agenter og vasokonstriktorer
alle injicerbare dental lokalbedøvelsesmidler tilgængelige i Nordamerika i dag er amid lokalbedøvelsesmidler. Disse midler er sikre, ikke-allergiske, metaboliseres normalt i leveren og udskilles af nyrerne (undtagelser diskuteret senere). De er også milde vasodilatorer, hvilket resulterer i en øget hastighed af bedøvelsesabsorption i blodbanen, en øget risiko for systemisk toksicitet, reduktion af virkningsvarighed og øget blødning i området.
vasokonstriktorer tilsættes til lokalbedøvelsesmidler for at modvirke de vasodilatoriske egenskaber. Ved at indsnævre blodkarrene i området reduceres absorptionen, hvilket resulterer i reduceret risiko for systemisk toksicitet, øget virkningsvarighed og øget hæmostase.
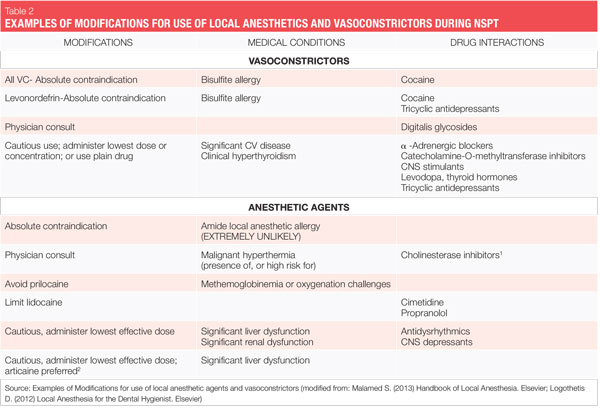
ved lokalbedøvelse bør midler, der indeholder vasokonstriktorer, anvendes, medmindre der er en tvingende grund eller absolut kontraindikation for ikke at bruge dem.1 en absolut kontraindikation beskriver en omstændighed, når et lægemiddel under ingen omstændigheder bør administreres, fordi det er usikkert. En relativ kontraindikation beskriver en omstændighed, hvor lægemidlet kan anvendes omhyggeligt efter tankevækkende overvejelse af risiko vs. fordel, og når et sikrere alternativ ikke er tilgængeligt. De fleste af de patienter, vi behandler, falder ind under sidstnævnte kategori, fordi der er få absolutte kontraindikationer for administration af dental lokalbedøvelsesmidler til patienter, der er berettigede til valgfrie procedurer, såsom NSPT (se tabel 2).
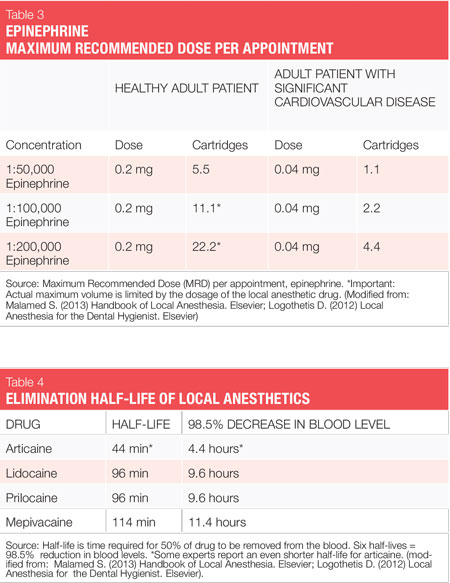
de to vasokonstriktorer, der er tilgængelige i USA, er epinephrin og levonordefrin. Epinephrin er tilgængelig i dentalanæstetika lidocaine, articaine, prilocaine og bupivacaine. I amerikanske tandpatroner er epinephrin formuleret i 1: 50.000, 1: 100.000 og 1: 200.000 koncentrationer. Det skal bemærkes, at virkningsvarigheden for pulpal-og bløddelsanæstesi i det væsentlige er den samme med alle disse vasokonstriktorkoncentrationer, og derfor anbefales den laveste tilgængelige koncentration. Koncentrationerne 1:100.000 og 1:200.000 giver normalt god hæmostase for NSPT. Midler med 1: 200.000 epinephrin kan være nyttige, når det er nødvendigt at begrænse vasokonstriktordosis (Se tabel 2, 3).1-3 den højeste koncentration, 1:50.000, anbefales kun, når yderligere hæmostase er påkrævet og bør administreres i meget lille volumen som infiltration (papillære) injektioner ved siden af blødningsstedet.1-3 Levonordefrin er en sjettedel så potent som epinephrin og er kun tilgængelig i 2% mepivacain og 1:20.000 levonordefrin. Det giver signifikant mindre hæmostase end epinephrin og er derfor mindre nyttigt for NSPT. Levonordefrin er absolut kontraindiceret hos patienter, der tager tricykliske antidepressiva.1 Nogle gange er levonordefrin på grund af fremstillingsproblemer ikke tilgængelig.
som diskuteret ovenfor er der få absolutte kontraindikationer for brugen af en vasokonstriktor til patienter, der er berettiget til NSPT. I de fleste situationer giver begrænsning af mængden af vasokonstriktor en patient en tilstrækkelig fordel uden at gå på kompromis med patientsikkerheden.
for eksempel kan patienter med en relativ kontraindikation for vasokonstriktorer ofte modtage den lavest mulige dosis epinephrin, ikke at overskride den “hjerte” maksimale anbefalede dosis på 0,04 mg pr. Risikoen ved at bruge epinephrin vs. fordelene bør altid overvejes. Husk dog, at utilstrækkelig smertekontrol kan resultere i frigivelse af uforudsigelige mængder af endogen epinephrin, måske overstiger den dosis, der ville blive leveret af hygiejnen. Jo mere medicinsk kompromitteret en patient er, jo større er behovet for dyb anæstesi.1,2
alle dental lokalbedøvelsespatroner med vasokonstriktorer indeholder bisulfit konserveringsmidler. Bisulfitter findes også ofte i mad og drikkevarer. Overfølsomhed over for bisulfitter er rapporteret, især hos astmatikere (2 patienter, der har vist en ægte allergi over for bisulfitter, bør ikke modtage et lokalbedøvende middel indeholdende vasokonstriktorer (en absolut kontraindikation).
specifikke midler
lidocain-markedsført i 1948 var lidocaine den første amid lokalbedøvelse og en stor forbedring i forhold til de tidligere tilgængelige estermidler. Det forbliver den guldstandard, som alle andre bedømmes efter, og besidder 49% af den amerikanske markedsandel.4 Det er sammensat med epinephrin som 2% lidocaine, 1:100.000 adrenalin og 2% lidocain, 1: 50.000 adrenalin. Lidocaine er absolut kontraindiceret hos patienter med ægte allergi over for lokalanæstetika af amidtype (ekstremt usandsynlig) eller patienter med kendt bisulfitallergi.
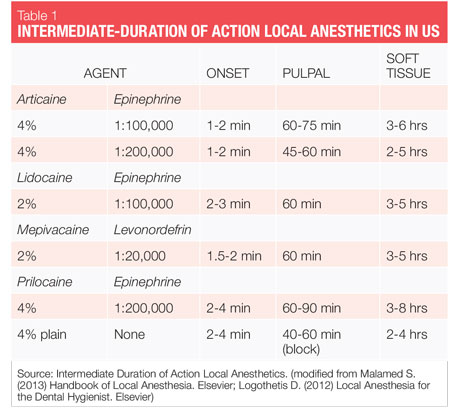
mepivacain-markedsført i 1960, den er tilgængelig som 2% mepivacain, 1:20.000 levonordefrin og 3% mepivacain (almindelig). Mepivacain har en mildere vasodilatorisk virkning end de fleste andre amider, og det kan derfor være nyttigt hos patienter, for hvem vasokonstriktor er kontraindiceret og ikke kan modtage 4% prilocain plain.
virkningsvarigheden for 3% mepivacain plain er imidlertid kort. Mepivacain er absolut kontraindiceret hos patienter med ægte allergi over for lokalanæstetika af amidtype (ekstremt usandsynlig) eller med 1:20.000 levonordefrin-formuleringen, patienter med kendt bisulfitallergi eller tager tricykliske antidepressiva.prilocain-markedsført i 1965, prilocain er mindre toksisk og mindre potent end lidocain eller mepivacain og giver en lidt længere virkningsvarighed. Det fås som 4% prilocain 1: 200.000 epinephrin og 4% prilocain (almindelig).
et interessant træk ved prilocaine plain er, at det ikke kun har en mildere vasodilatorisk virkning end de fleste andre amider, men når det giver en blokinjektion, er det den eneste mellemliggende varighed almindelig lokalbedøvelse. Det kan være et godt valg for patienter, for hvem vasokonstriktor er kontraindiceret. Begge formuleringer af 4% prilocain anbefales til patienter med epinephrinfølsomhed og kræver mellemliggende virkningsvarighed.
Prilocaine reducerer blodets iltbærende kapacitet i højere doser (doser større end den maksimale anbefalede dosis) og er derfor relativt kontraindiceret til brug hos patienter med risiko for methemoglobinæmi, patienter med iltningsproblemer såsom seglcelleanæmi, hjerte- / respirationssvigt og også for patienter, der får acetaminophen eller phenacetin, fordi methemoglobinniveauerne øges.
da prilocain også metaboliseres i lungerne og nyrerne, metaboliseres det lettere i leveren end lidocaine eller mepivacain. Desuden rydder nyrerne hurtigere end andre de andre amider.1 Prilocaine er absolut kontraindiceret hos patienter med ægte allergi over for lokalanæstetika af amidtype (ekstremt usandsynlig) og ved anvendelse af 1:200.000 epinephrinformulering hos patienter med kendt bisulfitallergi.Articaine-Articaine har været tilgængelig i Europa siden 1976, men blev ikke markedsført i USA før i 2000. Det er den næstmest populære lokalbedøvelse i USA og har i øjeblikket 35,6% af den amerikanske markedsandel og er den førende tandbedøvelse i Canada og Europa.4
dens popularitet er tilskrevet højere injektionssuccesrater relateret til øget lipidopløselighed og hurtigere diffusion gennem hårdt og blødt væv, herunder palatal rodanæstesi med bukkale injektioner og mandibulær anæstesi med supraperiosteal injektioner.1,5-7 rapporter indikerer også mere dybtgående og længere varighed af anæstesi.6
klassificeret som et amid med amid-og esteregenskaber er det 1,5 gange mere potent end lidokain og har lignende toksicitet. I USA er det sammensat med epinephrin som 4% articaine, 1:100.000 epinephrin og 4% articain, 1: 200.000 epinephrin. Biotransformation forekommer både i plasma og i leveren. På grund af dets unikke sammensætning og biotransformationsvej er eliminationshalveringstiden (tid, der kræves for 50% af et lægemiddel, der skal fjernes fra blodet) af articain, som rapporteret af producenterne,kun 44 minutter, 4 mere end dobbelt så hurtig som alle andre amidmidler, hvilket resulterer i en nedsat risiko for systemtoksicitet (se tabel 4). Dette er især signifikant for patienter, for hvem en højere grad af biotransformation kan ønskes (børn, medicinsk kompromitteret, gravid, ammende, leversygdom osv.). Nogle eksperter rapporterer, at eliminationshalveringstiden for articaine kun er 27 minutter (2,7 timer for at falde i blodniveauet 98,5%)-endnu hurtigere!1
Articaine er absolut kontraindiceret hos patienter med en kendt historie med overfølsomhed over for lokalbedøvelsesmidler af amidtypen eller hos patienter med kendt bisulfitallergi.
andre overvejelser
der har været en vis kontrovers om brugen af 4% lokalbedøvelsesmidler såsom prilocaine og articaine med hensyn til øget neurotoksicitet og øget risiko for paræstesi.1,2,8,9 kun en undersøgelse (Pogrel 2012) har været klinisk og var “baseret på patienter, der faktisk blev set og undersøgt af en enkelt kliniker.”9 i pogrel-undersøgelsen blev det bestemt, at antallet af tilfælde af paræstesi fra articaine var proportional med dets markedsandel. Andre rapporter har været retrospektive, afhængige af rapporter om fejlbehandling, og, derfor, kan have været modtagelige for rapporteringsforstyrrelser.9
i en nylig in vitro lokalbedøvende neurotoksicitetsundersøgelse blev det konkluderet, at articain var den mindst neurotoksiske og havde den mest gunstige sikkerhedsprofil sammenlignet med lidocain, mepivacain og prilocain.8
andre eksperter hævder, at paræstesien oftest er relateret til mekanisk traume, ikke kemisk traume, fordi den lingale nerve er i vejen for den skarpe tandnål under tilvejebringelse af IA-blokken. Denne udtalelse understøttes dels af følgende:
• * 95% af paræstesi tilfælde forekommer i mandibel (normalt den lingual nerve)
• der er ingen rapporter om paræstesi efter levering af gov-porte og Vasirani-Akinosi injektioner (hvor den lingual nerve ikke er i nærheden)
• der er ingen rapporter om paræstesi efter brug af articaine i medicin.10
yderligere undersøgelser er nødvendige, da beviserne ikke er entydige med hensyn til en større risiko for paræstesi ved brug af articain sammenlignet med de andre lokalbedøvelsesmidler.
Vi vælger lokalbedøvelsesmidler baseret på vores professionelle vurdering, erfaringer og patientens profil. Oplysninger om doseringer, sikkerhed og effektivitet af agenter opdateres løbende. Kontinuerlig udforskning af den videnskabeligt baserede litteratur vedrørende lokalbedøvelsesmidler er vigtig, så vi kan sikre effektiv og sikker levering af lokalbedøvelse til vores patienter. RDH
1. Malamed S. (2013) Håndbog for lokalbedøvelse. Elsevier.
2 . Logothetis D. (2012) lokalbedøvelse til tandplejeren. Elsevier.
3. PJ. (2013) anæstesi, et spørgsmål om klinikker til Oral og maksillofacial kirurgi. Elsevier.
4.Septodont. www.septodont.com.
5.Katyal V. effektiviteten og sikkerheden af articaine versus lignocaine i tandbehandlinger: en metaanalyse. J Dent. 2010 April; 38 (4): 307-17.
6.Costa CG, Toramano IP, Rocha RG, Francischone CE, Totamano N. begyndelse og varighed af articain og lidocain på maksillær infiltration. J. prosdent. 2005 okt; 94 (4): 381.
7.Batista da Silva C, Berto LA, Volpato MC, Ramacciato JC, Motta RH, Ranali J, Groppo FC. Anæstetisk effekt af articaine og lidocaine til skarp / mental nerveblokering. J Endod. 2010 Mar; 36 (3): 438-41.
8.Malet a, Faure, M, Deletage N, Pereira B, Haas J, Lambert G. de komparative cytotoksiske virkninger af forskellige lokalbedøvelsesmidler på humant neuroblastomcellelinie. Anæstesi & analgesi. 2015 Mar; 120 (3): 589-596.
9.Pogrel. Mor. Permanent nerveskader fra ringere alveolære nerveblokke-en aktuel opdatering. 2012 Oktober; J CDA; 40 (10): 795-797.
10.Malamed, S. en renæssance i lokalbedøvelse, internationale seminarer, 2. maj 2015; Sacramento CA.
LAURA J., RDH, MS, CDA, er en erfaren kliniker, underviser og taler, der grundlagde LJU Education Services (ljweduserv.com). hun leverer uddannelsesmetodikurser og akkrediteringskonsulenttjenester til allierede tanduddannelsesprogrammer og CE-kurser for klinikere. Laura taler ofte om emnerne lokalbedøvelse og ikke-kirurgisk periodontal instrumentering. Hun var modtager af 2012 ADHA Alfred C. Fones pris. Hun var modtager af 2012 ADHA Alfred C. Fones pris. Laura kan nås på [email protected].
Leave a Reply