Della gamba e del Piede Fratture da Stress
Originale Editori
Top Contributors – Melissa Osti, Bretagna Buenteo, Holly Pulket, Brenda Piedi e Kim Jackson – Holly Pulket, Corin Arundale, Brenda Piedi, Bretagna Buenteo, Melissa Osti
Definizione/Descrizione
fratture da Stress si verificano nelle ossa che subiscono fatica meccanica. Sono una conseguenza del superamento di carichi submassimali ripetitivi, che crea uno squilibrio tra riassorbimento osseo e formazione ossea. Le fratture di solito iniziano in luoghi di grande stress; questo è chiamato “crack iniziazione”. Se questa fessura microscopica non è in grado di guarire e viene sottoposta a ulteriore carico, il microdamage aumenterà e la fessura si ingrandirà. Questo aumento del danno può causare la rottura dell’osso a livello macroscopico.
Epidemiologia/Eziologia
Si stima che il 15-20% delle lesioni da uso eccessivo siano fratture da stress. Le attività di impatto con carico ripetitivo come la marcia e la corsa sono associate a questi tipi di fratture. Circa il 50% delle fratture da stress si verificano nella tibia; tuttavia, una frattura da stress può verificarsi in qualsiasi osso. Il piede, in particolare il secondo metatarso, è un altro luogo comune per le fratture da stress. È stato riportato che le femmine hanno un rischio da 1,5 a 12 volte superiore di ottenere una frattura da stress rispetto ai maschi.
Le fratture da stress possono essere dovute a molteplici fattori, tra cui il livello di attività, la qualità ossea, i farmaci antinfiammatori, le radiazioni,lo stato nutrizionale, l’osteoporosi, gli ormoni squilibrati, la privazione del sonno e le anomalie del collagene. La frequenza delle fratture da stress dipende dalla composizione dell’osso, dagli attaccamenti muscolari adiacenti, dalla vascolarizzazione, dai fattori sistemici e dalla modalità di attività atletica. Altri possibili rischi includono età, sesso, calzature e regime di allenamento. Anche le atlete di alto livello che sono inclini alla triade dell’atleta (amenorrea,disturbi alimentari e osteoporosi) e gli atleti di resistenza maschile che hanno livelli insolitamente bassi di ormoni sessuali sono a rischio di fratture da stress.
Dal punto di vista biomeccanico, le fratture da stress possono essere una conseguenza del muscolo affaticato, che quindi fa sì che l’osso riceva una forza eccessiva. Inoltre, l’allineamento degli arti inferiori è stato proposto per svolgere un ruolo nel rischio di fratture da stress. Inoltre, studi precedenti hanno dimostrato che tibie strette, un alto grado di rotazione esterna dell’anca, una caviglia varo e avampiede, iperpronazione della caviglia, pes cavus e discrepanza di lunghezza delle gambe possono aumentare il rischio di un atleta per fratture da stress. La prova è inconcludente per alcuni di questi fattori.
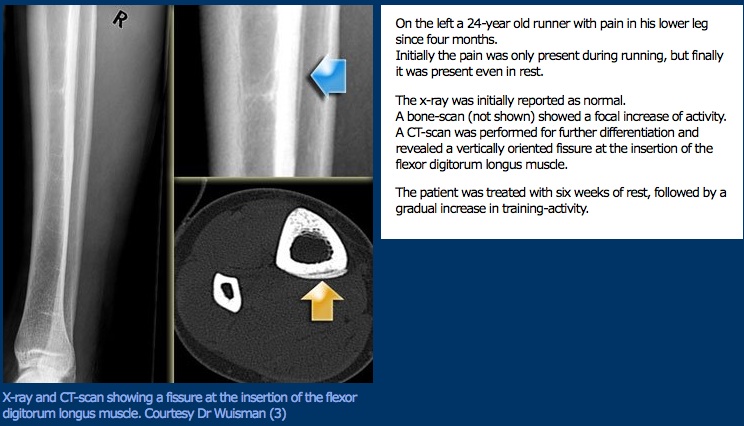
Presentazione clinica
Le presentazioni cliniche possono variare tra i pazienti; pertanto, ottenere una storia completa è indispensabile per determinare se un paziente può avere una frattura da stress. Un paziente può descrivere i loro sintomi per peggiorare progressivamente nel tempo con l’attività e nessun meccanismo specifico di lesione. Inizialmente il dolore può verificarsi solo durante l’attività, ma alla fine diventa costante nel tempo. È importante considerare che i pazienti non possono menzionare aumenti di attività o modifiche di attività che sono risultati chiave per il fisioterapista. I pazienti possono presentare edema lieve ed eritema nell’area del dolore, dolorabilità focale/punto (coperta da un solo dito), discrepanza della lunghezza delle gambe e aumento del dolore con attività di supporto del peso che incoraggiano un’andatura antalgica. Un test del diapason lungo l’area del dolore dovrebbe esacerbare i sintomi del paziente. Corridori, atleti e membri militari sono comunemente colpiti da fratture da stress. Senza riposo sufficiente tra allenamenti o competizioni, i pazienti sono ad aumentato rischio. La giovane atleta femminile è più predisposta alle fratture da stress a causa della triade di fattori di rischio all’interno di questa popolazione, che sono anche dannosi per la massa ossea.
Diagnosi differenziale
La diagnosi differenziale varia a seconda della posizione del dolore. Altre possibili diagnosi includono infezione, tumore, sindrome compartimentale, artrite, intrappolamento del nervo, sindrome da stress tibiale mediale e altre lesioni dei tessuti molli.
La sindrome compartimentale si sviluppa dalla pressione all’interno dei compartimenti muscolari della parte inferiore della gamba, che sono divisi da strati fasciali. La pressione all’interno dei compartimenti può derivare dall’aumento della domanda di ossigeno e dal successivo flusso sanguigno al muscolo esercitato. I pazienti possono presentare crampi alle gambe, oppressione muscolare, dolore severo, caduta del piede e parestesia del piede. Se la sindrome compartimentale è considerata un episodio acuto, è un’emergenza medica e la fasciotomia chirurgica è il trattamento preferito.
La sindrome da stress tibiale mediale (MTSS) comprende periostite alla giunzione dei terzi medi e distali del bordo tibiale mediale. Questa sindrome può derivare dallo stress da trazione del soleo, del flessore digitorum longus o della fascia crurale profonda. Le scansioni ossee possono essere utilizzate per diagnosticare MTSS e mostreranno un aumento dell’assorbimento di segmenti più lunghi dell’osso, rispetto alle aree focali che si presentano con fratture da stress. Durante l’esame, i pazienti con MTSS possono sperimentare tenerezza diffusa lungo il confine tibiale.
Se si sospetta una frattura da stress dopo la valutazione iniziale, il terapeuta dovrebbe fare riferimento per l’imaging medico per escludere o escludere la diagnosi. Le radiografie sono in genere il primo strumento utilizzato, nonostante la scarsa sensibilità per la diagnosi di fratture da stress. Le fratture da stress di solito non compaiono sui raggi X per due o sei settimane dopo l’infortunio; quando sono visibili, appariranno come linee radiotrasparenti e potrebbero avere un ispessimento corticale. L’imaging gold standard per le fratture da stress è la scansione ossea; le fratture da stress sono visibili entro 2-3 giorni dall’infortunio.
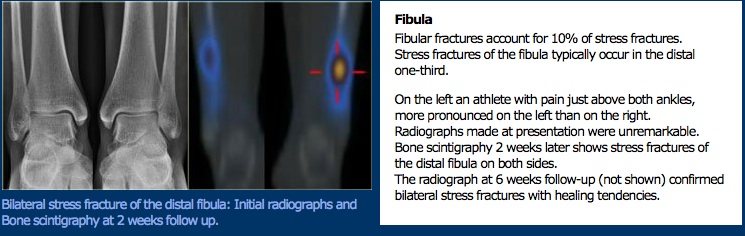
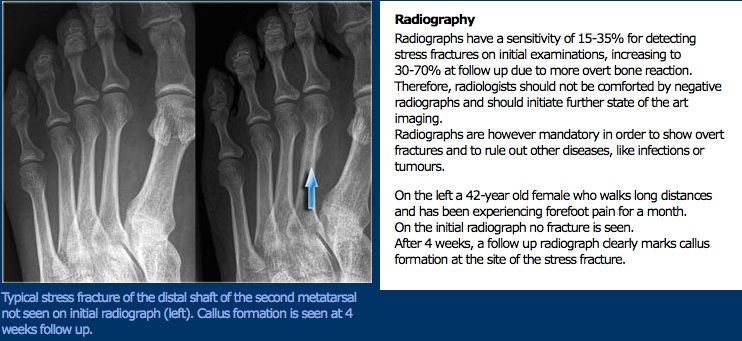
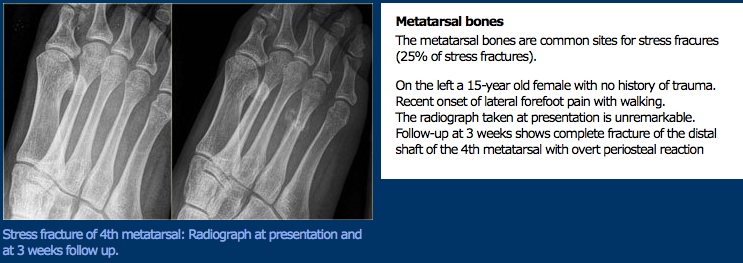
Esame
Quando si valuta un adulto con una frattura da stress agli arti inferiori, è importante una storia approfondita.
Storia chiave risultati di un individuo con una frattura da stress:
- il Dolore con cuscinetto di peso
- Recente aumento di attività (cioè ad alta intensità e/o ad alta frequenza)
- insorgenza Graduale
- Inizia come un dolore allo stress, alla fine di progredire verso il dolore a riposo e durante la notte
Durante l’esame fisico, il medico voglia di prendere una svalutazione di approccio. Aspetti importanti della valutazione includeranno l’osservazione della postura e della biomeccanica, l’analisi dell’andatura, la discrepanza della lunghezza delle gambe, la tenerezza con la palpazione e la gamma di movimento. I pazienti con fratture da stress in genere avranno tenerezza alla palpazione ed edema nei tessuti molli circostanti. Secondo Portello et al, 2007, durante l’esame fisico può essere importante eseguire tutte le seguenti operazioni: a neurologici schermo per sensazione, un esame vascolare (riempimento capillare e arto inferiore impulsi), ispezionare la pelle per deformità, edema, o ecchimosi, e la gamma di movimento per determinare se vi è una quantità sproporzionata di dolore con il movimento.
Per quanto riguarda le fratture da stress navicolare, che sono uno dei tipi più comuni di frattura da stress del piede, la forma del piede è stata implicata come fattore di rischio, ma le prove sono incoerenti. Le lesioni sembrano verificarsi in pazienti con pes planus, pes cavus e piedi normali.
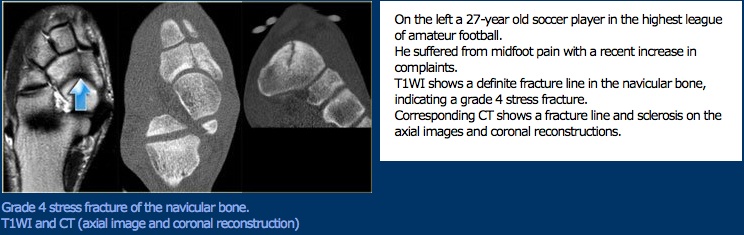
Gestione medica
Esistono opzioni di trattamento operativo e non operativo per le fratture da stress di gambe e piedi. Ci sono diversi fattori che contribuiscono al fatto che la chirurgia sia utilizzata o meno per riparare una frattura da stress. Un fattore è la posizione: la vascolarizzazione della regione avrà un impatto sulla guarigione della frattura da stress. Brockwell et al identificano aree di “alto rischio” come l’astragalo, il navicolare, il malleolo mediale, i sesamoidi dell’alluce e la base del 5 ° osso metatarsale. Poiché queste aree sono considerate a rischio più elevato, la chirurgia è raccomandata come primo intervento. Tuttavia, i metatarsi hanno un buon apporto di sangue e quindi è possibile una forma di trattamento più conservativa. Le raccomandazioni includono la completa cessazione dell’attività che ha causato la frattura da stress per 4-8 settimane e lo stato del cuscinetto del peso può essere determinato dal livello del dolore del paziente. D’altra parte, le fratture da stress malleolare mediale sono considerate ad alto rischio, a causa della probabilità di progressione dalla frattura da stress alla frattura acuta. Queste fratture possono essere trattate con riduzione aperta e chirurgia di fissazione interna, che porta ad un recupero più veloce rispetto ai 6-8 mesi necessari attraverso un trattamento conservativo.
Un altro fattore da considerare nella gestione medica delle fratture da stress è il profilo del paziente. A volte, con atleti di alto livello (una popolazione particolarmente a rischio per questo tipo di lesioni), la chirurgia è considerata un’opzione più desiderabile a causa del ridotto lasso di tempo per tornare alla normale attività. In una revisione sistematica condotta da Torg et al nel 2010, i ricercatori non hanno trovato alcuna differenza significativa nei risultati tra l’intervento chirurgico e il cuscinetto conservativo senza peso con la fusione. Tuttavia, un altro studio ha mostrato una differenza nel tempo medio per gli atleti di tornare allo sport, con una riabilitazione conservativa della durata media di 5,6 mesi, rispetto a 3,8 mesi dopo l’intervento chirurgico. Lo stesso studio ha rilevato un tasso di successo dell ‘ 86% nella guarigione delle fratture da stress non spostate attraverso la fusione e il cuscinetto senza peso per 6-8 settimane. Nella revisione Torg, è stato anche notato che il trattamento conservativo che includeva un certo grado di cuscinetto di peso (cuscinetto di peso con riposo o limitazione dell’attività) può portare a una nuova lesione o a una frattura franca. In uno studio di Burne et al nel 2005, i ricercatori hanno concluso che “ci sono prove limitate per supportare l’intervento chirurgico come prima linea di gestione.”Per la chirurgia, è anche importante considerare il tipo di frattura da stress e se è spostata, frammentata o se il trattamento conservativo è già stato tentato ed è stato inefficace. La chirurgia consiste tipicamente di riduzione aperta con fissazione interna con una vite e talvolta include un innesto osseo.
Gestione della terapia fisica
Le strategie di terapia fisica includono l’educazione del paziente e la guida per la modifica dell’attività.
Il trattamento iniziale deve essere quello di ridurre le sollecitazioni anomale sull’osso ad un livello entro i normali limiti fisiologici, consentendo la guarigione. Questo di solito consiste in un cuscinetto diminuito o senza peso per 1-2 mesi, a seconda della gravità della frattura. L’esercizio acquatico, il ciclismo e l’allenamento con i pesi della parte superiore del corpo consentono all’arto inferiore interessato di riposare mentre il paziente mantiene il condizionamento aerobico. Una volta che l’area interessata è priva di dolore e cancellata dal medico, il cuscinetto di peso deve essere reintrodotto per il rimodellamento osseo. Il riposo completo potrebbe impedire alle ossa di guarire correttamente e causare atrofia muscolare e decondizionamento, e dovrebbe essere evitato. Usando il dolore o il disagio come fattore guida nel determinare le attività appropriate e il carico di stress, il paziente può attraversare allenarsi o svolgere altre attività fisiche per mantenere la salute, mantenendo l’intensità al di sotto di quella che provoca sintomi. Stampelle o altri dispositivi di assistenza possono essere prescritti per diminuire il cuscinetto di peso o correggere per un zoppicare. Gli arti inferiori devono essere valutati per l’allineamento e i plantari utilizzati per correggere i fattori biomeccanici predisponenti. Un periodo di riposo relativo e modifica dell’attività è estremamente importante per la guarigione. Il rafforzamento muscolare progressivo aiuterà anche il paziente a tornare in modo sicuro alle loro normali attività dopo che la frattura è guarita e può essere la chiave per prevenire la recidiva.
Educazione del paziente
L’educazione del paziente aiuterà il paziente a definire la causa della frattura da stress ed evitare il ripetersi. La corsa è spesso la causa della frattura da stress e di solito si verifica quando le condizioni di allenamento vengono cambiate bruscamente, in particolare il chilometraggio in eccesso.(livello di evidenza 2a) Anche la longevità dell’allenamento (tutto l’anno) è correlata. Pertanto, è importante per i corridori valutare il loro programma di allenamento e altri fattori, come il tipo di piede e la superficie di corsa. In uno studio sulle fratture da stress ricorrenti, il 60% degli atleti colpiti erano corridori; il 40% di quelli aveva i piedi cavus, rispetto al 13% nel gruppo di controllo dei corridori non feriti. Poiché nessun dato prospettico indica che il trattamento dei piedi cavus ridurrà il rischio di lesioni, può essere utile per il paziente di conoscere semplicemente il loro tipo di piede e la correlazione con lesioni per la guida di formazione personale. Una forte evidenza per prevenire lesioni da corsa esiste solo per controllare gli errori di allenamento, principalmente limitando il chilometraggio totale. Prove moderate identificano i piedi cavus come fattore di rischio e prove più deboli identificano la discrepanza della lunghezza delle gambe. I plantari possono ridurre il rischio di frattura da stress, ma gli studi non tracciano una connessione identificabile con specifiche variazioni anatomiche. I corridori possono anche apportare modifiche alla lunghezza del passo e al ritmo di corsa per ridurre il rischio di frattura da stress tibiale diminuendo l’entità della deformazione. Maggiore è la lunghezza del passo di una persona e più veloce è la velocità di corsa, maggiore è la grandezza della tensione sulla tibia. Una riduzione del 10% della lunghezza del passo e una riduzione di 1 m/s nella velocità di corsa (entrambi i quali aumentano il numero di passi per miglio) possono aiutare i corridori a ridurre la loro probabilità di frattura da stress tibiale. L’educazione del paziente per i corridori dovrebbe concentrarsi sulla limitazione del chilometraggio in eccesso e cambiamenti improvvisi ai programmi di allenamento. Si raccomandano programmi di allenamento individualizzati per aiutare ogni paziente ad adattarsi agli stress della corsa.
Linea di fondo
Che si tratti o meno di un corridore, per prevenire la frattura da stress, il paziente deve aumentare gradualmente la frequenza e l’intensità dell’esercizio ed evitare improvvisi aumenti nell’allenamento che possono sopraffare la capacità dell’osso di riparare in risposta al carico. Il fisioterapista dovrebbe valutare i movimenti di un paziente lungo l’intera catena cinetica per aiutare a determinare le loro esigenze particolari nella modifica dell’attività.
Risorse
Mayo Clinic Informazioni sulle fratture da stress
Running Advice
Clinical Bottom Line
Le fratture da stress sono il risultato di un carico eccessivo sull’osso che si verifica durante l’attività. Sono prevenibili con cambiamenti graduali per esercitare e svolgere attività con moderazione. Le fratture da stress sono generalmente trattate con cuscinetto non pesante e relativo riposo. La ricerca emergente può fornire ulteriori prove per i fattori che possono aiutare a causare o prevenire le fratture da stress. Queste aree includono calzature minimaliste, anatomiche del piede e parametri di allenamento.
Nota sulla ricerca emergente:
È stato pubblicato un recente studio riguardante due corridori esperti che hanno apportato il cambiamento alle calzature minimaliste e hanno sviluppato fratture da stress metatarsale. A causa della crescente popolarità delle calzature minimaliste o a piedi nudi, questo è un argomento in cui sono necessarie ulteriori ricerche, al fine di determinare i potenziali rischi e benefici dell’utilizzo di questo tipo di scarpa da corsa.
- 1.0 1.1 Edwards WB, Taylor D, Rudolphi TJ, Gillette JC, Derrick TR. Effetti della velocità di marcia su un modello probabilistico di frattura da stress. Biomeccanica clinica. 2010;25:372-377.
- 2.0 2.1 2.2 2.3 2.4 2.5 Maffulli N, Longo UG, Denaro V. Fratture da stress del collo femorale. Tecniche operative in Medicina dello Sport. 2009;17:90-93.
- 3.0 3.1 Milner CE, Hamill J, Davis IS. Cinematica distinta dell’anca e del piede posteriore in corridori femminili con una storia di frattura da stress tibiale. Rivista di Fisioterapia Ortopedica e Sportiva. 2010;40(2):59-66.
- Bargfeldt C, Krogsgaard M, Rasmussen SW. Frattura da stress in combinazione con avulsione dalla tibia in un maratoneta: un caso clinico. Scandinavian Journal of Medicine and Science in Sports. 2011;21:330-332.
- Regina RM, Abbey AN, Chuckpaiwong B, Nunley JN. Confronti di carico plantare tra donne con una storia di fratture da stress del secondo metatarso e controlli normali. L’American Journal of Sports Medicine. 2009;37(2):390-395.
- 6.0 6.1 Korpelainen R, Orava S, Karpakka J, Siira P, Hulkko A. Fattori di rischio per fratture da stress ricorrenti negli atleti. Società Ortopedica americana per la medicina dello sport. 2001;29(3):304-310.
- 7.0 7.1 7.2 7.3 7.4 7.5 7.6 Tuan K, Wu S, Sennett B. Fratture da stress negli atleti: fattori di rischio, diagnosi e gestione. Ortopedia. 2004;27(6):583-586.
- 8.0 8.1 8.2 8.3 Bettcher S, Asplund C. Dolore alle gambe da sforzo. Terapia atletica oggi. 2008;13(6):20-24.
- 9.0 9.1 9.2 9.3 9.4 Lassus J, Tulikoura I, Konttinen Y, Salo J, Santavirta S. Lesioni da stress osseo degli arti inferiori. Acta Orthop Scand 2002; 73 (3): 359-68.
- 10.0 10.1 Rosenthal MD, Moore JH, DeBerardino TM. Diagnosi del dolore mediale al ginocchio: frattura da stress atipica sull’articolazione del ginocchio. Rivista di Fisioterapia Ortopedica e Sportiva. 2006;36(7):526-534.
- 11.0 11.1 Hatch R, Alsobrook J, Clugston J. Diagnosi e gestione delle fratture metatarsali. Am Medico di famiglia 2007; 76,817-26.
- 12.0 12.1 Van der Velde G, Hsu W. Frattura da stress tibiale posteriore: una relazione di tre casi. J Physiol Manipulative Ther 1999; 22: 341-6.
- 13.0 13.1 13.2 13.3 13.4 Duran-Stanton A, Kirk K. “March fractures” su una recluta militare femminile. Medicina militare. 2011;176(1):53-55. (Livello di evidenza 3a)
- Oddy M, Davies M. Fratture da stress del navicolare. Oper Tech Med Sport 2009, 17:115-8.
- Brockwell J, Yeung Y, Griffith JF. Fratture da stress del piede e della caviglia. Sport Med Arthrosc. 2009;17(3): 149-59
- Donley BG; Ilaslan H. Fratture da stress del malleolo mediale. Clin della caviglia del piede. 2009;14(2):187-204
- Torg JS, Moyer J, Gaughan JP, Boden B. Gestione delle fratture da stress navicolare tarsale Trattamento conservativo rispetto a quello chirurgico: una meta-analisi. L’American Journal of Sports Medicine. 2010;38(5):1048-1053 le camere sono dotate di TV via cavo e bagno privato. Esito della gestione conservativa e chirurgica della frattura da stress navicolare negli atleti: ottantasei casi dimostrati con tomografia computerizzata. L’American Journal of Sports Medicine. 1992;20(6):657-66
- 19.0 19.1 19.2 19.3 19.4 19.5 19.6 van den Bekerom MP, Kerkhoffs GM, van Dijk CN. Trattamento delle fratture da stress malleolare mediale. Tecniche operative in Medicina dello Sport. Aprile 2009;17(2): 106-111. (Livello di prova 3b)
- 20.0 20.1 20.2 20.3 20.4 Campi KB, Sykes JC, Walker KM, Jackson JC. Prevenzione delle lesioni da corsa. Rapporti attuali di medicina sportiva. Maggio 2010;9(3):176-182. (Livello di prova 2a)
- 21.0 21.1 Edwards WB, Taylor D, Rudolphi TJ, Gillette JC, Derrick TR. Effetti della lunghezza del passo e del chilometraggio in esecuzione su un modello probabilistico di frattura da stress. Medicina e Scienza nello sport e nell’esercizio fisico. Dicembre 2009;41(12):2177-2184. (Leven of Evidence 2b)
- 22.0 22.1 Teyhen DS. Piedi, scarpe e lesioni: postura statica e dinamica del piede. PowerPoint. 2011. (Livello di prova 3b)
- Giuliani J, Masini B, Alitz C, Owens BD. A piedi nudi-simulando calzature associate a lesioni da stress metatarsale in 2 corridori. Ortopedia. 2011;34(7):320-323
Leave a Reply