Brachiterapia ad alta dose (HDR) per il trattamento del cancro alla prostata
Queste informazioni ti aiuteranno a prepararti per il trattamento della brachiterapia HDR (BRAY-kee-THAYR-uh-pee) alla tua prostata presso Memorial Sloan Kettering (MSK).
Leggere questa risorsa almeno una volta prima della procedura di brachiterapia e utilizzarla come riferimento nei giorni precedenti al trattamento.
Informazioni sulla prostata
La prostata è una ghiandola di dimensioni di noce che si trova sotto la vescica, di fronte al retto. Circonda l’uretra, che è il tubo che drena l’urina dalla vescica (vedere Figura 1). La prostata aggiunge liquido al tuo sperma (liquido eiaculatorio).

Informazioni su HDR Brachiterapia
La brachiterapia è un tipo di radioterapia. La radioterapia uccide le cellule tumorali rendendo difficile per loro moltiplicarsi. Nella brachiterapia una sorgente di radiazioni viene posizionata direttamente o accanto a un tumore.
Con la brachiterapia HDR, il tuo operatore sanitario posizionerà gli aghi all’interno della ghiandola prostatica. Questi aghi saranno attaccati ai tubi che consegneranno la sorgente di radiazione nella prostata. Dopo il trattamento, i tubi e gli aghi saranno rimossi.
Ci sono 2 passaggi per il trattamento HDR:
- Avrai una procedura per posizionare gli aghi nella tua prostata. Questo sarà fatto sotto anestesia, quindi sarai addormentato.
- Quindi, avrai i tuoi trattamenti HDR, che sono anche chiamati frazioni.
- Potresti avere 1 o 2 trattamenti. Il tuo oncologo ne discuterà con te.
- Il primo trattamento sarà effettuato in sala operatoria, subito dopo la procedura di posizionamento dell’ago. Se hai bisogno di un secondo trattamento, sarà fatto lo stesso giorno.
- Dopo il trattamento, gli aghi saranno rimossi.
- Tornerai a casa lo stesso giorno in cui avrai i tuoi trattamenti.
Usa questo spazio per scrivere il piano che il tuo oncologo ha fatto per te:
Il tuo ruolo nel tuo team di radioterapia
Avrai un team di operatori sanitari che lavorano insieme per fornire le cure giuste per te. Fai parte del team e il tuo ruolo include:
- Arrivare in tempo per la tua procedura.
- Fare domande e parlare delle tue preoccupazioni.
- Dire a qualcuno del tuo team di radioterapia quando hai effetti collaterali o dolore.
- Prendersi cura di se stessi a casa.
- Smettere di fumare, se si fuma. Se vuoi smettere, chiama il nostro programma di trattamento del tabacco al 212-610-0507.
- Bere liquidi come indicato.
- Mangiare gli alimenti suggeriti dal vostro team di radioterapia.
- Mantenere il peso.
Prepararsi per la procedura
Tu e il tuo team sanitario lavorerete insieme per prepararsi per la procedura. Aiutaci a tenerti al sicuro durante la tua procedura dicendoci se una delle seguenti dichiarazioni si applica a te, anche se non sei sicuro.
- Prendo un anticoagulante. Alcuni esempi sono aspirina, eparina, warfarin (Jantoven®, Coumadin®), clopidogrel (Plavix®), enoxaparina (Lovenox®), dabigatran (Pradaxa®), apixaban (Eliquis®) e rivaroxaban (Xarelto®). Ce ne sono altri, quindi assicurati che il tuo operatore sanitario conosca tutti i farmaci che stai assumendo.
- Prendo farmaci di prescrizione (farmaci prescritti da un operatore sanitario), tra cui cerotti e creme.
- Prendo farmaci da banco (farmaci che compro senza prescrizione medica), compresi cerotti e creme.
- Prendo integratori alimentari, come erbe, vitamine, minerali o rimedi naturali o casalinghi.
- Ho un pacemaker, un defibrillatore cardioverter impiantabile automatico (AICD) o un altro dispositivo cardiaco.
- Ho apnea del sonno.
- Ho avuto un problema con l’anestesia (farmaci per farti dormire durante l’intervento chirurgico) in passato.
- Sono allergico a determinati farmaci o materiali, incluso il lattice.
- Non sono disposto a ricevere una trasfusione di sangue.
- Bevo alcolici.
- Fumo.
- Uso droghe ricreative.
Considerare bancario il tuo sperma
Per ulteriori informazioni, leggere le risorse Sperm Banking e costruire la vostra famiglia dopo il trattamento del cancro: Informazioni per gli uomini.
Presurgical testing (PST)
Prima della procedura, avrete un appuntamento per presurgical testing (PST). La data, l’ora e il luogo dell’appuntamento PST verranno stampati sul promemoria dell’appuntamento dall’ufficio del medico.
Puoi mangiare e prendere i tuoi soliti farmaci il giorno dell’appuntamento PST.
Durante il tuo appuntamento, incontrerai un infermiere (NP) che lavora a stretto contatto con il personale anestesiologico (operatori sanitari specializzati che ti daranno l’anestesia durante l’intervento). Il vostro NP esaminerà la vostra storia medica e chirurgica con voi. Potresti avere test, come un elettrocardiogramma (ECG) per controllare il ritmo cardiaco, una radiografia del torace, esami del sangue e qualsiasi altro test necessario per pianificare la tua cura. Il vostro NP può anche raccomandare di vedere altri operatori sanitari.
Il tuo NP parlerà con te di quali farmaci dovresti assumere la mattina dell’intervento.
È molto utile portare le seguenti cose al tuo appuntamento PST:
- Un elenco di tutti i farmaci che stai assumendo, inclusi farmaci da prescrizione e da banco, cerotti e creme.
- Risultati di qualsiasi test fatto al di fuori di MSK, come un test di stress cardiaco, ecocardiogramma o studio doppler carotideo.
- Nome(i) e numero(i) di telefono(i) del (i) operatore (i) sanitario (i).
Informazioni sul consumo di alcol
La quantità di alcol che bevi può influire su di te durante e dopo la procedura. È importante parlare con gli operatori sanitari di quanto alcol si beve. Questo ci aiuterà a pianificare la vostra cura.
- Se smetti di bere alcolici improvvisamente, può causare convulsioni, delirio e morte. Se sappiamo che sei a rischio di queste complicazioni, possiamo prescriverti dei farmaci per evitare che accadano.
- Se si beve alcol regolarmente, si può essere a rischio di altre complicazioni durante e dopo la procedura. Questi includono sanguinamento, infezioni, problemi cardiaci e una degenza ospedaliera più lunga.
Ecco le cose che puoi fare prima della tua procedura per evitare di avere problemi:
- Sii onesto con i tuoi operatori sanitari su quanto alcol bevi.
- Prova a smettere di bere alcolici una volta pianificata la procedura. Se sviluppi mal di testa, nausea (sensazione di vomitare), aumento dell’ansia o non riesci a dormire dopo aver smesso di bere, informi immediatamente il tuo medico. Questi sono i primi segni di astinenza da alcol e possono essere trattati.
- Informi il medico se non riesce a smettere di bere.
- Chiedi al tuo operatore sanitario domande sul bere e sulla tua procedura. Come sempre, tutte le tue informazioni mediche saranno mantenute riservate.
Informazioni sul fumo
Se fumi, puoi avere problemi respiratori quando hai una procedura. Fermarsi anche per alcuni giorni prima della procedura può aiutare. Se fumi, il tuo operatore sanitario ti indirizzerà al nostro programma di trattamento del tabacco. È inoltre possibile raggiungere il programma chiamando 212-610-0507.
A proposito di apnea del sonno
Apnea del sonno è un disturbo respiratorio comune che ti fa smettere di respirare per brevi periodi di tempo durante il sonno. Il tipo più comune è l’apnea ostruttiva del sonno (apnea). Con O, le vie aeree si bloccano completamente durante il sonno. L’SA può causare seri problemi durante e dopo la procedura.
Si prega di dirci se avete apnea del sonno o se si pensa che si potrebbe avere. Se si utilizza un dispositivo di respirazione (ad esempio un dispositivo CPAP) per l’apnea notturna, portarlo con sé il giorno della procedura.
Organizza che qualcuno ti porti a casa
Devi avere un partner responsabile che ti porti a casa dopo la procedura. Un partner di cura responsabile è qualcuno che può aiutarti a tornare a casa in sicurezza e segnalare problemi ai tuoi operatori sanitari, se necessario. Assicurati di pianificare questo prima del giorno della procedura.
Se non hai un partner responsabile che ti porti a casa, chiama una delle agenzie qui sotto. Manderanno qualcuno a casa con te. Di solito c’è un costo per questo servizio e dovrai fornire il trasporto. It’s okay to use a taxi or car service, but you must still have a responsible care partner with you.
| Agencies in New York | Agencies in New Jersey | ||||||||||||||||||
| Partners in Care: 888-735-8913 | Caring People: 877-227-4649 | ||||||||||||||||||
| Caring People: 877-227-4649 |
We recommend you have someone to help at home for the first 24 hours after your procedure.
Complete a Health Care Proxy form
If you haven’t already completed a Health Care Proxy form, we recommend you complete one now. Se avete già completato uno, o se avete altre direttive in anticipo, portarli al vostro prossimo appuntamento.
Un proxy sanitario è un documento legale che identifica la persona che parlerà per te se non riesci a comunicare per te stesso. La persona che si identifica è chiamato il vostro agente sanitario.
Parla con il tuo operatore sanitario se sei interessato a completare un proxy sanitario. È inoltre possibile leggere le risorse Advance Care Planning e Come essere un agente di assistenza sanitaria per informazioni su proxy di assistenza sanitaria, altre direttive advance, e di essere un agente di assistenza sanitaria.
Esercizio
Prova a fare esercizio aerobico ogni giorno. L’esercizio aerobico è qualsiasi esercizio che fa battere il cuore più velocemente, come camminare, nuotare o andare in bicicletta. Se fuori fa freddo, usa le scale a casa o vai in un centro commerciale o in un centro commerciale. Esercizio aiuterà il vostro corpo entrare nella sua migliore condizione per la procedura e rendere il recupero più veloce e più facile.
Seguire una dieta sana
Seguire una dieta equilibrata e sana prima della procedura. Se hai bisogno di aiuto con la vostra dieta, parlare con il vostro medico di incontro con un nutrizionista dietista clinica.
Acquista i tuoi rifornimenti
Acquista il kit di preparazione dell’intestino che il tuo medico ti ha detto di usare se non l’hai già fatto.
- Bisacodil (Dulcolax®) 5 mg compresse. Questi sono di solito venduti come una scatola di 10 compresse, ma avrete solo bisogno di prendere 1 compressa.
- NuLYTELY® soluzione e confezioni di aromi (ciliegia, limone-lime, arancia e ananas). Questo viene fornito in una bottiglia da 1 gallone (128 once), ma dovrai solo bere ½ gallone (64 once). Il vostro fornitore di assistenza sanitaria vi darà una prescrizione per questo.
Questo è anche un buon momento per fare scorta di liquidi chiari da bere il giorno prima della procedura. Vedi la tabella nella sezione “Segui una dieta liquida chiara” per esempi di liquidi da acquistare.
7 giorni prima della procedura
Seguire le istruzioni del medico per l’assunzione di aspirina
Se si prende l’aspirina o un farmaco che contiene aspirina, potrebbe essere necessario modificare la dose o interrompere l’assunzione 7 giorni prima della procedura. L’aspirina può causare sanguinamento.
Segui le istruzioni del tuo operatore sanitario. Non smettere di prendere l’aspirina a meno che non ti dicano di farlo. Per ulteriori informazioni, leggere Farmaci comuni contenenti aspirina, altri farmaci antinfiammatori non steroidei (FANS) o vitamina E.
Interrompere l’assunzione di vitamina E, multivitaminici, rimedi erboristici e altri integratori alimentari
Interrompere l’assunzione di vitamina E, multivitaminici, rimedi erboristici e altri integratori alimentari 7 giorni prima della procedura. Queste cose possono causare sanguinamento. Per ulteriori informazioni, leggere Rimedi erboristici e trattamento del cancro.
2 giorni prima della procedura
Interrompere l’assunzione di farmaci antinfiammatori non steroidei (FANS)
Interrompere l’assunzione di FANS, come iprofene (Advil®, Motrin®) e naprossene (Aleve®), 2 giorni prima dell’intervento. Questi farmaci possono causare sanguinamento. Per ulteriori informazioni, leggere Farmaci comuni contenenti aspirina, altri farmaci antinfiammatori non steroidei (FANS) o vitamina E.
1 giorno prima della procedura
Nota l’ora della procedura
Un membro dello staff dell’Ufficio di ammissione ti chiamerà dopo 2:00 pm il giorno prima della procedura. Se la procedura è prevista per un Lunedi, ti chiameranno il venerdì prima.
Il membro dello staff ti dirà a che ora arrivare in ospedale per la tua procedura. Ti ricorderanno anche dove andare. Se non si riceve una chiamata da 7: 00 pm, chiamare 212-639-5014.
Se hai qualche cambiamento nella tua salute o hai bisogno di annullare la procedura per qualsiasi motivo, chiama il tuo oncologo di radiazioni.
Preparare la soluzione per la preparazione dell’intestino di NuLYTELY
La mattina del giorno prima della procedura, aggiungere acqua tiepida al NuLYTELY, riempiendolo fino in cima alla linea sulla bottiglia. Aggiungere un pacchetto di sapore, se si sceglie. Utilizzare solo un pacchetto di sapore che è stato fornito con il vostro NuLYTELY.
Con il cappuccio, agitare il flacone di NuLYTELY fino a quando la polvere non è sciolta. La miscela sarà chiara, anche se hai usato un pacchetto di aromi. Se preferisci, puoi mettere la bottiglia in frigorifero per raffreddarla. Molte persone ci hanno detto che NuLYTELY ha un sapore migliore freddo. Non mescoli il NuLYTELY prima della mattina prima della Sua procedura.
Prenda una compressa di bisacodile
Alle 13:00 del giorno prima della procedura, ingerisca 1 compressa di bisacodile con un bicchiere d’acqua.
Segui una dieta liquida chiara
- Puoi avere cibo solido per colazione e pranzo. Obiettivo di finire il pranzo da 2: 00 pm.
- Dopo pranzo, iniziare la dieta liquida chiara.
- Una dieta liquida chiara include solo liquidi che puoi vedere attraverso. Gli esempi sono elencati nella tabella “Clear Liquid Diet”.
- Prova a bere almeno 1 (8 once) bicchiere di liquido trasparente ogni ora mentre sei sveglio.
- Bere diversi tipi di liquidi chiari. Non basta bere acqua, caffè e tè.
- Non bere più di 2 tazze (16 once) di liquidi con caffeina.
- Non bere liquidi dietetici, anche se hai il diabete. Se lo fa, potrebbe sentirsi debole o capogiro.
| Dieta Liquido Limpido | ||
|---|---|---|
| Bere | Non Bere | |
| Zuppe |
|
|
| Dolci |
|
|
| Bevande |
|
|
Bevi la preparazione dell’intestino NyLYTELY
Alle 15:00 del giorno prima della tua procedura, inizia a bere Assolutamente. Bere 1 bicchiere (8 once) della miscela ogni 15 minuti. Bere solo metà della soluzione NuLYTELY (64 once). Butta via l’altra metà. Quindi, continua a bere liquidi chiari.
Il NuLYTELY causerà frequenti movimenti intestinali, quindi assicurati di essere vicino a un bagno quando inizi a berlo. Per aiutare a prevenire l’irritazione, è possibile applicare vaselina (Vaselina®) o un&D® unguento sulla pelle intorno all’ano dopo ogni movimento intestinale.
La sera prima della procedura
- Prendi i farmaci che il tuo medico ti ha detto di prendere la sera prima della procedura. Prendili con un piccolo sorso d’acqua.
- Doccia con acqua e sapone la sera prima o la mattina della procedura.

- Non mangiare nulla dopo la mezzanotte la sera prima della procedura. Questo include caramelle dure e gomma.
- Tra mezzanotte e fino a 2 ore prima dell’orario di arrivo previsto, si può bere un totale di 12 once di acqua (vedi figura).
- A partire da 2 ore prima dell’orario di arrivo previsto, non mangiare o bere nulla. Questo include l’acqua.
Il giorno della procedura
Cose da ricordare
- Prendi i farmaci che il tuo medico ti ha detto di prendere la mattina della procedura. Prendili con un piccolo sorso d’acqua.
- Non mettere su qualsiasi lozione, crema, deodorante, polvere, o colonia.
- Non indossare oggetti metallici. Rimuovere tutti i gioielli, compresi i piercing. L’attrezzatura utilizzata durante la procedura può causare ustioni se tocca il metallo.
- Lasciare oggetti di valore (come carte di credito, gioielli, e il libretto degli assegni) a casa.
- Se indossi lenti a contatto, indossa invece gli occhiali. Se non hai gli occhiali, porta una custodia per i tuoi contatti.
Cosa portare
- Un paio di pantaloni larghi, come i pantaloni della tuta.
- Biancheria intima in stile breve che è da 1 a 2 taglie più grande di quanto normalmente indossi.
- Scarpe da ginnastica che stringono. Potresti avere un po ‘ di gonfiore ai piedi e le sneakers stringate possono ospitare questo gonfiore.
Dove parcheggiare
Il garage di MSK si trova sulla East 66th Street tra York e First Avenues. Se avete domande sui prezzi, chiamare 212-639-2338.
Per raggiungere il garage, svoltare sulla East 66th Street da York Avenue. Il garage si trova a circa un quarto di isolato da York Avenue, sul lato destro (nord) della strada. C’è un tunnel che puoi attraversare che collega il garage all’ospedale.
Ci sono anche altri garage situati sulla East 69th Street tra First e Second Avenues, East 67th Street tra York e First Avenues e East 65th Street tra First e Second Avenues.
Dove andare
La procedura si svolgerà presso il Memorial Hospital al 1275 York Avenue, tra East 67th e East 68th Streets. Prendi l’ascensore B fino al 6 ° piano per raggiungere il Centro presurgico.
Cosa aspettarsi
Ti verrà chiesto di dire e scrivere il tuo nome e la data di nascita molte volte. Questo è per la tua sicurezza. Le persone con lo stesso o un nome simile possono avere una procedura nello stesso giorno.
Vestiti per la tua procedura
Quando è il momento di cambiare per la tua procedura, avrai un abito da ospedale, una vestaglia e calzini antiscivolo da indossare.
Incontra un infermiere
Incontrerai un infermiere prima della procedura. Dire loro la dose di tutti i farmaci che hai preso dopo la mezzanotte (tra cui prescrizione e over-the-counter farmaci, cerotti, e creme) e il tempo che li ha presi.
L ‘ infermiere può inserire una linea endovenosa (IV) in una delle vene, di solito nel braccio o nella mano. Se la tua infermiera non mette la flebo, il tuo anestesista lo farà in sala operatoria.
Durante la procedura
Quando è il momento della procedura, entrerai in sala operatoria o verrai portato su una barella. Un membro del team di sala operatoria vi aiuterà sul letto operatorio. Gli stivali di compressione saranno posizionati sulla parte inferiore delle gambe. Questi delicatamente gonfiare e sgonfiare per aiutare il flusso di sangue nelle gambe.
Una volta che sei a tuo agio, il tuo anestesista ti darà l’anestesia attraverso la tua linea IV e ti addormenterai. Otterrete anche fluidi attraverso la linea IV durante e dopo la procedura.
Dopo che sei completamente addormentato, un tubo di respirazione sarà posizionato attraverso la bocca e nella trachea per aiutarti a respirare. Un catetere urinario (Foley) sarà anche posizionato per drenare l’urina dalla vescica.
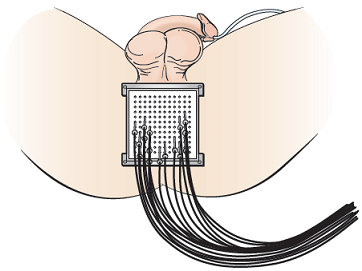
Dopo che il catetere di Foley è a posto, il medico utilizzerà un’ecografia rettale per vedere la prostata. Metteranno da 12 a 22 piccoli aghi nella prostata attraverso il perineo (l’area della pelle tra lo scroto e l’ano). Gli aghi sono guidati nelle posizioni esatte dentro e intorno alla prostata attraverso un modello di plastica quadrato. Il modello sarà posizionato contro il perineo (vedere Figura 2).
Durante il trattamento
Quando tutti gli aghi sono inseriti, avrete una tomografia computerizzata (CT) scansione o risonanza magnetica (MRI) scansione per assicurarsi che gli aghi sono nel posto giusto. Queste scansioni aiuteranno anche il tuo operatore sanitario a completare il processo di pianificazione del trattamento.
Dopo che il tuo piano di trattamento è stato confermato, probabilmente avrai il tuo primo trattamento mentre dormi ancora in sala operatoria. Per il trattamento, i tubi saranno collegati agli aghi nella prostata per fornire la radiazione (vedere la sezione “Ottenere il secondo trattamento HDR”). I tubi sembrano lunghe cannucce di plastica (vedi Figura 2). I cavi sono collegati a una macchina che memorizza la sorgente radioattiva (Iridium-192).
Dopo che la giusta quantità di radiazioni viene consegnata alla prostata, i tubi verranno scollegati e il trattamento terminerà. Se stai ricevendo un secondo trattamento, fai riferimento alla sezione ” Ottenere il tuo secondo trattamento HDR.”
Gli aghi saranno rimossi dalla prostata al termine del trattamento. Il suo infermiere applicherà pressione al suo perineo per aiutare con qualsiasi sanguinamento. Il catetere di Foley e il tubo di respirazione saranno rimossi.
Dopo la procedura
In ospedale
Ti sveglierai nell’unità di cura post-anestesia (PACU). Un’infermiera monitorerà la temperatura corporea, il polso, la pressione sanguigna e i livelli di ossigeno.
In rari casi, si può ancora avere un catetere di Foley nella vescica per tenere traccia di quanta urina si sta facendo. Si può anche avere ancora stivali di compressione sulla parte inferiore delle gambe.
Si può avere qualche dolore dopo la procedura. I tuoi operatori sanitari ti chiederanno spesso del tuo dolore. Ti verranno somministrati farmaci per trattare il tuo dolore, se necessario. Se il tuo dolore non è alleviato, informi uno dei tuoi operatori sanitari.
Se hai ancora gli aghi sul posto, devi stare a letto. Sarai sdraiato sulla schiena con le gambe dritte o su una rampa. Non puoi muovere i fianchi o le gambe, ma puoi muovere le dita dei piedi. Puoi muovere le braccia e la parte superiore del corpo. Una volta rimossi gli aghi, ti sarà permesso di uscire dal tuo letto con l’aiuto.
Non c’è nulla di radioattivo nei tuoi aghi tra i tuoi trattamenti.
Ottenere il secondo trattamento HDR
Se avete bisogno di 2 trattamenti HDR, il secondo trattamento sarà fatto circa 4 a 6 ore dopo il primo trattamento. Sarai spostato dal PACU all’area di trattamento nel Dipartimento di Oncologia radiologica per il trattamento. Sarete in grado di dare voi stessi antidolorifici utilizzando un dispositivo di analgesia controllato dal paziente (PCA).
Per il tuo secondo trattamento, il tuo radioterapia collegherà gli aghi che escono dal tuo perineo alle provette. Una volta che tutto è impostato, il terapeuta radiazioni lascerà la stanza mentre si ottiene il trattamento HDR. La camera ha una videocamera e un citofono in modo che i tuoi radioterapisti possano vederti e sentirti in ogni momento. La sorgente di radiazioni Iridio-192 si muoverà attraverso i tubi nei vostri aghi. Non vedrai o sentirai le radiazioni mentre sono nella tua prostata. Si può sentire un clic dal computer HDR.
Il trattamento richiederà dai 10 ai 20 minuti circa.
Dopo il trattamento, la sorgente di radiazione Iridio-192 viene spostata nuovamente nella macchina. Il tuo radioterapista tornera ‘e scolleghera’ i cavi.
Dopo l’ultimo trattamento, il modello, gli aghi e il catetere di Foley saranno rimossi. Dopo aver rimosso il catetere, dovrai urinare da solo prima di poter tornare a casa. La maggior parte delle persone va a casa lo stesso giorno della loro procedura e trattamento(s).
Al termine del trattamento, non sei radioattivo e non devi seguire alcuna precauzione per le radiazioni.
A casa
Farmaci
- Le radiazioni alla prostata spesso causano frequenza urinaria e urgenza (sensazione che è necessario urinare più spesso o molto improvvisamente). Per gestire questi effetti collaterali, continuare a prendere tutti i farmaci urinari come prescritto, come tamsulosina (Flomax®), silodosina (Rapaflo®) o alfuzosina (Uroxatral®). Informi il medico se non si dispone di questi farmaci a casa.
- Dopo la procedura, si può sentire bruciore quando si urina. Questo e ‘del catetere di Foley che ti e’ stato inserito nella vescica. Si otterrà una prescrizione di farmaci per aiutare con la combustione chiamata fenazopiridina (Pyridium®).
Altre istruzioni
- Raramente, si può avere qualche sanguinamento nel perineo dove gli aghi sono entrati. Se ciò accade, applicare una pressione costante con un panno pulito e asciutto o una garza per 5 minuti. Se il sanguinamento diventa pesante o non si ferma, chiamare il medico.
- Puoi riprendere la tua dieta regolare. Si consiglia di evitare le cose che possono irritare la vescica. Questi includono caffeina (come caffè e tè), alcol, succhi di agrumi e cibi piccanti.
- Puoi fare la doccia dopo essere stato dimesso dall’ospedale.
- Non sollevare nulla più di 20 libbre (9,1 chilogrammi) per almeno 1 settimana dopo la procedura.
- La maggior parte delle persone può tornare al lavoro 2 giorni dopo la procedura. Se il tuo lavoro richiede un sollevamento pesante, chiedi al tuo medico quando puoi tornare al lavoro.
Effetti collaterali
Sintomi urinari
I sintomi urinari sono gli effetti collaterali più comuni della brachiterapia. Dopo la procedura, potresti avere alcuni dei seguenti sintomi.
- Alcune persone non possono urinare dopo la procedura o possono essere in grado di urinare solo poche gocce alla volta. E ‘ un’emergenza. Chiama subito il tuo medico se non riesci a urinare.
- Potrebbe essere necessario urinare più spesso del solito, fino a 1 o più volte all’ora. Questo di solito inizia da 2 a 4 settimane dopo la procedura e può durare diversi mesi o più.
- Potresti avere un po ‘ di bruciore durante la minzione. Questo di solito inizia 2 a 4 settimane dopo la procedura e può durare per circa 4 a 12 mesi.
- Potresti notare sangue nelle urine, che lo farà sembrare rosa. Questo è comune e di solito scompare da 3 a 7 giorni dopo la procedura. Chiamare il medico se il sanguinamento continua dopo 7 giorni o se si passa coaguli di sangue nelle urine.
- Potresti avere lividi e o gonfiore intorno allo scroto, ai testicoli e al pene. Questo dovrebbe andare via 1 a 2 settimane dopo la procedura. Chiama il tuo medico se hai ancora lividi dopo 2 settimane.
Parlate con il vostro medico se avete uno qualsiasi di questi sintomi. Se hai una procedura per guardare la vescica (come una cistoscopia) in programma, aspetta di averla fino a dopo aver parlato con il tuo medico.
Dolore
Si può avere qualche lieve dolore per 1 o 2 giorni dopo la procedura. Puoi prendere un antidolorifico da banco come paracetamolo (Tylenol®), Advprofene (Advil®) o naproxene (Aleve®) per aiutare con il dolore. Se questi non aiutano il tuo dolore, chiama il tuo medico.
Salute sessuale
Potresti avere preoccupazioni sugli effetti del cancro e del tuo trattamento sulla tua sessualità. Dopo il trattamento, non sei radioattivo. Non puoi trasmettere radiazioni a nessun altro, quindi è sicuro essere in stretto contatto con altre persone.
Si può essere sessualmente attivi dopo il trattamento HDR brachiterapia a meno che il vostro oncologo radiazioni ti dà altre istruzioni. Tuttavia, se sei sessualmente attivo con una donna che può avere figli, devi usare il controllo delle nascite (contraccezione) per prevenire la gravidanza durante l’intero trattamento del cancro alla prostata. È necessario continuare a utilizzare il controllo delle nascite per 1 anno dopo il trattamento è finito. Questo per assicurarsi di non concepire con lo sperma che potrebbe essere stato danneggiato dall’esposizione alle radiazioni, che potrebbe causare difetti alla nascita.
Si può avere intorpidimento temporaneo o permanente nella testa del pene, anche se questo è raro.
Si possono anche sviluppare cambiamenti sessuali dopo il trattamento. Si può avere:
- Disfunzione erettile (difficilmente o incapacità di avere o mantenere un’erezione).
- Un cambiamento nella sensazione di orgasmo.
- Un cambiamento nella quantità o consistenza della vostra eiaculazione.
Questi cambiamenti sessuali possono verificarsi molti mesi o addirittura anni dopo il trattamento.
Ci sono trattamenti per la disfunzione erettile. MSK ha un programma di medicina sessuale e riproduttiva maschile per aiutare le persone ad affrontare l’impatto della loro malattia e del trattamento sulla loro salute sessuale. Puoi incontrare uno specialista prima, durante o dopo il trattamento. Il tuo operatore sanitario può darti un rinvio oppure puoi chiamare 646-888-6024 per un appuntamento.
Una risorsa eccellente che discute i problemi di salute sessuale durante il trattamento è il libretto Sex and the Man With Cancer. È possibile ottenere una copia di questo opuscolo dalla American Cancer Society chiamando 800-227-2345 o cercandolo a www.cancer.org.
Servizi di supporto
Servizi di supporto MSK
Servizi di supporto MSK
Ufficio di ammissione
212-639-7606
Chiama se hai domande sul tuo ricovero in ospedale, inclusa la richiesta di una stanza privata.
Anestesia
212-639-6840
Chiama se hai domande sull’anestesia.
Stanza del donatore di sangue
212-639-7643
Chiama per ulteriori informazioni se sei interessato a donare sangue o piastrine.
Bobst International Center
888-675-7722
MSK accoglie pazienti da tutto il mondo. Se sei un paziente internazionale, chiedi aiuto per organizzare la tua cura.
Servizio di cappellania
212-639-5982
A MSK, i nostri cappellani sono disponibili ad ascoltare, aiutare a sostenere i membri della famiglia, pregare, contattare il clero della comunità o gruppi di fede, o semplicemente essere un compagno confortante e una presenza spirituale. Chiunque può richiedere supporto spirituale, indipendentemente dall’affiliazione religiosa formale. La cappella interreligiosa si trova vicino alla hall principale del Memorial Hospital ed è aperta 24 ore al giorno. In caso di emergenza, si prega di chiamare l’operatore dell’ospedale e chiedere il cappellano su chiamata.
Counseling Center
646-888-0200
Molte persone trovano che la consulenza li aiuta. Forniamo consulenza per gli individui, coppie, famiglie, e gruppi, così come i farmaci per aiutare se si sente ansioso o depresso. Per fissare un appuntamento, chiedi al tuo fornitore di assistenza sanitaria un rinvio o chiama il numero sopra.
Programma Dispensa cibo
646-888-8055
Il programma dispensa cibo fornisce cibo alle persone bisognose durante il loro trattamento del cancro. Per ulteriori informazioni, parlare con il proprio medico o chiamare il numero di cui sopra.
Integrative Medicine Service
646-888-0800
Integrative Medicine Service offre molti servizi per completare (andare avanti con) cure mediche tradizionali, tra cui musicoterapia, mente / corpo terapie, danza e terapia del movimento, yoga, e touch therapy.
Libreria MSK
library.mskcc.org
212-639-7439
Puoi visitare il nostro sito web della biblioteca o parlare con il personale di riferimento della biblioteca per trovare ulteriori informazioni sul tuo tipo specifico di cancro. Puoi anche visitare LibGuides sul sito Web della biblioteca di MSK all’indirizzo libguides.mskcc.org.
Educazione del paziente e del caregiver
www.mskcc.org/pe
Visita il sito web di educazione del paziente e del caregiver per cercare nella nostra biblioteca virtuale. Lì, puoi trovare risorse educative scritte, video e programmi online.
Patient and Caregiver Peer Support Program
212-639-5007
Potresti trovare confortante parlare con qualcuno che ha subito un trattamento simile al tuo. Puoi parlare con un ex paziente o caregiver MSK attraverso il nostro programma di supporto peer per pazienti e caregiver. Queste conversazioni sono confidenziali. Essi possono avvenire di persona o per telefono.
Fatturazione del paziente
646-227-3378
Chiama se hai domande sulla preautorizzazione con la tua compagnia assicurativa. Questo è anche chiamato preapproval.
Ufficio di rappresentanza del paziente
212-639-7202
Chiamare se avete domande circa il modulo di delega di assistenza sanitaria o se avete dubbi circa la vostra cura.
Perioperative Nurse Liaison
212-639-5935
Chiamare se avete domande su MSK rilasciare qualsiasi informazione mentre si sta avendo un intervento chirurgico.
Ufficio infermieristico privato
212-639-6892
È possibile richiedere infermieri privati o compagni. Chiamare per ulteriori informazioni.
Risorse per la vita dopo il cancro (RLAC) Programma
646-888-8106
A MSK, la cura non termina dopo il trattamento attivo. Il programma RLAC è rivolto ai pazienti e alle loro famiglie che hanno terminato il trattamento. Questo programma ha molti servizi, tra cui seminari, workshop, gruppi di supporto, consulenza sulla vita dopo il trattamento, e aiutare con problemi di assicurazione e di occupazione.
Programmi di salute sessuale
Cancro e trattamenti contro il cancro possono avere un impatto sulla vostra salute sessuale. I programmi di salute sessuale di MSK possono aiutarti ad agire e ad affrontare i problemi di salute sessuale prima, durante o dopo il trattamento.
- Il nostro programma di medicina sessuale femminile e salute delle donne aiuta le donne che si occupano di problemi di salute sessuale legati al cancro, tra cui la menopausa precoce e problemi di fertilità. Per ulteriori informazioni, o per fissare un appuntamento, chiamare 646-888-5076.
- Il nostro programma di medicina sessuale e riproduttiva maschile aiuta gli uomini che hanno a che fare con problemi di salute sessuale legati al cancro, tra cui la disfunzione erettile. Per ulteriori informazioni, o per fissare un appuntamento, chiamare 646-888-6024.
Social Work
212-639-7020
Gli assistenti sociali aiutano i pazienti, la famiglia e gli amici ad affrontare problemi comuni ai malati di cancro. Essi forniscono consulenza individuale e gruppi di supporto per tutto il corso del trattamento, e può aiutare a comunicare con i bambini e gli altri membri della famiglia. I nostri assistenti sociali possono anche aiutarti a indirizzarti ad agenzie e programmi della comunità, oltre a risorse finanziarie se sei idoneo.
Programma di trattamento del tabacco
212-610-0507
Se vuoi smettere di fumare, MSK ha specialisti che possono aiutarti. Chiamare per ulteriori informazioni.
Programmi virtuali
www.mskcc.org/vp
Programmi virtuali di MSK offrono formazione online e supporto per i pazienti e gli operatori sanitari, anche quando non si può venire a MSK di persona. Attraverso sessioni interattive dal vivo, è possibile conoscere la diagnosi, cosa aspettarsi durante il trattamento e come prepararsi per le varie fasi della cura del cancro. Le sessioni sono riservate, gratuite e guidate da personale clinico esperto. Se sei interessato a partecipare a un programma virtuale, visita il nostro sito web all’indirizzo www.mskcc.org/vp per ulteriori informazioni.
Per ulteriori informazioni online, visitare la sezione Tipi di cancro di www.mskcc.org.
Servizi di supporto esterno
American Cancer Society
www.cancer.org
800-227-2345
Fornisce informazioni e supporto alle persone con cancro e ai loro caregiver.
Società Americana di Radiologia Terapeutica e Oncologia
www.rtanswers.org
800-962-7876
Gruppo di professionisti di radioterapia oncologica specializzato nel trattamento di persone con radioterapia. Fornisce informazioni sul trattamento del cancro con le radiazioni e le informazioni di contatto per le radiazioni oncologo nella vostra zona.
CancerCare
www.cancercare.org
800-813-HOPE (800-813-4673)
Fornisce consulenza, istruzione, informazioni, rinvii e assistenza finanziaria diretta alle persone con cancro e ai loro caregiver.
Comunità di supporto per il cancro
cancersupportcommunity.org
Fornisce supporto e istruzione alle persone colpite dal cancro.
Istituto Nazionale del Cancro
www.cancro.gov
800-4-CANCER (800-422-6237)
Fornisce istruzione e supporto alle persone con cancro e alle loro famiglie.
ZERO – La Fine di un Cancro alla Prostata
www.zerocancer.org
il Cancro alla Prostata Fondazione
www.pcf.org
NOI Internazionale di Cancro alla Prostata e il Sostegno di Rete
www.ustoo.org
Quando Chiamare il Vostro Fornitore di assistenza Sanitaria
Chiamate il vostro fornitore di assistenza sanitaria se si dispone di:
- Nuovi o peggioramento dei sintomi urinari
- Difficoltà a urinare
- coaguli di Sangue nelle urine
- Una febbre di 100.4 °F (38 ° C) o superiore
- Dolore che non migliora dopo l’assunzione di antidolorifici
Se hai domande o dubbi, parla con un membro del tuo team sanitario. Puoi raggiungerli dal lunedì al venerdì dalle 9:00 alle 17: 00 ai numeri elencati di seguito.
radioterapista: _____________________
numero di Telefono: _________________________
Radiazione infermiera: ________________________
numero di Telefono: _________________________
Dopo 5:00 pm, durante il fine settimana e nei giorni festivi, chiamare 212-639-2000 e chiedere l’oncologo di radiazioni su chiamata.
Leave a Reply