Thrombozyten im Web
In diesem Abschnitt stellen wir Thrombozyten selbst vor.
Blutplättchen sind die kleinsten der drei Haupttypen von Blutzellen.
- Blutplättchen machen nur etwa 20% des Durchmessers der roten Blutkörperchen aus. Die normale Thrombozytenzahl beträgt 150.000-350.000 pro Mikroliter Blut, aber da Blutplättchen so klein sind, machen sie nur einen winzigen Bruchteil des Blutvolumens aus. Die Hauptfunktion von Blutplättchen besteht darin, Blutungen zu verhindern.
- Rote Blutkörperchen sind die zahlreichsten Blutkörperchen, etwa 5.000.000 pro Mikroliter. Rote Blutkörperchen machen etwa 40% unseres gesamten Blutvolumens aus, ein Maß, das als Hämatokrit bezeichnet wird. Ihre Farbe wird durch Hämoglobin verursacht, das fast das gesamte Volumen der roten Blutkörperchen ausmacht. Hämoglobin ist das kritische Protein, das Sauerstoff von unseren Lungen zu den Geweben transportiert. Rote Blutkörperchen sind normalerweise als runde, bikonkave Scheiben geformt. Bei mikroskopischer Untersuchung sehen sie aus wie ein roter oder orangefarbener Reifen mit einem dünnen, fast transparenten Zentrum.
- Weiße Blutkörperchen sind die größten der Blutzellen, aber auch die wenigsten. Es gibt nur 5.000 bis 10.000 weiße Blutkörperchen pro Mikroliter. Es gibt verschiedene Arten von weißen Blutkörperchen, aber alle hängen mit der Immunität und der Bekämpfung von Infektionen zusammen.
Thrombozytenproduktion
Thrombozyten werden im Knochenmark produziert, genau wie die roten Blutkörperchen und die meisten weißen Blutkörperchen. Thrombozyten werden aus sehr großen Knochenmarkszellen hergestellt, die Megakaryozyten genannt werden. Wenn sich Megakaryozyten zu Riesenzellen entwickeln, durchlaufen sie einen Fragmentierungsprozess, der zur Freisetzung von über 1.000 Blutplättchen pro Megakaryozyt führt. Das dominierende Hormon, das die Megakaryozytenentwicklung steuert, ist Thrombopoietin (oft abgekürzt als TPO).
Thrombozytenstruktur
Thrombozyten sind eigentlich keine echten Zellen, sondern lediglich zirkulierende Zellfragmente. Aber obwohl Thrombozyten nur Zellfragmente sind, enthalten sie viele Strukturen, die entscheidend sind, um Blutungen zu stoppen. Sie enthalten Proteine auf ihrer Oberfläche, die es ihnen ermöglichen, an Brüchen in der Blutgefäßwand und auch aneinander zu haften. Sie enthalten Granulate, die andere Proteine absondern können, die zur Bildung eines festen Pfropfens zur Abdichtung von Blutgefäßbrüchen erforderlich sind. Auch Blutplättchen enthalten Proteine ähnlich wie Muskelproteine, die es ihnen ermöglichen, ihre Form zu ändern, wenn sie klebrig werden.
Die obigen Bilder zeigen normale Blutplättchen auf der linken Seite. Sie sind wie ein Teller geformt, daher ihr Name. Wenn Blutplättchen durch einen Bruch in der Blutgefäßwand stimuliert werden, verändern sie ihre Form, wie in den anderen drei Bildern gezeigt. Sie werden rund und verlängern lange Filamente. Sie können sogar wie ein Oktopus aussehen, mit langen Tentakeln, die nach Kontakt mit der gebrochenen Blutgefäßwand oder mit anderen Blutplättchen greifen. Mit diesen langen Filamenten bilden Blutplättchen dann einen Pfropfen, um das gebrochene Blutgefäß abzudichten.
Thrombozytenfunktion
Thrombozyten sind nicht nur die kleinsten Blutzellen, sondern auch die leichtesten. Daher werden sie aus der Mitte des fließenden Blutes an die Wand des Blutgefäßes gedrückt. Dort rollen sie entlang der Oberfläche der Gefäßwand, die von Zellen namens Endothel ausgekleidet ist. Das Endothel ist eine ganz besondere Oberfläche, wie Teflon, die verhindert, dass etwas daran haftet. Wenn jedoch eine Verletzung oder ein Schnitt vorliegt und die Endothelschicht gebrochen ist, sind die zähen Fasern, die ein Blutgefäß umgeben, dem flüssigen fließenden Blut ausgesetzt. Es sind die Blutplättchen, die zuerst auf Verletzungen reagieren. Die zähen Fasern, die die Gefäßwand umgeben, ziehen wie ein Umschlag Blutplättchen wie einen Magneten an, stimulieren die Formänderung, die in den obigen Bildern gezeigt wird, und Blutplättchen verklumpen dann auf diesen Fasern und sorgen für die anfängliche Abdichtung, um Blutungen, das Austreten von roten Blutkörperchen und Plasma durch die Gefäßverletzung zu verhindern.
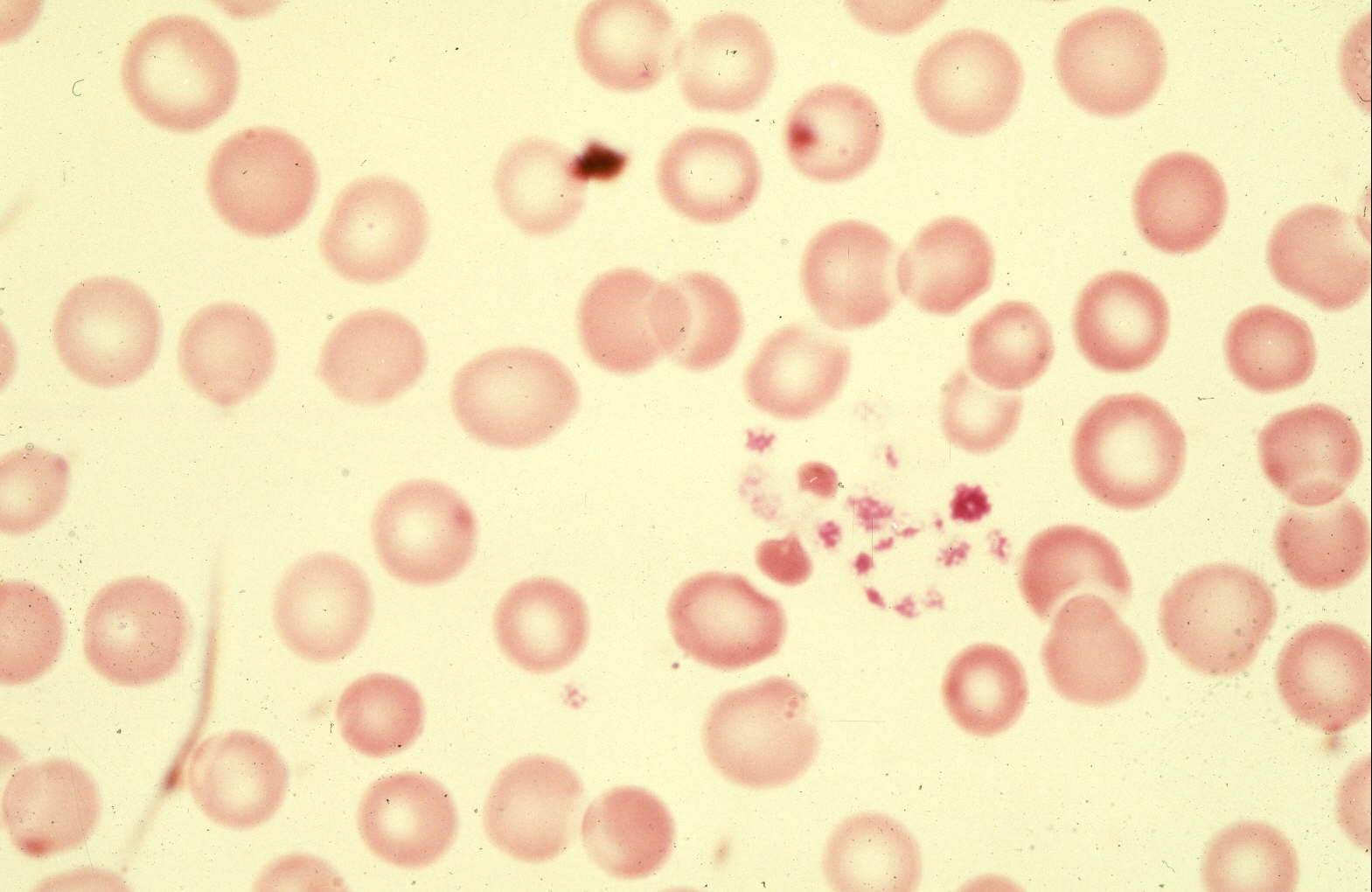
Das Farbfoto ist ein mikroskopisches Bild eines auf einem Objektträger ausgebreiteten Blutstropfens. Die Vergrößerung ist nicht so hoch wie auf den obigen Bildern, daher scheinen die Blutplättchen sehr klein zu sein. Es ist ersichtlich, dass die Blutplättchen, wenn sie das Glas berühren, zu einer langen Schnur zusammenkleben. Dies veranschaulicht die grundlegende Funktion von Blutplättchen, an jeder fremden Oberfläche zu haften und dann zusammenzukleben. Die roten Blutkörperchen in diesem Bild sind normal, mit ihrer runden Form und ihrem dünnen Zentrum.
Störungen der Thrombozytenfunktion
Die häufigste Störung der Thrombozytenfunktion wird durch Aspirin verursacht. Aspirin blockiert einen der Schritte, die für das Zusammenkleben von Blutplättchen erforderlich sind. Diese Wirkung von Aspirin macht es zu einer wirksamen Behandlung für Patienten mit Blutgerinnungsstörungen oder Thrombosen. Zum Beispiel erhält eine Person, die mit starken Brustschmerzen und einem vermuteten Herzinfarkt in eine Notaufnahme kommt, sofort Aspirin. Dies verhindert, dass ein Teil der Blutplättchen verklumpt, was den Blutfluss zum Herzen behindern kann. Aspirin ist ein wirksames Arzneimittel, um diese Blutgerinnsel zu verhindern, aber es lähmt das Blutplättchen nicht vollständig. Daher nehmen viele Menschen täglich Aspirin und haben keine Probleme mit Blutungen. Aspirin kann jedoch bei Patienten, bei denen bereits ein Blutungsrisiko besteht, wie Jungen mit Hämophilie oder Patienten mit zu wenigen Blutplättchen, die darauf angewiesen sind, dass jedes Blutplättchen die volle Funktion hat, potenziell gefährlich sein.
Störungen der Blutplättchenzahl: Zu viele Blutplättchen
Seltene Erkrankungen führen dazu, dass das Knochenmark zu viele Blutplättchen produziert, manchmal sogar eine Million oder zwei Millionen pro Mikroliter. Bei einigen dieser Patienten besteht ein erhöhtes Risiko für Blutgerinnsel, aber viele Patienten mit diesen Störungen haben keine Probleme.
Störungen der Thrombozytenzahl: Zu wenige Thrombozyten
Störungen mit niedrigen Thrombozytenzahlen werden Thrombozytopenien genannt, ein Begriff, der von einem alten Namen für Thrombozyten, „Thrombozyten“, abgeleitet ist. Dieser Name beschreibt die Blutplättchen als die Zellen („Zyten“ ist ein Wort für Zelle), die zur Thrombose oder Blutgerinnung beitragen. Der letzte Teil des Wortes „-penia“ bezieht sich auf zu wenige Zellen.
Thrombozytopenie ist das Hauptaugenmerk dieser Website. Thrombozytopenie kann durch das Versagen des Knochenmarks verursacht werden, eine normale Anzahl von Blutplättchen zu produzieren. Knochenmarkversagen hat mehrere Ursachen. Diese werden auf dieser Website nicht diskutiert.
Thrombozytopenie kann auch durch eine erhöhte Zerstörung von Blutplättchen verursacht werden, sobald sie produziert und in das zirkulierende Blut freigesetzt werden. Diese Störungen stehen im Mittelpunkt dieser Website. Sie werden hier kurz und in ihren spezifischen Abschnitten auf dieser Website ausführlicher beschrieben.
-
Immunthrombozytopenie (ITP) – Diese Störung, die in einem eigenen Abschnitt auf dieser Website beschrieben wird, wird sowohl durch eine erhöhte Thrombozytenzerstörung als auch durch eine verminderte Thrombozytenproduktion im Knochenmark verursacht. Diese Probleme werden durch Autoantikörper verursacht. Antikörper sind Proteine, die normalerweise von einer Art weißer Blutkörperchen hergestellt werden, um mit Fremdstoffen zu reagieren und sich gegen diese zu verteidigen. Zum Beispiel werden normalerweise Antikörper gegen Bakterien und Viren gebildet und helfen beim Heilungsprozess. Antikörper werden normalerweise durch Immunisierung und Impfung stimuliert, um Infektionen vorzubeugen. Antikörper reagieren normalerweise mit Organtransplantationen und versuchen, diese Transplantate abzustoßen. Autoantikörper sind abnormal. Diese treten auf, wenn Antikörper produzierende Zellen gemischte Signale empfangen und ein normales Körpergewebe als fremd identifizieren und versuchen, es abzustoßen. Der Begriff Autoantikörper bedeutet einen Antikörper, der mit der Person selbst reagiert, nicht mit Fremdmaterial. Bei ITP werden Blutplättchen vom Immunsystem als „fremde“ Zellen erkannt und Autoantikörper gegen Blutplättchen gebildet. Die Autoantikörper zerstören die Blutplättchen schnell, nachdem sie produziert wurden. Die Autoantikörper reagieren auch mit den Knochenmark-Megakaryozyten und hemmen die Thrombozytenproduktion.
- Arzneimittelinduzierte Thrombozytopenie (DITP) – Diese Störung wird in einem eigenen Abschnitt auf dieser Website beschrieben. Fast alle Medikamente können bei empfindlichen Menschen allergische Reaktionen hervorrufen, aber diese Reaktionen sind selten. Am häufigsten können Medikamente bei empfindlichen Menschen einen roten Hautausschlag verursachen. Medikamente können auch schwerwiegende Reaktionen mit Blutplättchen verursachen. Bei diesen Reaktionen haften Arzneimittel an der Blutplättchenoberfläche, und diese Kombination des an das Blutplättchen gebundenen Arzneimittels kann vom Körper als Fremdsubstanz erkannt werden, und der Körper bildet dann einen Antikörper gegen die arzneimittelbeschichteten Blutplättchen, und alle Blutplättchen können zerstört werden. Wenn das Medikament gestoppt wird, wird die Thrombozytenzerstörung gestoppt und die Thrombozytenzahl normalisiert sich wieder. Diese arzneimittelabhängigen Antikörper können jedoch viele Jahre bestehen bleiben, genauso wie schützende Antikörper nach Impfungen viele Jahre bestehen bleiben. Wenn der Patient das Medikament also erneut einnimmt, werden die Blutplättchen beschichtet, der Antikörper reagiert mit den Blutplättchen und wieder fällt die Blutplättchenzahl sofort auf niedrige Werte. Daher ist die Erkennung eines Arzneimittels als Ursache für Thrombozytopenie von entscheidender Bedeutung, um eine weitere Exposition gegenüber diesem Arzneimittel zu vermeiden.
- Niedrige Thrombozytenzahlen, die während der Schwangerschaft auftreten – Dies wird manchmal als „Schwangerschaftsthrombozytopenie“ bezeichnet. Dies wird in einem eigenen Abschnitt auf dieser Website beschrieben. Es ist keine „Störung“. Die Ursache ist nicht bekannt, aber die konsequente Beobachtung ist, dass einige Frauen mit unkomplizierten Schwangerschaften, vielleicht 5%, eine niedrige Thrombozytenzahl haben können. Die Thrombozytenzahl ist nicht sehr niedrig. Üblicherweise sind es nur 100.000-150.000 / µL oder knapp unter der unteren Grenze des Normalwerts. Wir sind der Meinung, dass dies lediglich eine normale Anpassung der Thrombozytenzahl während der Schwangerschaft ist, dass sich die Thrombozytenzahlen schwangerer Frauen, insbesondere gegen Ende der Schwangerschaft und zum Zeitpunkt der Entbindung, alle etwas nach unten verschieben. Ein Grund dafür ist, dass das Plasmavolumen während der Schwangerschaft erhöht wird und daher die Blutplättchen einfach in dem größeren Plasmavolumen verdünnt werden. Dies ist die Erklärung dafür, warum die Hämoglobinkonzentration im Blut während der Schwangerschaft ebenfalls etwas niedriger ist. Unserer Meinung nach ist dies kein gesundheitliches Problem und erfordert keine zusätzlichen Tests oder Pflege.
- Thrombotische Mikroangiopathien (TMA) – Diese Störungen sind das Ergebnis einer abnormalen Blutgerinnung in den kleinsten Blutgefäßen (Arteriolen, Kapillaren) im gesamten Körper. Es gibt mehrere Ursachen für diese Syndrome. Alle sind ungewöhnlich. Die wichtigsten dieser Syndrome, thrombotisch-thrombozytopenische Purpura, hämolytisch-urämisches Syndrom, arzneimittelinduzierte TMA und komplementvermittelte TMA, werden in eigenen Abschnitten auf dieser Website beschrieben.
- Thrombotische thrombozytopenische Purpura (TTP) – Bei dieser Erkrankung, die in einem eigenen Abschnitt auf dieser Website beschrieben wird, werden Blutplättchen in winzigen Blutgerinnseln in kleinen Blutgefäßen im ganzen Körper verbraucht. Die Ursache von TTP ist ein Mangel an einem Blutenzym, das hilft, die Verklumpung von Blutplättchen und die daraus resultierende Bildung der winzigen Blutgerinnsel zu verhindern. Das Enzym ist unter seinen Initialen ADAMTS13 bekannt. Ein geringer Mangel an ADAMTS13 kann bei vielen verschiedenen Krankheiten auftreten und scheint harmlos zu sein. Ein schwerer Mangel an ADAMTS13 kann eine Person für die Entwicklung von TTP prädisponieren. Ein schwerer Mangel an ADAMTS13 verursacht selbst keine TTP, da Patienten einen vollständigen Mangel haben können und viele Jahre lang keine gesundheitlichen Probleme haben. Wenn jedoch ein anderer Zustand auftritt, der das Risiko einer Blutgerinnung erhöht, z. B. eine Infektion, eine Operation oder eine Schwangerschaft, kann TTP zu einer plötzlichen und schweren Krankheit werden. Ein ADAMTS13-Mangel kann aufgrund einer Genmutation vererbt werden, was zu einem lebenslangen Mangel führt. Viel häufiger kann ein ADAMTS13-Mangel als Folge eines Autoantikörpers erworben werden.
- Drug-induced TMA (DITMA)- Genau wie DITP können Medikamente TMA durch die Bildung von drogenabhängigen Antikörpern verursachen. Chinin ist die häufigste Ursache für DITMA im Zusammenhang mit arzneimittelabhängigen Antikörpern. Chinin-induzierte TMA ist in der Regel eine sehr plötzliche und schwere Erkrankung mit schweren Nierenschäden. DITMA kann auch durch direkte Arzneimitteltoxizität verursacht werden. Dies kann auch plötzlich und schwerwiegend sein, da mit einer illegalen Droge verwendet wird. Ein Beispiel hierfür ist die intravenöse Injektion des Betäubungsmittels Opana (Oxymorphon). Andere Beispiele für toxische DITMA sind Krebsmedikamente und Immunsuppressiva, die für Patienten mit einer Organtransplantation verwendet werden.
- Hämolytisch-urämisches Syndrom (HUS). Dies ist ein TMA-Syndrom, das durch eine Darminfektion mit einem Bakterium verursacht wird, das ein sehr starkes Toxin namens Shiga-Toxin absondert. In den USA und Europa sind die häufigsten Bakterien, die diese Infektionen verursachen, bestimmte Arten von E. coli, und die häufigste Art von E. coli heißt E. coli O157: H7. E. coli O157: H7 ist ein häufiges und normales Darmbakterium bei Rindern. Daher kann der Verzehr von zu wenig gekochtem Rindfleisch oder der Kontakt mit Rindern ein Risiko für HUS darstellen. Die meisten Fälle von HUS sind sporadisch, nur eine einzige Person ist infiziert. Manchmal kann es zu einem großen dramatischen Ausbruch kommen, der mit einem Restaurant oder einer kontaminierten Lebensmittel- oder Wasserquelle zusammenhängt. Shiga-Toxin kann schwere Nierenschäden verursachen.
- Komplementvermitteltes TMA. Dies ist eine kürzlich erkannte Ursache, die normalerweise mit einer vererbten Genmutation verbunden ist, die eine Abnormalität des Immunsystems (Komplementsystems) verursacht. Die Komplementproteine sind normale Blutproteine, die als Aasfresser wirken können, so dass unser Körper unsere eigenen beschädigten Zellen entfernen oder fremde Zellen zerstören kann. Wenn das Komplementsystem aufgrund einer vererbten Genmutation, die die normale Regulation und Kontrolle einschränkt, überaktiv wird, kann das Komplementsystem unsere eigenen Zellen schädigen. Dies geschieht bei komplementvermittelter TMA. Das verletzlichste Ziel scheint die Nieren zu sein, und die schwerwiegendsten Probleme sind Nierenschäden und -versagen. Im Jahr 2011 wurde ein neues Anti-Komplement-Medikament speziell für diese TMA zugelassen. Sein generischer Name ist Eculizumab; sein Handelsname ist Soliris. Es ist extrem teuer – der Preis beträgt über 600.000 US-Dollar pro Behandlungsjahr. Es ist jedoch wirksam, wenn es für die richtigen Patienten verwendet wird.
WICHTIG!
Die auf dieser Website enthaltenen Informationen dienen nur zu Bildungszwecken. Die Designer und Betreiber dieser Website übernehmen keine Verantwortung für die Dinge, die Sie mit diesen Informationen tun können. Für Ratschläge zu Ihrem einzigartigen Gesundheitszustand wenden Sie sich bitte an Ihren Arzt. Indem Sie weiter auf diese Website gehen, bestätigen Sie, dass Sie diesen Haftungsausschluss gelesen und verstanden haben.
Leave a Reply