Dr. Shilpa Kshatriya–Nonsustained Ventricular Tachycardia (NSVT)

Shilpa Kshatriya, MD
Nonsustained ventricular tachycardia (NSVT) is defined as 3 or more consecutive beats at a rate of > beats/min and lasting < 30 s.
いくつかの設定では、NSVTは、その後の持続的な頻脈性不整脈および突然の心臓死のリスク増加のマーカーである。 他の設定では、彼らは予後の重要性を持っていません。 構造的心疾患の存在下でのNSVTは、心臓異常がない場合よりも重篤な予後をもたらす。症状:PVCsおよびNSVTの症状には、動悸、胸痛、失神前、失神または心不全が含まれることがあります。
症状:PVCsおよびNSVTの症状には、動悸、胸痛、失神前、失神まNSVTにおける治療の目標:
1。悪性、持続性不整脈および突然の心臓死の予防
2。NSVTによって引き起こされる症状の排除
症状コントロール:
NSVTは無症候性であることが多いが、動悸、めまい、呼吸困難などの症状を経験する患者も 治療のためのオプションは次のとおりです:
- ベータ遮断薬-安全で耐容性が高い
- ノンジヒドロピリジンカルシウムチャネル遮断薬-特に構造性心疾患を持たない患者に有用であり得る
- 抗不整脈薬-ベータブロッカーまたはカルシウムチャネル遮断薬によって十分に抑制されていない頻繁で高度に症候性のNSVTを有する一部の患者にとって、抗不整脈薬の添加は有用である可能性がある。
- カテーテルアブレーション-薬によって制御されていない非常に頻繁な単形NSVTを持っているか、薬を服用することができないか、不本意である患者では、カテーテルアブレーションは、NSVTおよび関連する症状を軽減または排除するのに有効であり得る。/li>
明らかに正常な心臓のNSVT
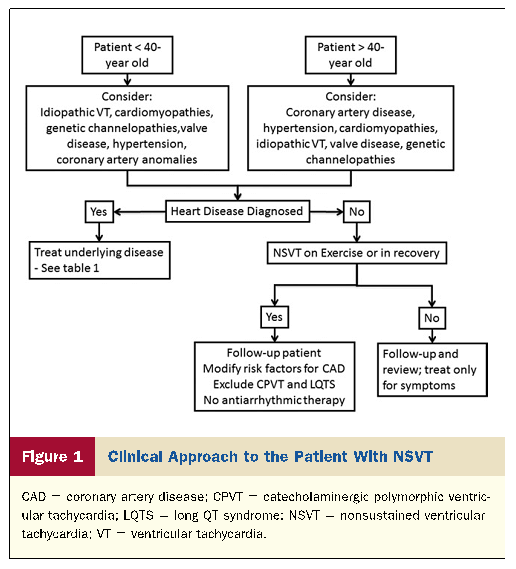
以下を考慮する必要があります: 年齢,全身状態,既往歴,家族における突然死および失神エピソードの既往,電解質障害,代謝不均衡,薬物の不整脈前効果などの条件を考慮する必要がある。
患者では>NSVT虚血性心疾患(IHD)のエピソードを持つ40年はすべきです。
40歳までに、高血圧および弁疾患、心筋症、およびqt延長症候群(LQTS)、カテコールアミン作動性多型VT、Brugada症候群、および通常多型エピソードを示す他の早期再分極症候群などの遺伝性チャネロパシーを含む不整脈の非虚血原因を除外するために主に評価されるべきである。
病理が特定されない場合、NSVTは症状コントロール以外の特定の治療法を必要としません。 しかし、遺伝性チャネロパチーは数年間潜伏したままである可能性があるため、フォローアップが推奨される。
特発性VT。 明らかに健康な個人のNSVTのMonomorphicエピソードは頻繁に特発性の心室の流出の不整脈が原因です。
これらの頻脈はadrenergically仲介され、アデノシンかverapamilに敏感です。頻脈は主に(70%から80%)、右心室流出路(RVOT)に発生し、まれにそれ以下に発生し、左心室流出路(LVOT)から20%から30%が発生する。 頻脈は頻繁に練習の間に起こりますが、心拍数が増加し、回復期間の間に戻ると同時に消えます。
rvot頻心症は、v4以上で劣った軸とR/S遷移を持つ左バンドル分岐ブロック(LBBB)パターンを生成します。 LVOT頻心症は、v1またはV2で劣った軸とR/S遷移を持つ右バンドル分岐ブロック(RBBB)形態を生成することができます。
症状のある患者では、急性期に必要に応じて、β遮断薬またはカルシウムチャネル遮断薬およびアデノシンによる頻脈関連症状の軽減に向け クラスIC抗不整脈薬、好ましくはβ遮断薬と組み合わせても試みることができる。 薬物が有効でなければ、無線周波数のカテーテルアブレーションは推薦され、フォローアップの間に再発の危険度が低いケースの80%以上で巧妙です。
高血圧および弁疾患におけるNSVT
高血圧患者におけるNSVTの予後値(付随するIHDの証拠なし)は不明のままである。 弁膜症の患者では、NSVTのinci-denceはかなり(大動脈の狭窄症および重要な僧帽弁逆流の25%まで)で、根本的なLVの病理学のマーカーであるようである。 NSVTの存在は、通常、左室肥大または機能不全と関連しているが、NSVTが弁疾患患者の突然死の独立した予測因子であることを証明する説得力のあるエビデンスは存在しない。
高血圧の積極的な治療(ベータ遮断薬を含む)は、高血圧およびNSVT患者における選択される治療法である。
冠動脈疾患
非STセグメント上昇急性冠動脈症候群。
非STセグメント上昇急性冠症候群では、NSVTは入院後18–25日の患者の2-9%で検出される。心筋虚血とNSVTの共存は、nsvtおよび虚血の文書化後最初の3ヶ月以内に発生するほとんどのエピソードで、突然死の10%のリスクを示しています。
心筋梗塞。 急性MIでは、最初の24時間のNSVTが頻繁である(血栓溶解のない患者では45%、再灌流患者では75%まで)。 MI後の最初の7日後、NSVTは約6.8%〜13.4%で検出される。 単型NSVTは以前のMIによる心室はん痕の境界での再進入を示唆したが,虚血はほとんどの場合多型NSVT/VFを誘導した。
NSVTを有する虚血性患者の臨床評価。虚血性評価を行うことが重要である。
虚血性評価を行うことが重要である。 急性心筋虚血は、多形性心室リズムの確立された原因である。 虚血は心筋はん痕の存在下で持続的または非持続的な単型V tを誘発する可能性がある。
心エコー検査は、心筋症または他の構造異常および左室機能障害の徴候を検出することができる。 Holterの監視はNSVTの患者を検出するための貴重な診察道具である。NSVTおよびIHD患者における電気生理学的(EPS)検査の主要な有用性は、LVEFが30%〜40%の患者にある。 低LVEFの文脈におけるNSVTでは(<40%)、ベースラインEPSで持続単形VTの誘導性は、誘導性VTのない患者では6%のリスクと比較して50%の突然死または心停止の2年間のリスクと関連している。NSVTを有する虚血性患者の治療。
NSVTを有する虚血性患者の治療。NSVTの虚血性患者の処置は最初に血管再建、ベータ遮断薬、スタチンおよびアンジオテンシンIIの受容器の遮断薬またはアンジオテンシン変換の酵素の抑制剤のようなIHDのための療法を、含むべきです。虚血性および非虚血性心不全およびLVEFを有する患者では、NSVTのrprevalenceは30%から80%である。
虚血性および非虚血性心不全およびLVEF<30%から40%であり、NSVTのrprevalenceは30%から80%である。 拡張型心筋症では、NSVTは患者の40%から50%で検出されている。 最も有用なリスク層はLVEFであり、ICDの推奨事項は、主にLVEFおよび心不全の症候性状態、すなわちNYHA機能クラスに基づいています。
肥大型心筋症(HCM)
HCM患者にNSVTの特徴的なECG形態はない。 患者の20%から30%までがNSVTを有することができるが、この割合は心停止の病歴を有する患者では80%に近づく。 NSVTは肥大性心筋症の突然の心臓死のための高められた危険を与えます。
Β遮断薬は突然死のリスクを低下させる可能性がありますが、除細動器移植は、失神の病歴や若年時の突然死の家族歴を伴う頻繁なNSVTを含む高リHCM患者における突然の心臓死(SCD)の主要な危険因子:
- H/o心停止
- 自発的持続性心室頻拍
- ファミリー h/o早期SCD
- 原因不明の失神
- LV厚さ≥30mm
- 運動に対する異常なbp応答(降圧)
- NSVT
不整脈原性右心室心筋症
ARVC右心室は、典型的には、左または右軸偏差を有するlbbb形態を有する。
ICDは、抗不整脈療法にもかかわらず、心停止、失神、または血行力学的に耐容性の低いVTの患者において選択される治療法であると思われる。
結論
NSVTは、明らかに健康な人だけでなく、重大な心臓病を有する人にも存在する可能性があります。
結論
NSVTは、 予後は基礎となる状態に依存し、いくつかの臨床設定では知られていない。 NSVT患者の管理は、重篤な症状が発生しない限り、不整脈自体ではなく、根底にある心臓病の治療を目的としています。
Leave a Reply