Recherche sur le foie, Troubles et thérapie
Les précipités dans la bile ont été appelés par de nombreux noms comme les boues biliaires, les boues de la vésicule biliaire, la microlithiase et la pseudolithiase. Les boues biliaires sont mieux diagnostiquées par un examen microscopique d’un échantillon frais de bile de la vésicule biliaire.1 Biochimiquement, la boue est composée de granules de bilirubinate de calcium et de cristaux de monohydrate de cholestérol incorporés dans un gel de mucus. Ces précipités de calcium, avec des cristaux de cholestérol de 50µ ou plus de diamètre, produisent les échos ultrasonores caractéristiques dans les boues. Le gel de mucine déformable explique ses caractéristiques uniques de superposition et d’écoulement.2 Les boues biliaires ont été décrites pour la première fois dans les années 1970 avec l’avènement de l’échographie et décrites comme des échos de bas niveau dans la partie dépendante de la vésicule biliaire sans ombrage acoustique. Il s’agit essentiellement d’un diagnostic échographique, mais la sensibilité n’est que de 55% et les patients atteints de boues ont souvent des résultats de test normaux. L’examen microscopique du contenu de la vésicule biliaire est considéré comme l’étalon-or pour le diagnostic des boues biliaires.3 La bile de la vésicule biliaire peut être obtenue au moment de l’endoscopie ou par aspiration par sonde nasogastrique du contenu duodénal après perfusion de cholécystokinine pour favoriser la vidange de la vésicule biliaire. La bile hépatique peut être collectée chez les patients du canal biliaire commun par drainage par tube en T après une cholécystectomie et une cholédochotomie dans la cholélithiase et / ou la cholédocholithiase. Ce modèle peut donner de la bile hépatique pure pour évaluation pendant assez longtemps.4 L’importance de la vésicule biliaire dans la pathogenèse des boues biliaires et, par la suite, des calculs biliaires doit être soulignée. Une hyper sécrétion de mucus et une métaplasie épithéliale glandulaire précoce ont été observées dans la vésicule biliaire contenant des boues. La métaplasie épithéliale glandulaire entraîne une augmentation de la teneur en mucus de la bile de la vésicule biliaire, ce qui entraîne à son tour la nucléation des cristaux de cholestérol et la formation de calculs biliaires supplémentaires. Une étude de fluorescence immunitaire des boues biliaires chez des patients atteints de cholestérol ou de calculs biliaires mixtes a démontré qu’après l’ultracentrifugation de la bile de la vésicule biliaire, le sédiment purifié apparaissait sous la forme d’un mélange d’agrégats vésiculaires et de particules pigmentaires liées par une matrice de gel de mucine contenant des cristaux de cholestérol. Alors que la fraction polypeptidique anionique et l’amino peptidase étaient associées aux pigments, l’IgA était uniformément répartie dans les parties cristallines des structures « en forme de noyau », et l’albumine, lorsqu’elle était présente, apparaissait sous forme de petites taches situées au hasard.5 Le principal mécanisme pathogène impliqué dans la formation de boues est probablement la dismotilité de la vésicule biliaire et, chez certains patients, il a été démontré que des mesures visant à maintenir des contractions adéquates de la vésicule biliaire empêchaient efficacement le développement de boues.6 L’hypomotilité de la vésicule biliaire observée chez les patients présentant une nutrition parentérale totale prolongée et une lésion médullaire élevée prédispose à la formation de boues biliaires. L’évolution clinique des boues biliaires va de la résolution complète à la progression jusqu’à la formation de calculs biliaires. Il peut entraîner des complications généralement associées aux calculs biliaires, telles que des douleurs biliaires, une cholécystite aiguë et une pancréatite aiguë. La prévalence globale des boues dans la population générale est relativement faible. Cependant, plusieurs conditions cliniques sont associées à une prévalence particulièrement élevée de boues biliaires, notamment la grossesse, la perte de poids rapide, la nutrition parentérale totale (TPN), le traitement par octréotide, la greffe de moelle osseuse ou d’organes solides.6 La Ceftriaxone est l’une des céphalosporines parentérales de 3e génération les plus couramment utilisées, car elle possède un large spectre d’activité antimicrobienne, une longue demi-vie plasmatique qui permet une administration une fois par jour et peut même pénétrer la barrière hémato-encéphalique. La Ceftriaxone pourrait avoir des complications potentielles et il s’agit de boues biliaires ou de lithiases biliaires, et même de précipitations des voies urinaires, mais ces complications peuvent être réversibles à l’arrêt du traitement par la Ceftriaxone.7 L’histoire naturelle des boues dépend des facteurs de risque prédisposants. Dans l’étude prospective de patients recevant TPN, 6% des patients ont développé des boues en 3 semaines, 50% en 4 à 6 semaines et après 6 semaines, son apparence était universelle mais significativement les boues se sont résolues avec la reconstitution des tétées orales chez tous les patients à la fin de 4 semaines.8 De même, les boues biliaires sont survenues le plus fréquemment pendant la grossesse, mais étaient généralement asymptomatiques et disparaissaient souvent spontanément après l’accouchement.9 Dans la pancréatite aiguë récurrente inexpliquée, des boues biliaires ont été impliquées comme étiologie chez jusqu’à deux tiers des patients.10 Lee et coll.2 étudier l’évolution naturelle des boues de la vésicule biliaire chez les patients, les suivre jusqu’à 3ans a conclu que les boues disparaissaient spontanément chez 50% des patients et restaient asymptomatiques chez 20% d’autres; 5% à 15% des patients ont développé des calculs biliaires et 10% à 15% des patients ont développé des symptômes allant de douleurs biliaires sévères à une pancréatite aiguë récurrente ou non.2
En tant que telles boues biliaires sont considérées comme des précurseurs des calculs biliaires; par conséquent, le traitement des boues biliaires est également similaire aux maladies des calculs biliaires. Si la boue biliaire est une découverte accidentelle d’une échographie effectuée pour d’autres raisons, le patient doit se voir proposer un traitement en attente avec des échographies de suivi. Les patients présentant des complications ou des symptômes graves doivent être traités en conséquence. La cholécystectomie est le traitement définitif et de référence des boues biliaires symptomatiques. Chez les patients atteints de pancréatite ou de cholangite qui ne se prêtent pas à une intervention chirurgicale, la sphinctérotomie est une alternative raisonnable à la cholécystectomie.3 Il est déjà démontré que la teneur en cholestérol et le schéma de distribution de la mucine et des différentes protéines sont similaires dans les sédiments des « boues » biliaires à ceux du cholestérol et des calculs biliaires mixtes. Cela suggère que la « boue » biliaire représente un stade précoce de la formation de calculs biliaires chez ce patient.5 Comme il est précurseur de calculs biliaires tôt ou tard, il peut entraîner des complications et justifie une cholécystectomie, un traitement est donc essentiel pour éviter l’opération. Le principal traitement médical non invasif et non chirurgical des calculs biliaires de cholestérol est toujours représenté par la litholyse orale avec des acides biliaires. La première dissolution réussie et documentée des calculs biliaires de cholestérol a été obtenue en 1972 par administration orale d’acide chénodésoxycholique (CDCA), un acide biliaire trihydrique primaire. L’utilisation de CDCA en raison d’une augmentation dose-dépendante des aminotransférases, d’une augmentation du cholestérol sérique des lipoprotéines de basse densité et du développement d’une diarrhée induite par le sel biliaire a soulevé des inquiétudes. Comme l’acide Ursodésoxycholique (UDCA), plus hydrophile, semblait aussi efficace dans la dissolution des calculs biliaires, mais pratiquement dépourvu d’effets secondaires, il a rapidement remplacé le CDCA et représente l’expérience la plus largement enregistrée dans la littérature.11 L’UDCA a également été envisagée pour traiter les patients atteints de boues biliaires. L’effet bénéfique de l’UDCA dans cette affection a été démontré dans une étude clinique dans laquelle une pancréatite aiguë idiopathique a été liée à des calculs biliaires microscopiques ou à des boues biliaires. Dans cette étude, l’administration d’UDCA dans les 3 à 6 mois a empêché la récurrence des calculs biliaires et plus d’épisodes de pancréatite sur un suivi de 44 mois.12
Les boues biliaires contenant un excès de cholestérol créent un environnement permissif dans la vésicule biliaire modifiant l’équilibre normal entre les acides biliaires hydrophobes et les mécanismes de protection de la vésicule biliaire. Les acides biliaires stimulent la formation d’espèces réactives de l’oxygène, capables d’initier des processus inflammatoires et une cholécystite. Ainsi, l’UDCA, en réduisant l’excès de cholestérol et en « neutralisant” les acides biliaires hydrophobes, rétablit l’équilibre entre les facteurs biliaires agressifs et les mécanismes de protection de la vésicule biliaire.13 Nous donnons UDCA 10-15mg / kg de poids corporel / jour en 2 doses divisées pour une période de 4 à 6 semaines.
Didenko et coll.14 le rôle établi de l’infection à salmonelle dans les boues biliaires par les méthodes de microscopie optique et les études de cytochimie immunitaire de l’interaction entre S. typhimurium et les composants biliaires corpusculaires a été étudié dans le modèle expérimental « bile-bacteria”.14 Il a été démontré que les résultats de cette interaction étaient la formation de boues bactériennes-biliaires. La matrice de muco-polysaccharides extracellulaires bactériens et les flagelles jouent un rôle crucial dans le mécanisme de formation des boues.14 Peu d’études échographiques ont également confirmé l’association positive entre les salmonelles et les formations de boues biliaires chez différents sous-groupes de patients.15,16 En tenant compte de ce fait, nous avions l’habitude de donner à nos patients de l’ampicilline orale à raison de 500 mg de trice par jour pendant au moins trois à quatre semaines, car l’ampicilline n’est pas seulement un médicament rentable, mais offre également de multiples avantages. Il influence directement de manière spectaculaire la composition des lipides biliaires. Il inhibe la sécrétion biliaire de phospholipides et de cholestérol, mais pas de sel biliaire, et réduit par conséquent le pourcentage molaire de cholestérol dans la bile. En outre, l’ampicilline est un puissant cholérétique, augmentant le volume de la bile de 100%. Comme la sécrétion totale de sel biliaire est restée constante pendant que le volume de la bile augmentait, la concentration de sel biliaire biliaire a chuté de 50% pendant l’administration d’ampicilline. L’inhibition de la sécrétion de lipides biliaires et les modifications du volume biliaire sont liées aux niveaux d’ampicilline biliaire et sont entièrement réversibles après l’arrêt de l’ampicilline. L’augmentation du volume biliaire observée lors d’une perfusion d’ampicilline est probablement le résultat d’une cholérèse osmotique.17
À l’ère des médecines traditionnelles en Inde, l’Ayurveda a un héritage très riche pour traiter différentes maladies dont la jaunisse depuis des milliers d’années. Les plantes médicinales avec le mode d’action hépatobiliaire restent des agents thérapeutiques essentiels pour le traitement de la cholestase. Ils sont désignés comme cholagogues (favorisant l’écoulement de la bile du foie et de la vésicule biliaire dans les intestins) et cholérétiques (augmentant la production de bile). L’un des cholagogues les mieux étudiés est la silymarine du chardon-marie Silybum marianum, qui est un mélange de quatre flavonolignanes isomères; silibinine (composant le plus actif), isosilibinine, silydianine et silychristine.18 La silymarine induit une production hépatique d’acides biliaires et une cholérèse dépendante des acides biliaires, mais n’affecte pas le flux biliaire indépendant des acides biliaires.19 Composés métaboliques secondaires des plantes avec le mode d’action cholagogue sont des agents thérapeutiques importants pour le traitement de la cholestase et des troubles hépatobiliaires. Les cholagogues à base de plantes ciblent différents composants du système complexe de production et de sécrétion de bile et exercent leur action par diverses voies, telles que la contraction de la vésicule biliaire dépendante de la cholécystokinine et indépendante, la régulation de la synthèse des acides biliaires, la stimulation de la pompe d’exportation de sel biliaire, le système de transport de protéines multirésistantes et le flux biliaire osmotique.20
Dans les classiques ayurvédiques, un bon nombre de médicaments et de leurs formulations ont été mentionnés pour le traitement de la jaunisse. La Phalatrikadi kvatha (décoction), l’une des formulations prestigieuses importantes, mentionnée dans divers classiques ayurvédiques, a été utilisée avec succès dès l’antiquité.21 Il contient huit ingrédients végétaux dans des proportions différentes.21 Srivastava et coll.4 a évalué la propriété antioxydante de phalatrikadi kvatha, dans laquelle des échantillons de bile ont été analysés à différents intervalles et les points d’étude indiquent que le médicament réduit considérablement le stress oxydatif dans la bile. Comme il est prouvé que les lésions radicalaires sont impliquées dans la formation de calculs biliaires, la réduction de la formation de radicaux libres (stress oxydatif) améliore la biochimie de la bile et empêche ainsi la formation de calculs.4 Nous fournissons soit une décoction fraîche à une dose de 20 ml deux fois par jour, soit sous forme condensée sous forme de comprimé à une dose de 500 mg trois fois par jour.
De manière concluante, les patients atteints de boues biliaires asymptomatiques et non compliquées doivent avoir une chance de se remettre de leur maladie en leur proposant un « régime de Srivastava pour boues biliaires” qui contient de l’ampicilline orale, de l’UDCA et du Phaltrikadi Kvatha (décoction) ou du Ghanbati (comprimé) pendant au moins 45 jours, une restriction de graisse alimentaire, une consommation abondante d’eau et en évitant tous les facteurs de confusion possibles des maladies biliaires. Chez la plupart des patients, les boues biliaires disparaissent et la vésicule biliaire apparaît complètement normale à l’échographie (Figure 1) (figure 2). La cholécystectomie laparoscopique reste un traitement de référence pour les boues biliaires compliquées. À notre avis, il faut essayer d’éviter la cholécystectomie dans les cas asymptomatiques et même symptomatiques légers, car la plupart des patients donnent une réponse acceptable à une prise en charge conservatrice. De cette manière, nous pouvons non seulement éviter une charge chirurgicale inutile et coûteuse pour le système de santé, mais aussi économiser le stress de nos patients et notamment une vésicule biliaire pauvre. Nous voulons également que les chercheurs réfléchissent à d’autres essais de recherche concluants qui nous permettent de mieux comprendre la pathogenèse des boues biliaires et d’élucider davantage le mécanisme d’action de ces préparations ayurvédiques au niveau moléculaire pour la base scientifique du traitement. Nous avons conçu notre régime sur la base des recherches scientifiques disponibles et de la littérature ayurvédique traditionnelle et avons constaté que l’approche intégrée de la médecine fonctionne à merveille et nécessite du temps.
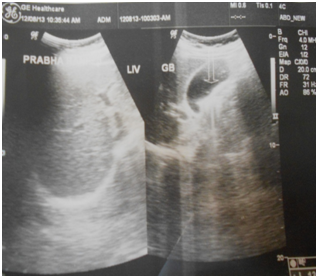
Figure 1 Pre-treatment ultrasonography scan showing biliary sludge.
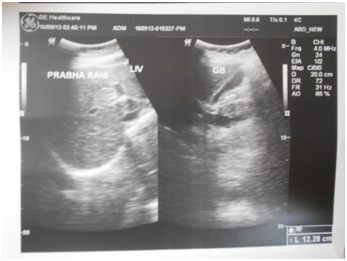
Figure 2 Post-treatment ultrasonography scan showing clear gallbladder lumen.
Leave a Reply