Pourquoi utiliser l’IMC?
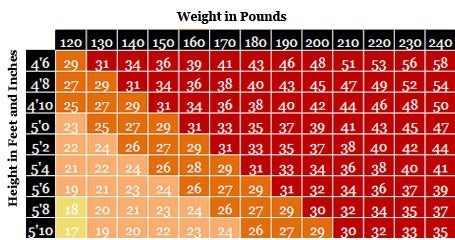
L’indice de masse corporelle Est un Bon indicateur de la graisse corporelle
La définition la plus fondamentale du surpoids et de l’obésité est d’avoir trop de graisse corporelle – à tel point qu’elle « présente un risque pour la santé. »(1) Un moyen fiable de déterminer si une personne a trop de graisse corporelle consiste à calculer le rapport entre son poids et sa taille au carré. Ce rapport, appelé indice de masse corporelle (IMC), explique le fait que les personnes plus grandes ont plus de tissus que les personnes plus petites, et qu’elles ont donc tendance à peser plus.
- Vous pouvez calculer l’IMC par vous-même, ou utiliser une calculatrice en ligne comme celle-ci, par le National Heart, Lung, and Blood Institute.
L’IMC n’est pas une mesure parfaite, car il n’évalue pas directement la graisse corporelle. Les muscles et les os sont plus denses que la graisse, de sorte qu’un athlète ou une personne musclée peut avoir un IMC élevé, mais ne pas avoir trop de graisse. Mais la plupart des gens ne sont pas des athlètes, et pour la plupart des gens, l’IMC est un très bon indicateur de leur niveau de graisse corporelle.
- La recherche a montré que l’IMC est fortement corrélé avec les méthodes de référence pour mesurer la graisse corporelle. (2) Et c’est un moyen facile pour les cliniciens de dépister ceux qui pourraient être plus à risque de problèmes de santé en raison de leur poids. (3,4)
IMC sain chez les adultes
L’Organisation mondiale de la santé (OMS) indique que pour les adultes, l’IMC en bonne santé se situe entre 18,5 et 24,9.
- Le surpoids est défini comme un indice de masse corporelle de 25 à 29.9, et l’obésité est définie comme un indice de masse corporelle de 30 ou plus. (1) Ces points de réduction de l’IMC chez les adultes sont les mêmes pour les hommes et les femmes, quel que soit leur âge.
- Dans le monde, on estime que 1,5 milliard d’adultes de plus de 20 ans, soit environ 34 % de la population adulte mondiale, sont en surpoids ou obèses. (5) D’ici 2030, ce chiffre devrait atteindre plus de 3 milliards de personnes. (6)
À des fins cliniques et de recherche, l’obésité est divisée en trois catégories: Classe I (30-34,9), Classe II (35-39,9) et Classe III (?40). (7) Avec la croissance de l’obésité extrême, les chercheurs et les cliniciens ont encore divisé la classe III en super-obésité (IMC 50-59) et super-super obésité (IMC?60).
Le risque de développer des problèmes de santé, y compris plusieurs maladies chroniques telles que les maladies cardiaques et le diabète, augmente progressivement pour les IMC supérieures à 21. (7) De même que le risque de mourir tôt. (8, 9) Il existe également des preuves qu’à un IMC donné, le risque de maladie est plus élevé dans certains groupes ethniques que dans d’autres.
Le gain de poids à l’âge adulte augmente le risque de maladie
Chez les adultes, le gain de poids signifie généralement ajouter plus de graisse corporelle, pas plus de muscle. La prise de poids à l’âge adulte augmente le risque de maladie même pour les personnes dont l’IMC reste dans la plage normale.
- Dans l’Étude sur la santé des infirmières et l’Étude de suivi des professionnels de la santé, par exemple, les femmes et les hommes d’âge moyen qui ont pris de 11 à 22 livres après l’âge de 20 ans étaient jusqu’à trois fois plus susceptibles de développer une maladie cardiaque, une hypertension artérielle, un diabète de type 2 et des calculs biliaires que ceux qui ont pris cinq livres ou moins.
- Ceux qui ont pris plus de 22 livres avaient un risque encore plus grand de développer ces maladies. (10-14)
- Une analyse plus récente des données de l’étude sur la santé des infirmières a révélé que la prise de poids chez l’adulte – même après la ménopause – peut augmenter le risque de cancer du sein ménopausique. (15)
IMC sain chez les enfants et les adolescents
Il est normal que les enfants aient des quantités différentes de graisse corporelle à différents âges et que les filles et les garçons aient des quantités différentes de graisse corporelle. (16) Ainsi, chez les enfants et les adolescents, la fourchette saine de l’IMC varie en fonction de l’âge et du sexe.
Aux États-Unis., les Centers for Disease Control and Prevention (CDC) ont développé des graphiques de croissance standard pour les garçons et les filles âgés de 2 à 20 ans qui montrent la distribution des valeurs de l’IMC à chaque âge. Selon la définition du CDC, un enfant dont l’IMC se situe entre le 85e et le 94e centile pour l’âge et le sexe est considéré comme en surpoids. Un enfant dont l’IMC est au 95e centile ou plus pour l’âge est considéré comme obèse.
En 2006, l’OMS a élaboré des normes internationales de croissance pour les enfants de la naissance à l’âge de 5 ans, en utilisant des nourrissons allaités sains comme norme; (17) en 2007, l’OMS a étendu ces normes à l’élaboration de graphiques de croissance pour les enfants âgés de 5 à 19 ans. (18) Les nourrissons allaités au sein ont tendance à prendre du poids plus lentement que les nourrissons nourris au lait maternisé après l’âge de 3 mois, de sorte que les normes de croissance de l’OMS ont des points de coupe inférieurs pour l’insuffisance pondérale et le surpoids pour refléter cette différence. Le CDC recommande maintenant d’utiliser des versions modifiées des normes de croissance de l’OMS pour tous les enfants de la naissance à l’âge de 2 ans. (19) Le Groupe de travail international sur l’obésité a également élaboré ses propres points de réduction pour le surpoids et l’obésité chez les enfants. (20) À différents âges, ces critères donnent des estimations quelque peu différentes de la prévalence du surpoids et de l’obésité. (En savoir plus sur les définitions en duel du surpoids et de l’obésité chez les enfants.)
IMC par rapport au Tour de taille: Quel Est le Meilleur Moyen de Prédire le Risque de maladie?
L’emplacement de la graisse corporelle est également important – et pourrait être un meilleur indicateur du risque de maladie que la quantité de graisse corporelle.
- La graisse qui s’accumule autour de la taille et de la poitrine (ce qu’on appelle l’adiposité abdominale) peut être plus dangereuse pour la santé à long terme que la graisse qui s’accumule autour des hanches et des cuisses. (21)
Certains chercheurs ont fait valoir que l’IMC devrait être abandonné au profit de mesures telles que le tour de taille. (22) Cependant, il est peu probable que cela se produise étant donné que l’IMC est plus facile à mesurer, a une longue histoire d’utilisation – et, surtout, fait un excellent travail de prédiction du risque de maladie.
Chez l’adulte, mesurer à la fois l’IMC et le tour de taille peut en fait être un meilleur moyen de prédire le risque lié au poids d’une personne. (23) Chez les enfants, cependant, nous n’avons pas encore de bonnes données de référence pour le tour de taille, donc l’IMC pour l’âge est probablement la meilleure mesure à utiliser.
- Alors que les taux d’obésité ont grimpé en flèche, la perception des gens de ce qui constitue un poids santé semble avoir changé: Une récente étude américaine comparant des enquêtes sur la perception du poids de la fin des années 1980 au début des années 2000 a révélé qu’au début des années 2000, les gens étaient plus susceptibles de considérer leur propre poids « à peu près juste” au lieu de « surpoids ». » (24) Certaines de ces personnes avaient vraiment un poids santé, mais beaucoup d’entre elles ne l’étaient pas.
- Mesurer l’IMC (et chez les enfants, le percentile de l’IMC pour l’âge) et le suivre au fil du temps offre un moyen simple et fiable pour les gens de savoir s’ils ont effectivement un poids santé.
1. Organisation mondiale de la Santé. Obésité et surpoids. Fiche d’information Numéro 311. Septembre 2006. Consulté le 25 janvier 2012.
2. Gallagher D, Visser M, Sepulveda D, Pierson RN, Harris T, Heymsfield SB. Quelle est l’utilité de l’indice de masse corporelle pour comparer la graisse corporelle selon l’âge, le sexe et les groupes ethniques? Am J Epidémiol. 1996; 143:228-39.
3. U.S. Preventive Services Task Force. Dépistage de l’obésité chez les adultes: recommandations et justification. Ann Stagiaire Med. 2003; 139:930-2.
4. Barton M. Dépistage de l’obésité chez les enfants et les adolescents: Déclaration de recommandation du Groupe de travail des Services de prévention des États-Unis. Pédiatrie. 2010; 125:361-7.
5. Finucane MM, Stevens GA, Cowan MJ, et coll. Tendances nationales, régionales et mondiales de l’indice de masse corporelle depuis 1980: analyse systématique des enquêtes sur les examens de santé et des études épidémiologiques avec 960 pays-années et 9 · 1 million de participants. Lancet. 2011; 377:557-67.
6. Kelly T, Yang W, Chen CS, Reynolds K, He J. Le fardeau mondial de l’obésité en 2005 et les projections à l’horizon 2030. Int.J.Obès. (Lond). 2008; 32:1431-7.
7. James WPT, Jackson-Lixiviation R, Ni Mhurchu C, et al. Chapitre 8: Surpoids et obésité (indice de masse corporelle élevé). Dans : Ezzati M, Lopez AD, Rodgers A, Murray CJL, éd. Quantification comparative des risques pour la santé : Charge de morbidité mondiale et régionale attribuable à certains facteurs de risque majeurs. Genève: Organisation mondiale de la Santé. 2004.
8. Il s’agit de l’un des principaux facteurs de risque de la maladie de Parkinson. Surpoids, obésité et mortalité dans une grande cohorte prospective de personnes âgées de 50 à 71 ans. En anglais J Med. 2006; 355:763-78.
9. Manson JE, Willett WC, Stampfer MJ, et coll. Poids corporel et mortalité chez les femmes. En anglais J Med. 1995; 333:677-85.
10. Rimm EB, Stampfer MJ, Giovannucci E, et al. La taille du corps et la distribution des graisses comme prédicteurs de la maladie coronarienne chez les hommes américains d’âge moyen et plus âgés. Am J Epidémiol. 1995; 141:1117-27.
11. Willett WC, Manson JE, Stampfer MJ, et coll. Poids, changement de poids et maladie coronarienne chez les femmes. Risque dans la fourchette de poids « normale ». JAMA. 1995; 273:461-5.
12. Colditz GA, Willett WC, Rotnitzky A, Manson JE. Le gain de poids en tant que facteur de risque de diabète sucré clinique chez les femmes. Ann Stagiaire Med. 1995; 122:481-6.
13. Maclure KM, Hayes KC, Colditz GA, Stampfer MJ, Speizer FE, Willett WC. Poids, alimentation et risque de calculs biliaires symptomatiques chez les femmes d’âge moyen. En anglais J Med. 1989; 321:563-9.
14. Huang Z, Willett WC, Manson JE, et coll. Poids corporel, changement de poids et risque d’hypertension chez les femmes. Ann Stagiaire Med. 1998; 128:81-8.
15. Eliassen AH, Colditz GA, Rosner B, Willett WC, Hankinson SE. Changement de poids chez l’adulte et risque de cancer du sein ménopausique. JAMA. 2006; 296:193-201.
16. Kuczmarski R, Ogden, CL, Guo, SS, et al. 2000 CDC growth charts for the United States: Methods and development. Centre National des Statistiques de la Santé. 2002. Consulté le 25 janvier 2012.
17. Organisation mondiale de la Santé. Les Normes de Croissance Des Enfants de L’OMS. Consulté le 25 janvier 2012.
18. de Onis M, Onyango AW, Borghi E, Siyam A, Nishida C, Siekmann J. Développement d’une référence de croissance de l’OMS pour les enfants et les adolescents d’âge scolaire. Bull Organe de Santé Mondiale. 2007; 85:660-7.
19. Grummer-Strawn LM, Reinold C, Krebs NF. Utilisation des graphiques de croissance de l’Organisation mondiale de la santé et des CDC pour les enfants âgés de 0 à 59 mois aux États-Unis. MMWR Recomm Rep. 2010; 59:1-15.
20. Monasta L, Lobstein T, Cole TJ, Vignerov J, Cattaneo A. Définition du surpoids et de l’obésité chez les enfants d’âge préscolaire: référence de l’IOTF ou norme de l’OMS? Obes Rév. 2011; 12:295-300.
21. Hu FB. Obésité et mortalité: surveillez votre taille, pas seulement votre poids. Arch Intern Med. 2007; 167:875-6.
22. Kragelund C, Omland T. Un adieu à l’indice de masse corporelle? Lancet. 2005; 366:1589-91.
23. Zhang C, Rexrode KM, van Dam RM, Li TY, Hu FB. Obésité abdominale et risque de mortalité toutes causes confondues, cardiovasculaire et cancéreuse: seize ans de suivi chez les femmes américaines. Circulation. 2008; 117:1658-67.
24. Burke MA, Heiland FW, Nadler CM. De « surpoids » à ”à peu près juste »: preuve d’un changement générationnel des normes de poids corporel. Obésité (Printemps argenté). 2010; 18:1226-34.
Leave a Reply