Curiethérapie à Haut débit de dose (HDR) pour le traitement du cancer de la prostate
Cette information vous aidera à vous préparer pour votre traitement de curiethérapie HDR (BRAY-kee-THAYR-uh-pee) à votre prostate au Memorial Sloan Kettering (MSK).
Lisez cette ressource au moins une fois avant votre procédure de curiethérapie et utilisez-la comme référence dans les jours précédant votre traitement.
À propos de votre prostate
Votre prostate est une glande de la taille d’une noix qui se trouve sous votre vessie, devant votre rectum. Il entoure votre urètre, qui est le tube qui draine l’urine de votre vessie (voir Figure 1). Votre prostate ajoute du liquide à votre sperme (liquide éjaculatoire).

À propos de la curiethérapie HDR
La curiethérapie est un type de radiothérapie. La radiothérapie tue les cellules cancéreuses en rendant leur multiplication difficile. En curiethérapie, une source de rayonnement est placée directement dans ou à côté d’une tumeur.
Avec la curiethérapie HDR, votre professionnel de la santé placera des aiguilles à l’intérieur de votre prostate. Ces aiguilles seront attachées à des tubes qui délivreront la source de rayonnement dans votre prostate. Après votre traitement, les tubes et les aiguilles seront retirés.
Il y a 2 étapes pour votre traitement HDR:
- Vous aurez une procédure pour placer les aiguilles dans votre prostate. Cela se fera sous anesthésie, vous dormirez donc.
- Ensuite, vous aurez vos traitements HDR, également appelés fractions.
- Vous pouvez avoir 1 ou 2 traitements. Votre radio-oncologue en discutera avec vous.
- Votre premier traitement sera effectué en salle d’opération, juste après la procédure de placement de l’aiguille. Si vous avez besoin d’un deuxième traitement, il sera effectué le même jour.
- Après le traitement, les aiguilles seront retirées.
- Vous rentrerez chez vous le jour même où vous aurez vos traitements.
Utilisez cet espace pour écrire le plan que votre radio-oncologue a fait pour vous:
Votre rôle au sein de votre équipe de radiothérapie
Vous aurez une équipe de fournisseurs de soins de santé qui travailleront ensemble pour vous fournir les bons soins. Vous faites partie de l’équipe et votre rôle comprend:
- Arriver à l’heure pour votre procédure.
- Poser des questions et parler de vos préoccupations.
- Dire à quelqu’un de votre équipe de radiothérapie quand vous avez des effets secondaires ou de la douleur.
- Prendre soin de soi à la maison.
- Cesser de fumer, si vous fumez. Si vous voulez cesser de fumer, appelez notre Programme de traitement du tabac au 212-610-0507.
- Boire des liquides comme indiqué.
- Manger les aliments suggérés par votre équipe de radiothérapie.
- Maintenir votre poids.
Se préparer pour votre intervention
Vous et votre équipe soignante travaillerez ensemble pour vous préparer pour votre intervention. Aidez-nous à vous protéger pendant votre procédure en nous indiquant si l’une des déclarations suivantes s’applique à vous, même si vous n’êtes pas sûr.
- Je prends un anticoagulant. Quelques exemples sont l’aspirine, l’héparine, la warfarine (Jantoven®, Coumadin®), le clopidogrel (Plavix®), l’énoxaparine (Lovenox®), le dabigatran (Pradaxa®), l’apixaban (Eliquis®) et le rivaroxaban (Xarelto®). Il y en a d’autres, alors assurez-vous que votre professionnel de la santé connaît tous les médicaments que vous prenez.
- Je prends des médicaments sur ordonnance (médicaments prescrits par un professionnel de la santé), y compris des patchs et des crèmes.
- Je prends des médicaments en vente libre (médicaments que j’achète sans ordonnance), y compris des patchs et des crèmes.
- Je prends des compléments alimentaires, tels que des herbes, des vitamines, des minéraux ou des remèdes naturels ou maison.
- J’ai un stimulateur cardiaque, un défibrillateur-cardioverter implantable automatique (AICD) ou un autre appareil cardiaque.
- J’ai de l’apnée du sommeil.
- J’ai eu un problème d’anesthésie (médicament pour vous faire dormir pendant la chirurgie) dans le passé.
- Je suis allergique à certains médicaments ou matériaux, y compris le latex.
- Je ne suis pas disposé à recevoir une transfusion sanguine.
- Je bois de l’alcool.
- Je fume.
- Je consomme des drogues récréatives.
Envisagez de mettre votre sperme en banque
Pour plus d’informations, lisez les ressources Banque de sperme et Bâtir votre famille Après un traitement contre le cancer: Informations pour les hommes.
Test préchirurgical (PST)
Avant votre intervention, vous aurez rendez-vous pour le test préchirurgical (PST). La date, l’heure et le lieu de votre rendez-vous PST seront imprimés sur le rappel de rendez-vous du bureau de votre fournisseur de soins de santé.
Vous pouvez manger et prendre vos médicaments habituels le jour de votre rendez-vous PST.
Lors de votre rendez-vous, vous rencontrerez une infirmière praticienne (IP) qui travaille en étroite collaboration avec le personnel en anesthésiologie (des fournisseurs de soins de santé spécialisés qui vous donneront une anesthésie pendant votre chirurgie). Votre NP examinera vos antécédents médicaux et chirurgicaux avec vous. Vous pouvez subir des tests, tels qu’un électrocardiogramme (ECG) pour vérifier votre rythme cardiaque, une radiographie pulmonaire, des analyses de sang et tout autre test nécessaire pour planifier vos soins. Votre IP peut également vous recommander de consulter d’autres fournisseurs de soins de santé.
Votre NP vous parlera des médicaments que vous devriez prendre le matin de votre chirurgie.
Il est très utile d’apporter les éléments suivants à votre rendez-vous PST:
- Une liste de tous les médicaments que vous prenez, y compris les médicaments sur ordonnance et en vente libre, les patchs et les crèmes.
- Résultats de tous les tests effectués en dehors du MSK, tels qu’un test d’effort cardiaque, un échocardiogramme ou une étude doppler carotidienne.
- Le(s)nom(s) et le(s)numéro(s) de téléphone de votre(vos) fournisseur(s) de soins de santé.
À propos de la consommation d’alcool
La quantité d’alcool que vous buvez peut vous affecter pendant et après votre intervention. Il est important de parler avec vos fournisseurs de soins de santé de la quantité d’alcool que vous buvez. Cela nous aidera à planifier vos soins.
- Si vous arrêtez soudainement de boire de l’alcool, cela peut provoquer des convulsions, un délire et la mort. Si nous savons que vous êtes à risque de ces complications, nous pouvons vous prescrire des médicaments pour les empêcher de se produire.
- Si vous buvez régulièrement de l’alcool, vous risquez peut-être d’autres complications pendant et après votre intervention. Ceux-ci incluent des saignements, des infections, des problèmes cardiaques et un séjour à l’hôpital plus long.
Voici ce que vous pouvez faire avant votre intervention pour éviter d’avoir des problèmes:
- Soyez honnête avec vos fournisseurs de soins de santé au sujet de la quantité d’alcool que vous buvez.
- Essayez d’arrêter de boire de l’alcool une fois votre procédure planifiée. Si vous avez des maux de tête, des nausées (vous avez l’impression de vomir), une anxiété accrue ou que vous ne pouvez pas dormir après avoir arrêté de boire, informez immédiatement votre fournisseur de soins de santé. Ce sont des signes précoces de sevrage alcoolique et peuvent être traités.
- Informez votre professionnel de la santé si vous ne pouvez pas arrêter de boire.
- Posez des questions à votre fournisseur de soins de santé sur la consommation d’alcool et votre procédure. Comme toujours, toutes vos informations médicales resteront confidentielles.
À propos du tabagisme
Si vous fumez, vous pouvez avoir des problèmes respiratoires lors d’une intervention. S’arrêter même quelques jours avant votre intervention peut vous aider. Si vous fumez, votre fournisseur de soins de santé vous orientera vers notre Programme de traitement du tabac. Vous pouvez également joindre le programme en appelant le 212-610-0507.
À propos de l’apnée du sommeil
L’apnée du sommeil est un trouble respiratoire courant qui vous oblige à arrêter de respirer pendant de courtes périodes pendant votre sommeil. Le type le plus courant est l’apnée obstructive du sommeil (SAOS). Avec l’AOS, vos voies respiratoires deviennent complètement bloquées pendant le sommeil. L’AOS peut causer de graves problèmes pendant et après votre intervention.
Veuillez nous dire si vous souffrez d’apnée du sommeil ou si vous pensez l’avoir. Si vous utilisez un appareil respiratoire (tel qu’un appareil CPAP) pour l’apnée du sommeil, apportez-le avec vous le jour de votre intervention.
Faites en sorte que quelqu’un vous ramène à la maison
Vous devez avoir un partenaire responsable qui vous ramène à la maison après votre intervention. Un partenaire responsable est quelqu’un qui peut vous aider à rentrer chez vous en toute sécurité et à signaler vos préoccupations à vos fournisseurs de soins de santé, au besoin. Assurez-vous de planifier cela avant le jour de votre intervention.
Si vous n’avez pas de partenaire responsable pour vous ramener à la maison, appelez l’une des agences ci-dessous. Ils enverront quelqu’un pour rentrer avec toi. Il y a généralement des frais pour ce service, et vous devrez fournir le transport. It’s okay to use a taxi or car service, but you must still have a responsible care partner with you.
| Agencies in New York | Agencies in New Jersey | ||||||||||||||||||
| Partners in Care: 888-735-8913 | Caring People: 877-227-4649 | ||||||||||||||||||
| Caring People: 877-227-4649 |
We recommend you have someone to help at home for the first 24 hours after your procedure.
Complete a Health Care Proxy form
If you haven’t already completed a Health Care Proxy form, we recommend you complete one now. Si vous en avez déjà rempli une ou si vous avez d’autres directives anticipées, apportez-les à votre prochain rendez-vous.
Une procuration de soins de santé est un document juridique qui identifie la personne qui parlera pour vous si vous ne pouvez pas communiquer pour vous-même. La personne que vous identifiez s’appelle votre agent de soins de santé.
Parlez avec votre fournisseur de soins de santé si vous souhaitez remplir un proxy de soins de santé. Vous pouvez également lire les ressources Planification préalable des soins et Comment être un agent de soins de santé pour obtenir des informations sur les procurations de soins de santé, d’autres directives anticipées et être un agent de soins de santé.
Exercice
Essayez de faire de l’exercice aérobie tous les jours. L’exercice aérobique est tout exercice qui fait battre votre cœur plus vite, comme la marche, la natation ou le vélo. S’il fait froid dehors, utilisez les escaliers de votre maison ou rendez-vous dans un centre commercial ou un centre commercial. L’exercice aidera votre corps à se mettre dans les meilleures conditions pour votre procédure et rendra votre récupération plus rapide et plus facile.
Suivez une alimentation saine
Suivez une alimentation saine et équilibrée avant votre intervention. Si vous avez besoin d’aide pour votre alimentation, discutez avec votre fournisseur de soins de santé de la possibilité de rencontrer un nutritionniste diététiste clinique.
Achetez vos fournitures
Achetez le kit de préparation de l’intestin que votre fournisseur de soins de santé vous a dit d’utiliser si vous ne l’avez pas déjà fait.
- Comprimés de Bisacodyl (Dulcolax®) 5 mg. Ceux-ci sont généralement vendus en boîte de 10 comprimés, mais vous n’aurez besoin que de prendre 1 comprimé.
- Solution et packs d’arômes NuLYTELY® (cerise, citron-lime, orange et ananas). Cela vient dans une bouteille de 1 gallon (128 onces), mais vous n’aurez besoin que de boire ½ gallon (64 onces). Votre fournisseur de soins de santé vous donnera une ordonnance pour cela.
C’est aussi le bon moment pour faire le plein de liquides clairs à boire la veille de votre intervention. Voir le tableau de la section « Suivre un régime liquide clair » pour des exemples de liquides à acheter.
7 jours avant votre intervention
Suivez les instructions de votre professionnel de la santé pour prendre de l’aspirine
Si vous prenez de l’aspirine ou un médicament contenant de l’aspirine, vous devrez peut-être modifier votre dose ou arrêter de la prendre 7 jours avant votre intervention. L’aspirine peut provoquer des saignements.
Suivez les instructions de votre fournisseur de soins de santé. N’arrêtez pas de prendre de l’aspirine à moins qu’ils ne vous le disent. Pour plus d’informations, lisez les médicaments courants Contenant de l’aspirine, d’autres Anti-inflammatoires Non stéroïdiens (AINS) ou de la vitamine E.
Arrêtez de prendre de la vitamine E, des multivitamines, des remèdes à base de plantes et d’autres compléments alimentaires
Arrêtez de prendre de la vitamine E, des multivitamines, des remèdes à base de plantes et d’autres compléments alimentaires 7 jours avant votre intervention. Ces choses peuvent provoquer des saignements. Pour plus d’informations, lisez Remèdes à base de plantes et Traitement du cancer.
2 jours Avant votre intervention
Arrêtez de prendre des anti-inflammatoires non stéroïdiens (AINS)
Arrêtez de prendre des AINS, tels que l’ibuprofène (Advil®, Motrin®) et le naproxène (Aleve®), 2 jours avant votre intervention. Ces médicaments peuvent provoquer des saignements. Pour plus d’informations, lisez Les Médicaments courants Contenant de l’Aspirine, d’Autres Anti-inflammatoires Non stéroïdiens (AINS) ou de la Vitamine E.
1 Jour Avant votre intervention
Notez l’heure de votre intervention
Un membre du personnel du Bureau d’admission vous appellera après 2 jours de traitement.:00 pm la veille de votre intervention. Si votre intervention est prévue pour un lundi, ils vous appelleront le vendredi précédent.
Le membre du personnel vous indiquera à quelle heure arriver à l’hôpital pour votre intervention. Ils vous rappelleront également où aller. Si vous ne recevez pas d’appel avant 19h00, composez le 212-639-5014.
Si vous avez des changements dans votre état de santé ou si vous devez annuler votre intervention pour une raison quelconque, appelez votre radio-oncologue.
Préparez votre solution de préparation intestinale NuLYTELY
Le matin de la veille de votre intervention, ajoutez de l’eau tiède au NuLYTELY, en le remplissant jusqu’en haut de la ligne sur la bouteille. Ajoutez un pack de saveurs, si vous le souhaitez. Utilisez uniquement un pack de saveurs fourni avec votre NuLYTELY.
Avec le bouchon, agiter le flacon NuLYTELY jusqu’à dissolution de la poudre. Le mélange sera clair, même si vous avez utilisé un pack de saveurs. Si vous préférez, vous pouvez placer la bouteille au réfrigérateur pour la refroidir. Beaucoup de gens nous ont dit que NuLYTELY a meilleur goût froid. Ne mélangez pas le NuLYTELY plus tôt que le matin précédant votre intervention.
Prenez un comprimé de bisacodyle
À 13h00 la veille de votre intervention, avalez 1 comprimé de bisacodyle avec un verre d’eau.
Suivez un régime liquide clair
- Vous pouvez avoir des aliments solides pour le petit déjeuner et le déjeuner. Visez à terminer votre déjeuner avant 14h00.
- Après le déjeuner, commencez le régime liquide clair.
- Un régime liquide clair ne comprend que des liquides que vous pouvez voir à travers. Des exemples sont répertoriés dans le tableau ”Régime liquide clair ».
- Essayez de boire au moins 1 verre (8 onces) de liquide clair toutes les heures pendant que vous êtes éveillé.
- Buvez différents types de liquides clairs. Ne buvez pas seulement de l’eau, du café et du thé.
- Ne buvez pas plus de 2 tasses (16 onces) de liquides contenant de la caféine.
- Ne buvez pas de liquides diététiques, même si vous souffrez de diabète. Si vous le faites, vous pourriez vous sentir faible ou étourdi.
| Régime liquide clair | ||
|---|---|---|
| Boire | Ne pas boire | |
| Soupes |
|
|
| Bonbons |
|
|
| Boissons |
|
|
Buvez la préparation de l’intestin NyLYTELY
À 15h00 le jour précédant votre intervention, commencez à boire le produit Complètement. Buvez 1 verre (8 onces) du mélange toutes les 15 minutes. Ne buvez que la moitié de la solution NuLYTELY (64 onces). Jetez l’autre moitié. Ensuite, continuez à boire des liquides clairs.
Le NuLYTELY provoquera des selles fréquentes, alors assurez-vous d’être près d’une salle de bain lorsque vous commencez à le boire. Pour prévenir les irritations, vous pouvez appliquer de la vaseline (Vaseline®) ou une pommade &D® sur la peau autour de l’anus après chaque selle.
La nuit précédant votre intervention
- Prenez les médicaments que votre professionnel de la santé vous a dit de prendre la nuit précédant votre intervention. Prenez-les avec une petite gorgée d’eau.
- Prenez une douche à l’eau et au savon la veille ou le matin de votre intervention.

- Ne mangez rien après minuit la nuit précédant votre intervention. Cela inclut les bonbons durs et la gomme.
- Entre minuit et jusqu’à 2 heures avant l’heure d’arrivée prévue, vous pouvez boire un total de 12 onces d’eau (voir figure).
- À partir de 2 heures avant l’heure d’arrivée prévue, ne mangez ni ne buvez rien. Cela inclut l’eau.
Le jour de votre intervention
Choses à retenir
- Prenez les médicaments que votre professionnel de la santé vous a dit de prendre le matin de votre intervention. Prenez-les avec une petite gorgée d’eau.
- Ne mettez pas de lotion, de crème, de déodorant, de poudre ou d’eau de cologne.
- Ne portez aucun objet métallique. Retirez tous les bijoux, y compris les piercings. L’équipement utilisé pendant votre intervention peut causer des brûlures s’il touche du métal.
- Laissez des objets de valeur (comme des cartes de crédit, des bijoux et votre chéquier) à la maison.
- Si vous portez des lentilles de contact, portez plutôt vos lunettes. Si vous n’avez pas de lunettes, apportez un étui pour vos contacts.
Quoi apporter
- Une paire de pantalons amples, tels que des pantalons de survêtement.
- Sous-vêtements de style bref de 1 à 2 tailles plus grandes que ce que vous portez normalement.
- Baskets à lacets. Vous pouvez avoir un gonflement des pieds et des baskets à lacets peuvent s’adapter à ce gonflement.
Où se garer
Le garage de stationnement de MSK est situé sur la 66e rue Est entre les avenues York et First. Si vous avez des questions sur les prix, appelez le 212-639-2338.
Pour rejoindre le garage, tournez sur la 66e rue Est depuis l’avenue York. Le garage est situé à environ un quart de pâté de maisons de l’avenue York, du côté droit (nord) de la rue. Il y a un tunnel que vous pouvez traverser qui relie le garage à l’hôpital.
Il y a aussi d’autres garages situés sur la 69e rue Est entre la Première et la Deuxième Avenue, la 67e rue Est entre les avenues York et First, et la 65e rue Est entre la Première et la Deuxième Avenue.
Où aller
Votre intervention aura lieu à l’hôpital Memorial au 1275, avenue York, entre les 67e et 68e rues Est. Prenez l’ascenseur B jusqu’au 6ème étage pour vous rendre au centre Presurgical.
À quoi s’attendre
On vous demandera de dire et d’épeler votre nom et votre date de naissance plusieurs fois. C’est pour votre sécurité. Les personnes portant le même nom ou un nom similaire peuvent subir une procédure le même jour.
Habillez-vous pour votre intervention
Quand il est temps de changer pour votre intervention, vous aurez une robe d’hôpital, une robe et des chaussettes antidérapantes à porter.
Rencontre avec une infirmière
Vous rencontrerez une infirmière avant votre intervention. Dites-leur la dose de tous les médicaments que vous avez pris après minuit (y compris les médicaments sur ordonnance et en vente libre, les patchs et les crèmes) et l’heure à laquelle vous les avez pris.
Votre infirmière peut placer une ligne intraveineuse (IV) dans l’une de vos veines, généralement dans votre bras ou votre main. Si votre infirmière ne place pas l’IV, votre anesthésiste le fera en salle d’opération.
Pendant votre procédure
Au moment de votre intervention, vous entrerez dans la salle d’opération ou serez transporté sur une civière. Un membre de l’équipe de la salle d’opération vous aidera sur le lit d’opération. Des bottes de compression seront placées sur le bas de vos jambes. Ceux-ci se gonflent et se dégonflent doucement pour aider la circulation sanguine dans vos jambes.
Une fois que vous êtes à l’aise, votre anesthésiste vous donnera une anesthésie par voie intraveineuse et vous vous endormirez. Vous aurez également des liquides à travers votre ligne intraveineuse pendant et après votre intervention.
Une fois que vous êtes complètement endormi, un tube respiratoire sera placé dans votre bouche et dans votre trachée pour vous aider à respirer. Un cathéter urinaire (Foley) sera également placé pour drainer l’urine de votre vessie.
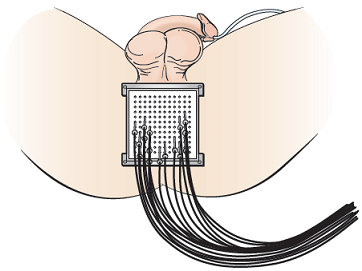
Une fois le cathéter Foley en place, votre professionnel de la santé utilisera une échographie rectale pour voir votre prostate. Ils vont mettre 12 à 22 petites aiguilles dans votre prostate à travers votre périnée (la zone de la peau entre votre scrotum et votre anus). Les aiguilles sont guidées aux emplacements exacts dans et autour de votre prostate grâce à un gabarit en plastique carré. Le gabarit sera positionné contre votre périnée (voir Figure 2).
Pendant votre traitement
Lorsque toutes les aiguilles sont insérées, vous aurez une tomodensitométrie (TDM) ou une imagerie par résonance magnétique (IRM) pour vous assurer que les aiguilles sont au bon endroit. Ces analyses aideront également votre fournisseur de soins de santé à terminer le processus de planification du traitement.
Une fois votre plan de traitement confirmé, vous aurez probablement votre premier traitement pendant que vous dormez encore dans la salle d’opération. Pour votre traitement, des tubes seront connectés aux aiguilles de votre prostate pour délivrer le rayonnement (voir la section « Obtenir votre deuxième traitement HDR”). Les tubes ressemblent à de longues pailles en plastique (voir Figure 2). Les câbles sont reliés à une machine qui stocke la source radioactive (Iridium-192).
Une fois que la bonne quantité de rayonnement est administrée à votre prostate, les tubes seront déconnectés et le traitement prendra fin. Si vous recevez un deuxième traitement, reportez-vous à la section « Obtenir votre deuxième traitement HDR.”
Les aiguilles seront retirées de votre prostate une fois le traitement terminé. Votre infirmière exercera une pression sur votre périnée pour aider à soulager tout saignement. Le cathéter Foley et le tube respiratoire seront retirés.
Après Votre Intervention
À l’hôpital
Vous vous réveillerez dans l’Unité de Soins Post-anesthésie (PACU). Une infirmière surveillera votre température corporelle, votre pouls, votre pression artérielle et vos niveaux d’oxygène.
Dans de rares cas, vous pouvez toujours avoir un cathéter Foley dans votre vessie pour garder une trace de la quantité d’urine que vous faites. Vous pouvez également avoir encore des bottes de compression sur le bas des jambes.
Vous pouvez avoir des douleurs après votre intervention. Vos fournisseurs de soins de santé vous interrogeront souvent sur votre douleur. Vous recevrez des médicaments pour traiter votre douleur au besoin. Si votre douleur n’est pas soulagée, veuillez en informer l’un de vos fournisseurs de soins de santé.
Si vous avez encore des aiguilles en place, vous devez rester au lit. Vous serez allongé sur le dos, les jambes droites ou sur une rampe. Vous ne pouvez pas bouger vos hanches ou vos jambes, mais vous pouvez remuer vos orteils. Vous pouvez bouger vos bras et le haut du corps. Une fois vos aiguilles retirées, vous serez autorisé à sortir de votre lit avec de l’aide.
Il n’y a rien de radioactif dans vos aiguilles entre vos traitements.
Obtenir votre deuxième traitement HDR
Si vous avez besoin de 2 traitements HDR, le deuxième traitement sera effectué environ 4 à 6 heures après votre premier traitement. Vous serez transféré de la PACU à la zone de traitement du département de radio-oncologie pour le traitement. Vous pourrez vous administrer des analgésiques en utilisant un appareil d’analgésie contrôlé par le patient (PCA).
Pour votre deuxième traitement, votre radiothérapeute attachera les aiguilles sortant de votre périnée à des tubes. Une fois que tout est réglé, votre radiothérapeute quittera la pièce pendant que vous recevrez le traitement HDR. La salle dispose d’une caméra vidéo et d’un interphone pour que vos radiothérapeutes puissent vous voir et vous entendre en tout temps. La source de rayonnement Iridium-192 se déplacera à travers les tubes dans vos aiguilles. Vous ne verrez ni ne sentirez le rayonnement pendant qu’il est dans votre prostate. Vous pouvez entendre un cliquetis de la machine HDR.
Votre traitement prendra environ 10 à 20 minutes.
Une fois votre traitement terminé, la source de rayonnement Iridium-192 est replacée dans la machine. Votre radiothérapeute reviendra et déconnectera les câbles.
Après votre dernier traitement, le gabarit, les aiguilles et le cathéter Foley seront retirés. Une fois votre cathéter retiré, vous devrez uriner par vous-même avant de pouvoir rentrer chez vous. La plupart des gens rentrent chez eux le jour même de leur intervention et de leur traitement.
Une fois votre traitement terminé, vous n’êtes pas radioactif et vous n’avez pas besoin de suivre de précautions contre les radiations.
À la maison
Les médicaments
- Les radiations de la prostate provoquent souvent une fréquence et une urgence urinaires (sensation d’avoir besoin d’uriner plus souvent ou très soudainement). Pour gérer ces effets secondaires, continuez à prendre tous les médicaments urinaires prescrits, tels que la tamsulosine (Flomax®), la silodosine (Rapaflo®) ou l’alfuzosine (Uroxatral®). Informez votre fournisseur de soins de santé si vous n’avez pas ces médicaments à la maison.
- Après votre intervention, vous pouvez ressentir une sensation de brûlure lorsque vous urinez. Ceci provient du cathéter Foley qui a été placé dans votre vessie. Vous recevrez une ordonnance de médicaments pour aider à la combustion appelée phénazopyridine (Pyridium®).
Autres instructions
- Rarement, vous pouvez avoir des saignements dans votre périnée où les aiguilles sont entrées. Si cela se produit, appliquez une pression constante avec un gant de toilette ou une gaze propre et sèche pendant 5 minutes. Si le saignement devient lourd ou ne s’arrête pas, appelez votre fournisseur de soins de santé.
- Vous pouvez reprendre votre alimentation régulière. Vous voudrez peut-être éviter les choses qui peuvent irriter votre vessie. Ceux-ci comprennent la caféine (comme le café et le thé), l’alcool, les jus d’agrumes et les aliments épicés.
- Vous pouvez prendre une douche après votre sortie de l’hôpital.
- Ne soulevez rien de plus de 20 livres (9,1 kilogrammes) pendant au moins 1 semaine après votre intervention.
- La plupart des gens peuvent retourner au travail 2 jours après leur intervention. Si votre travail nécessite des travaux lourds, demandez à votre fournisseur de soins de santé quand vous pourrez retourner au travail.
Effets secondaires
Symptômes urinaires
Les symptômes urinaires sont les effets secondaires les plus courants de la curiethérapie. Après votre intervention, vous pouvez présenter certains des symptômes suivants.
- Certaines personnes ne peuvent pas uriner après l’intervention ou ne peuvent uriner que quelques gouttes à la fois. C’est une urgence. Appelez immédiatement votre fournisseur de soins de santé si vous ne pouvez pas uriner.
- Vous devrez peut-être uriner plus souvent que d’habitude, jusqu’à 1 fois ou plus par heure. Cela commence généralement 2 à 4 semaines après votre intervention et peut durer plusieurs mois ou plus.
- Vous pouvez avoir des brûlures pendant la miction. Cela commence généralement 2 à 4 semaines après votre intervention et peut durer environ 4 à 12 mois.
- Vous remarquerez peut-être du sang dans votre urine, ce qui le rendra rose. Ceci est courant et disparaît généralement 3 à 7 jours après votre intervention. Appelez votre fournisseur de soins de santé si le saignement continue après 7 jours ou si vous transmettez des caillots sanguins dans vos urines.
- Vous pouvez avoir des ecchymoses et / ou un gonflement autour du scrotum, des testicules et du pénis. Cela devrait disparaître 1 à 2 semaines après votre intervention. Appelez votre fournisseur de soins de santé si vous avez toujours des ecchymoses après 2 semaines.
Parlez avec votre fournisseur de soins de santé si vous présentez l’un de ces symptômes. Si vous avez prévu une procédure pour examiner votre vessie (comme une cystoscopie), attendez de l’avoir jusqu’à ce que vous ayez parlé avec votre fournisseur de soins de santé.
Douleur
Vous pouvez avoir une douleur légère pendant 1 ou 2 jours après votre intervention. Vous pouvez prendre un analgésique en vente libre tel que l’acétaminophène (Tylenol®), l’ibuprofène (Advil®) ou le naproxène (Aleve®) pour soulager la douleur. Si cela n’aide pas votre douleur, appelez votre fournisseur de soins de santé.
Santé sexuelle
Vous pourriez avoir des inquiétudes quant aux effets du cancer et de votre traitement sur votre sexualité. Après votre traitement, vous n’êtes plus radioactif. Vous ne pouvez transmettre de radiations à personne d’autre, il est donc sûr d’être en contact étroit avec d’autres personnes.
Vous pouvez être sexuellement actif après votre traitement de curiethérapie HDR à moins que votre radio-oncologue ne vous donne d’autres instructions. Cependant, si vous êtes sexuellement actif avec une femme qui peut avoir des enfants, vous devez utiliser le contrôle des naissances (contraception) pour prévenir la grossesse pendant tout votre traitement contre le cancer de la prostate. Vous devez continuer à utiliser le contrôle des naissances pendant 1 an après la fin de votre traitement. C’est pour vous assurer que vous ne concevez pas avec des spermatozoïdes qui pourraient avoir été endommagés par l’exposition aux radiations, ce qui pourrait entraîner des malformations congénitales.
Vous pouvez avoir un engourdissement temporaire ou permanent dans la tête de votre pénis, bien que cela soit rare.
Vous pouvez également développer des changements sexuels après votre traitement. Vous pouvez avoir:
- Dysfonction érectile (difficulté ou incapacité à avoir ou à maintenir une érection).
- Un changement dans la sensation de l’orgasme.
- Un changement dans la quantité ou la consistance de votre éjaculation.
Ces changements sexuels peuvent survenir plusieurs mois, voire plusieurs années après le traitement.
Il existe des traitements pour la dysfonction érectile. MSK a un programme de médecine Sexuelle et reproductive masculine pour aider les gens à faire face à l’impact de leur maladie et de leur traitement sur leur santé sexuelle. Vous pouvez rencontrer un spécialiste avant, pendant ou après votre traitement. Votre fournisseur de soins de santé peut vous aiguiller, ou vous pouvez appeler le 646-888-6024 pour un rendez-vous.
Une excellente ressource qui traite des problèmes de santé sexuelle pendant le traitement est le livret Sex and the Man With Cancer. Vous pouvez obtenir un exemplaire de ce livret auprès de l’American Cancer Society en appelant le 800-227-2345 ou en le recherchant à l’adresse suivante : www.cancer.org .
Services de soutien
Services de soutien MSK
Services de soutien MSK
Bureau d’admission
212-639-7606
Appelez si vous avez des questions sur votre admission à l’hôpital, y compris en demandant une chambre privée.
Anesthésie
212-639-6840
Appelez si vous avez des questions sur l’anesthésie.
Salle des donneurs de sang
212-639-7643
Appelez pour plus d’informations si vous souhaitez donner du sang ou des plaquettes.
Centre international Bobst
888-675-7722
MSK accueille des patients du monde entier. Si vous êtes un patient international, appelez à l’aide pour organiser vos soins.
Service d’aumônerie
212-639-5982
Au MSK, nos aumôniers sont disponibles pour écouter, aider à soutenir les membres de la famille, prier, contacter le clergé communautaire ou les groupes confessionnels, ou simplement être un compagnon réconfortant et une présence spirituelle. N’importe qui peut demander un soutien spirituel, quelle que soit son appartenance religieuse formelle. La chapelle interreligieuse est située près du hall principal de l’Hôpital Memorial et est ouverte 24 heures sur 24. En cas d’urgence, veuillez appeler l’opérateur de l’hôpital et demander l’aumônier de garde.
Centre de conseil
646-888-0200
Beaucoup de gens trouvent que le conseil les aide. Nous fournissons des conseils aux individus, aux couples, aux familles et aux groupes, ainsi que des médicaments pour vous aider si vous vous sentez anxieux ou déprimé. Pour prendre rendez-vous, demandez une recommandation à votre fournisseur de soins de santé ou appelez le numéro ci-dessus.
Programme de garde-manger
646-888-8055
Le programme de garde-manger fournit de la nourriture aux personnes dans le besoin pendant leur traitement contre le cancer. Pour plus d’informations, parlez avec votre fournisseur de soins de santé ou appelez le numéro ci-dessus.
Service de médecine intégrative
646-888-0800
Le Service de médecine intégrative offre de nombreux services pour compléter (accompagner) les soins médicaux traditionnels, y compris la musicothérapie, les thérapies corporelles et mentales, la thérapie par la danse et le mouvement, le yoga et la thérapie tactile.
Bibliothèque MSK
library.mskcc.org
212-639-7439
Vous pouvez visiter notre site Web de la bibliothèque ou parler avec le personnel de référence de la bibliothèque pour obtenir plus d’informations sur votre type de cancer spécifique. Vous pouvez également visiter LibGuides sur le site Web de la bibliothèque de MSK à l’adresse suivante: libguides.mskcc.org .
Éducation des patients et des soignants
www.mskcc.org /pe
Visitez le site Web de l’Éducation des patients et des soignants pour rechercher dans notre bibliothèque virtuelle. Vous y trouverez des ressources éducatives écrites, des vidéos et des programmes en ligne.
Programme de soutien par les pairs aux patients et aux aidants naturels
212-639-5007
Vous trouverez peut-être réconfortant de parler à quelqu’un qui a subi un traitement similaire au vôtre. Vous pouvez parler avec un ancien patient ou soignant de MSK grâce à notre Programme de soutien par les pairs aux patients et soignants. Ces conversations sont confidentielles. Ils peuvent avoir lieu en personne ou par téléphone.
Facturation des patients
646-227-3378
Appelez si vous avez des questions sur la préautorisation auprès de votre compagnie d’assurance. C’est aussi ce qu’on appelle la préapprobation.
Bureau de représentation des patients
212-639-7202
Appelez si vous avez des questions au sujet du formulaire de procuration de soins de santé ou si vous avez des préoccupations au sujet de vos soins.
Liaison infirmière périopératoire
212-639-5935
Appelez si vous avez des questions sur la diffusion de toute information par MSK pendant que vous subissez une intervention chirurgicale.
Cabinet d’infirmières de service privé
212-639-6892
Vous pouvez demander des infirmières ou des accompagnateurs privés. Appelez pour plus d’informations.
Programme Ressources pour la vie après le cancer (RLAC)
646-888-8106
Au MSK, les soins ne se terminent pas après un traitement actif. Le programme RLAC s’adresse aux patients et à leurs familles qui ont terminé leur traitement. Ce programme offre de nombreux services, notamment des séminaires, des ateliers, des groupes de soutien, des conseils sur la vie après le traitement et de l’aide pour les questions d’assurance et d’emploi.
Programmes de santé sexuelle
Le cancer et les traitements contre le cancer peuvent avoir un impact sur votre santé sexuelle. Les programmes de santé sexuelle de MSK peuvent vous aider à prendre des mesures et à résoudre les problèmes de santé sexuelle avant, pendant ou après votre traitement.
- Notre Programme de médecine sexuelle féminine et de santé féminine aide les femmes aux prises avec des problèmes de santé sexuelle liés au cancer, y compris la ménopause prématurée et les problèmes de fertilité. Pour plus d’informations ou pour prendre rendez-vous, composez le 646-888-5076.
- Notre programme de médecine Sexuelle et reproductive masculine aide les hommes aux prises avec des problèmes de santé sexuelle liés au cancer, y compris la dysfonction érectile. Pour plus d’informations ou pour prendre rendez-vous, composez le 646-888-6024.
Travail social
212-639-7020
Les travailleurs sociaux aident les patients, la famille et les amis à faire face aux problèmes courants chez les patients atteints de cancer. Ils fournissent des conseils individuels et des groupes de soutien tout au long du traitement et peuvent vous aider à communiquer avec les enfants et les autres membres de la famille. Nos travailleurs sociaux peuvent également vous orienter vers des organismes et des programmes communautaires, ainsi que vers des ressources financières si vous êtes admissible.
Programme de traitement du tabac
212-610-0507
Si vous voulez arrêter de fumer, MSK a des spécialistes qui peuvent vous aider. Appelez pour plus d’informations.
Programmes virtuels
www.mskcc.org/vp Les programmes virtuels de MSK offrent une éducation et un soutien en ligne aux patients et aux soignants, même lorsque vous ne pouvez pas venir à MSK en personne. Grâce à des séances interactives en direct, vous pouvez en apprendre davantage sur votre diagnostic, à quoi vous attendre pendant le traitement et comment vous préparer aux différentes étapes de vos soins contre le cancer. Les séances sont confidentielles, gratuites et dirigées par un personnel clinique expert. Si vous souhaitez participer à un programme virtuel, visitez notre site Web à l’adresse suivante : www.mskcc.org/vp pour plus d’informations.
Pour plus d’informations en ligne, visitez la section Types de cancer de www.mskcc.org .
Services de soutien externe
Société américaine du cancer
www.cancer.org
800-227-2345
Fournit de l’information et du soutien aux personnes atteintes de cancer et à leurs aidants.
Société Américaine de Radiologie Thérapeutique et d’Oncologie
www.rtanswers.org
800-962-7876
Groupe de professionnels de la radio-oncologie spécialisés dans le traitement des personnes par radiothérapie. Fournit de l’information sur le traitement du cancer par rayonnement et les coordonnées du radio-oncologue de votre région.
Soins du cancer
www.cancercare.org
800-813- HOPE (800-813-4673)
Fournit des conseils, de l’éducation, de l’information, des références et une aide financière directe aux personnes atteintes de cancer et à leurs soignants.
Communauté de soutien au cancer
cancersupportcommunity.org
Fournit un soutien et une éducation aux personnes touchées par le cancer.
Institut national du cancer
www.cancer.gov
800-4-CANCER (800-422-6237)
Fournit de l’éducation et du soutien aux personnes atteintes de cancer et à leurs familles.
ZÉRO – La fin du cancer de la prostate
www.zerocancer.org
Fondation du cancer de la prostate
www.pcf.org
Réseau International d’Éducation et de soutien sur le Cancer de la Prostate aux États-Unis
www.ustoo.org
Quand appeler votre fournisseur de soins de santé
Appelez votre fournisseur de soins de santé si vous avez:
- Symptômes urinaires nouveaux ou qui s’aggravent
- Difficulté à uriner
- caillots sanguins dans vos urines
- Une fièvre de 100.4 ° F (38 ° C) ou plus
- Douleur qui ne s’améliore pas après la prise d’analgésiques
Si vous avez des questions ou des préoccupations, parlez-en à un membre de votre équipe de soins de santé. Vous pouvez les joindre du lundi au vendredi de 9h00 à 17h00 aux numéros indiqués ci-dessous.
Radio-oncologue: _____________________
Numéro de téléphone: _________________________
Infirmière en radiothérapie: ________________________
Numéro de téléphone: _________________________
Après 5:00 pm, pendant le week-end et les jours fériés, appelez le 212-639-2000 et demandez le radio-oncologue de garde.
Leave a Reply