Anatomie des paupières
Aller à
Nos yeux sont probablement les structures vitales les plus importantes que nous ayons dans notre corps. Ils ont découvert à la surface une fine couche de peau et de tissus mous appelés paupières. Les paupières servent à de multiples fins, notamment à protéger le globe oculaire des blessures, à contrôler la quantité de lumière qui pénètre dans l’œil et à lubrifier constamment le globe oculaire avec des larmes sécrétées par la glande lacrymale pendant le clignotement. Toutes ces fonctions ensemble aident à maintenir l’intégrité structurelle du globe oculaire et à les protéger des influences extérieures.
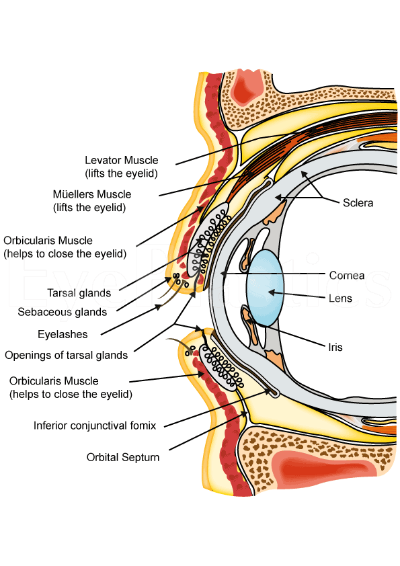
D’un point de vue anatomique, la paupière se compose principalement de peau, de tissu mou sous-jacent également appelé tissu sous-cutané et d’une fine couche de muscle appelée orbicularis oculi. Sous ce muscle se trouvent d’autres problèmes qui divisent la zone en différents plans. Ceux-ci sont appelés septum et comprennent le septum orbital fibreux et les tarses. En ajoute à cela, pour que les paupières s’ouvrent, il y a des rétracteurs de couvercle qui aident à clignoter. Enfin, il existe également une petite quantité de tissu adipeux. Le globe oculaire est recouvert d’une fine couche de tissu appelée conjonctive.
Anatomie de la paupière
La description ci-dessus n’offre qu’un aperçu superficiel de l’anatomie de la paupière. Si l’on devait regarder la paupière de manière plus détaillée, une section sagittale prise à travers la paupière offrira une vue claire des différentes structures qui la forment. Bien entendu, il faut garder à l’esprit que les structures visualisées dépendent du plan de prise des coupes.
Comme mentionné ci-dessus, les tissus peuvent être divisés en plans par des structures appelées septum. Le septum orbital différencie le tissu orbital du couvercle. Derrière le septum se trouvent un certain nombre d’autres structures différentes, dont la connaissance est essentielle pour effectuer une intervention chirurgicale. En particulier, il est essentiel d’identifier les lamelles antérieures et postérieures. En substance, la lamelle antérieure est constituée de la peau et du muscle orbiculaire, tandis que la lamelle postérieure est constituée de la conjonctive et du tarse.
Examinons un peu plus en détail les structures de la paupière.
Les paupières
La paupière supérieure commence à l’œil et s’étend jusqu’aux mots joints à la peau du front. Il se distingue de la peau du front par la présence de sourcils. De même, la paupière inférieure commence à l’œil et s’étend pour rejoindre la peau de la joue. En regardant de près, il est évident que la paupière Lord est beaucoup plus lâche que la paupière supérieure, en particulier parce que le tissu à l’intérieur de la joue qui se fond avec la paupière inférieure est beaucoup plus dense.
Au sommet de la paupière supérieure se trouve un pli dans la peau appelé pli cutané ou sillon palpébral supérieur. Il se situe autour de 8 à 11 mm au-dessus du bord de la paupière supérieure et est constitué de fibres de l’aponévrose du levant. De même, il existe également un autre pli cutané dans la paupière inférieure appelé sillon palpébral inférieur. Cependant, ce pli cutané est souvent plus important chez les enfants et peut devenir moins important à mesure que l’on vieillit. Anatomiquement, le pli de la peau inférieure est visible environ 3 à 5 mm sous l’aspect extérieur de la marge du couvercle.
L’aspect interne de la paupière est appelé la région canthale interne. Dans cette région court un pli de peau appelé pli nasojugal. D’un point de vue anatomique, ce pli se situe entre les orbiculaires oculi et le levator labii superioris. Pour le dire plus simplement, le pli nasojugal est la zone de l’aspect interne de l’œil où les larmes coulent et peuvent s’accumuler. On l’appelle aussi le creux de déchirure. Semblable au pli nasojugal est un autre pli de peau qui est évident dans l’aspect externe du globe oculaire. C’est ce qu’on appelle le pli malaire et s’étend de l’aspect extérieur vers le pli nasojugal.
Lorsque les yeux sont ouverts, l’espace entre les paupières supérieures et inférieures est généralement décrit comme « fusiforme ». Cet espace est également appelé fissure palpébrale. Typiquement, la fissure palpébrale mesure entre 28 et 30 mm de large et environ 9 à 10 mm de hauteur. Si l’on examinait un peu plus en détail la fissure palpébrale, il serait évident que le point le plus élevé de la fissure se situe à cet endroit de la paupière supérieure qui correspond à un point situé à l’intérieur de la pupille. Les individus plus jeunes ont la paupière supérieure légèrement plus haute que les individus plus âgés chez qui elle se trouve à environ 1,5 mm en dessous du bord du globe oculaire appelé limbe. De même, la paupière inférieure se trouve à la frontière du limbe inférieur.
Il y a deux points où les paupières supérieures et inférieures se rencontrent. Celui de l’aspect interne est appelé le canthus médial tandis que celui de l’aspect externe est appelé le canthus latéral. Les deux ont un angle unique sous lequel les paupières supérieures et inférieures se rencontrent. Lorsqu’il est examiné le long d’un plan horizontal, l’angle canthal médial est situé environ 2 mm plus bas que l’angle canthal latéral chez les Caucasiens; il est 3 mm plus bas chez les Asiatiques. Le nez se situe autour de 15 mm à l’intérieur du canthus médial.
En un mot, la fissure palpébrale est constituée du canthus médial et latéral, des papilles lacrymales (une partie des glandes lacrymales, également appelées glandes lacrymales) et d’une petite ouverture des glandes lacrymales à travers la paupière inférieure au canthus médial appelée punctum lacrymale.
Peau et tissu sous-cutané
La paupière est principalement constituée de peau. C’est la peau la plus fine du corps et a moins de 1 mm d’épaisseur. Dans la peau se trouvent un certain nombre de glandes appelées glandes sébacées qui sécrètent une substance huileuse appelée sébum. Ces glandes sont en plus grand nombre à l’aspect nasal de la paupière. Si l’on devait remonter la peau de la paupière supérieure et inférieure, il serait clairement évident qu’une fois qu’elle rejoint le front ou la joue, la texture de la peau change et devient beaucoup plus épaisse. Par ailleurs, la texture de la peau est également différente au niveau des différents plis décrits ci-dessus. Sous la peau se trouve une couche de tissu conjonctif mince appelée tissu sous-cutané (sous = sous, cutané = peau).
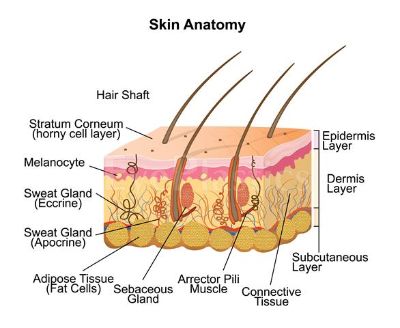
Sous la peau, avec le tissu sous-cutané se trouve une fine couche de graisse. Cependant, la quantité de graisse est négligeable par rapport à d’autres parties du corps. Typiquement, le tissu sous-cutané est absent aux points où la peau est attachée directement aux ligaments sous-jacents tels que les ligaments palpables médiaux et latéraux. La peau et le tissu sous-cutané peuvent être soumis à certaines conditions cliniques telles que la dermatochalase et la blépharochalase.
Muscle orbiculaire
Le muscle orbiculaire joue un rôle important dans la fonction des paupières et également dans les expressions faciales. Quand il se contracte et se détend, la peau sur le muscle a également tendance à bouger. Le muscle orbiculaire oculi est attaché à la peau par des tissus fibreux qui forment ce qu’on appelle le système musculo-aponévrotique superficiel.
Largement divisé, le muscle orbiculaire se compose de deux parties principales. La partie orbitale joue un rôle lorsque les paupières doivent être bien fermées. Il est en outre divisé en segments pré-tarsiens et préseptaux. L’autre partie s’appelle la partie palpébrale qui joue un rôle dans les clins d’œil et les clignotements. Le muscle est alimenté par le nerf facial puis se divise en différentes branches pour alimenter ces différents muscles. Anatomiquement, le nerf facial se déplace sous les groupes musculaires et l’alimente par sa surface.
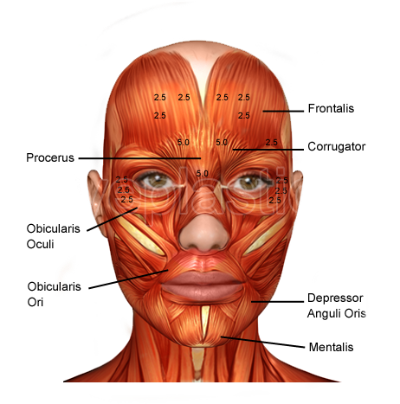
La partie orbitale du muscle orbiculaire oculi a une relation étroite avec d’autres muscles responsables de l’expression faciale. Il provient de la marge interne de l’orbite, s’attachant en outre à l’aspect supérieur et interne de l’os orbital, au processus maxillaire issu de l’os frontal, à l’aspect inférieur et interne de l’os orbital et à l’aspect frontal de l’os maxillaire. Le chemin emprunté par le muscle est généralement décrit comme « en forme de fer à cheval ». Les fibres musculaires se mêlent aux muscles faciaux environnants tels que le muscle ondulateur supercilii et le muscle frontalis. En voyageant, ils s’interdigitent également avec le fascia temporal antérieur.
La partie préseptale du muscle orbiculaire est constituée d’une tête musculaire superficielle et profonde. Les fibres de cette partie qui se trouvent dans la paupière supérieure et inférieure se rejoignent et l’aspect externe pour former une structure appelée raphé palpébral latéral. La partie pré-dorsale a également des origines similaires et ses fibres passent sous le raphé palpébral latéral, s’insérant dans une structure osseuse à l’aspect externe de l’os orbital appelée tubercule orbital latéral à travers le tendon canthal latéral.
Tissu aréolaire sous-musculaire
Il s’agit d’un tissu conjonctif lâche qui se trouve sous le muscle orbiculaire oculi. Il peut former un plan anatomique qui divise la paupière en une partie avant (antérieure) et arrière (postérieure). Les fibres de l’aponévrose du levant ont ensuite traversé ce plan dans la paupière supérieure. Une petite partie de ces fibres contribue au développement du pli de la paupière supérieure. De même, dans la paupière inférieure, les fibres du ligament orbitomalaire ont traversé ce plan.
Si ce plan anatomique devait être suivi vers la zone des sourcils, la graisse retro-orbiculaire oculi sera traversée. Si l’avion devait être suivi vers la joue, la graisse sub-orbiculaire oculi serait traversée.
Tarses et septum orbital
Plaques tarsiennes
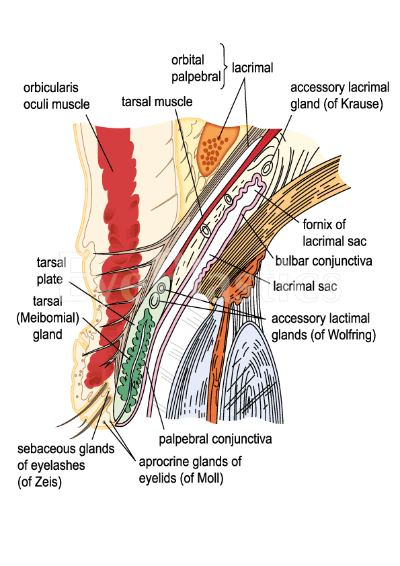
Afin que les paupières conservent leur forme et leur intégrité, il y a en leur sein un tissu fibreux dense appelé plaques tarsiennes. Chacun de ces tarses mesure environ 1 mm d’épaisseur et 29 mm de longueur. Il existe 2 principaux types de tarses – le tarse supérieur et le tarse inférieur. Le tarse supérieur est en forme de croissant et mesure environ 10 mm verticalement dans son aspect central. Il se rétrécit en se dirigeant vers le nez et l’aspect externe de la paupière. Sa zone inférieure est ce qui forme l’arrière de la paupière qui se trouve à côté de la conjonctive du globe oculaire. De même, le tarse inférieur se trouve dans la paupière inférieure, mesure 3,5 à 5 mm de hauteur en son centre et est également en contact avec la conjonctive. Chacun des tarses est attaché à la marge des orbites à travers le ligament palpébral médial et latéral.
Dans les plaques tarsiennes se trouvent 25 glandes minuscules appelées glandes mébomiennes. Ces glandes sont aussi hautes que le tarse, et elles s’ouvrent en un point juste devant la marge du couvercle où la conjonctive rencontre la peau (jonction mucocutanée). Si l’on regarde de près, ils se trouvent derrière une ligne grise sur le bord de la paupière.
Ligament palpébral médial
Également appelé tendon canthal médial (TCM), le ligament palpébral médial est une bande de tissu fibreux qui maintient l’aspect interne des plaques tarsiennes en place. Il est étroitement lié au muscle orbiculaire et aux canaux lacrymaux. Le MCT est composé d’un membre antérieur qui est formé par une petite partie de l’aspect superficiel du muscle orbiculaire qui se trouve derrière le tarse. Il traverse le long d’un plan horizontal mais est également attaché à l’os frontal par une extension supérieure. La partie la plus profonde du muscle orbiculaire s’insère dans l’aspect arrière de la crête lacrymale et du fascia du sac lacrymal. Le fascia du sac lacrymal est donc étroitement lié aux différents aspects du MCT.
Ligament palpébral latéral
Également appelé tendon canthal latéral (LCT), le ligament palpébral latéral est également une bande de tissu fibreux qui provient du tarse, traverse vers l’extérieur sous le septum orbital et finit par s’insérer dans le tubercule orbital latéral (celui-ci se situe à environ 1,5 mm derrière le bord orbital latéral). Le LCT mesure environ 10,5 mm de long et 6,5 mm de large et, à son point médian, se fixe à environ 10 mm sous la suture frontozygomatique. Le septum orbital et le LCT sont séparés par une poche de graisse appelée poche d’Eisler. Dans ajoute à, le LCT est attaché à la partie externe du bord orbital à travers un plan superficiel de fascia. Cela a également été appelé le tendon canthal latéral superficiel et aide à maintenir le canthus latéral stable.
Lorsqu’il est tracé au-dessus et au-dessous, le LCT se fixe à la corne latérale de l’aponévrose du levant au-dessus tandis que l’aspect inférieur forme un arc où il se fixe. Lors du mouvement externe de l’œil (abduction), l’angle canthal latéral se déplace également d’environ 2 mm, et cela est dû aux fibres qui se fixent à l’arrière du ligament de contrôle latéral du muscle droit latéral.
Une structure appelée sangle tarsienne latérale a été décrite par les fleurs. On pense que cela est différent du LCT et relie la plaque tarsienne du couvercle inférieur à l’aspect inférieur et externe du bord orbital. Anatomiquement, c’est une structure large et plutôt robuste. Il se trouve à seulement 3 mm en dessous et 1 mm derrière le LCT, et à 4-5 mm derrière le bord orbital antérieur. S’il est excisé, il permet une élévation du canthus latéral.
Septum orbital
Un septum fait souvent référence à une bande de tissu qui sépare une structure. Le septum orbital est une bande de tissu conjonctif qui se fixe à la bordure de l’os orbital au périoste (aspect externe d’un os). Dans sa structure centrale, le septum rejoint les rétracteurs du couvercle au niveau des marges du couvercle. Si l’on devait regarder le septum de plus près, il contient un certain nombre de couches (lamines) qui sont en relation étroite avec le cadre du tissu conjonctif antérieur. D’un point de vue fonctionnel, le septum a une mobilité similaire aux paupières.
Nous avons déjà discuté de la façon dont le septum se fixe à la marge du couvercle. Si l’on devait tracer le septum vers l’extérieur (latéralement), il est évident qu’il est attaché à la marge de l’orbite, environ 1,5 mm devant la fixation du LCT. Le septum orbital est séparé du LCT par la poche de graisse d’Eisler précédemment discutée. En traversant latéralement, le septum longe le bord de l’orbite au niveau de l’arcus marginalis. En traversant au-dessus et vers le nez, le septum traverse le sillon supraorbital, devant la trochlée et le long de la face postérieure de la crête lacrymale. D’un point de vue anatomique, cette position se traduit par le septum situé devant le ligament de contrôle médial et derrière le sac lacrymal et le muscle Horner.
Lors du traçage de la fixation du septum, il passe le fascia du sac lacrymal, atteignant finalement la crête lacrymale antérieure en un point correspondant au tubercule lacrymal. Il passe ensuite sous cette crête et le long du rebord inférieur de l’orbite, laissant finalement le rebord en un point au-delà de la suture zygomaticomaxillaire. Il en résulte la création d’un petit espace (évidement) en raison de sa séparation de l’os zygomatique – c’est ce qu’on appelle l’évidement prémarginal d’Eisler et est rempli de graisse. Finalement, le septum atteint la marge orbitale latérale en un point situé juste en dessous du ligament de Whitnall.
Une autre extension du septum existe à partir du point où le septum orbital rejoint l’aponévrose du levant. Décrite par Reid et al, cette extension se déplace sur la plaque tarsienne et atteint finalement la marge ciliaire. La fonction de ce septum est d’aider l’aponévrose du lève-personne et doit être prise en compte lors de l’opération sur l’œil.
Ligament de retenue orbiculaire
Également appelé septum de retenue orbitaire ou ligament orbitomalaire, ce ligament attache le muscle orbiculaire oculi au bord inférieur de l’orbite. Il est faible dans son aspect central, et beaucoup plus fort dans l’aspect inférieur-externe. Lorsqu’il est tracé latéralement, il est contigu à un tissu formé par fusion de la partie externe de l’orbiculaire oculi et du fascia périoste et temporal plus profond. Cette fusion s’appelle l’épaississement orbital. Cet épaississement orbital couvre le processus frontal de l’os zygomatique.
En vieillissant, le ligament de retenue orbiculaire a tendance à s’amincir et à s’étirer, avec ces changements plus importants dans l’aspect central. Lorsqu’il est excisé avec l’épaississement orbital, il en résulte une libération complète du fascia superficiel qui tapisse le bord orbital.
Rétracteurs du couvercle supérieur
Les rétracteurs du couvercle supérieur sont un groupe de muscles dont la fonction principale est de maintenir la paupière supérieure surélevée. Le muscle qui en fait partie s’appelle le levator palpebrae superioris (LPS). Ce muscle provient de l’aspect inférieur de l’aile inférieure de l’os sphénoïde situé dans le crâne. Il se compose de 2 têtes – le muscle levant et le muscle droit supérieur. Ils sont reliés entre eux par du tissu fibreux. Depuis son origine, le LPS traverse horizontalement vers l’avant sur environ 40 mm, se terminant par une aponévrose d’environ 10 mm postérieure au septum orbital. Il prend ensuite un cours plus vertical vers le ligament de Whitnall (ligament transverse supérieur).
Le ligament de Whitnall est similaire au fascia orbital décrit précédemment et se trouve à proximité de la jonction aponévrotique et musculaire du LPS. Il s’étend autour de la marge supérieure de l’orbite dans un plan situé entre le fascia de la glande lacrymale et la trochlée. Le LPS varie en épaisseur et est relativement mince dans les zones situées entre le bord orbital supérieur et le ligament de Whitnall.
Lorsqu’elle est tracée vers l’intérieur et vers l’extérieur, l’aponévrose du LPS forme des « cornes » appelées cornes médiales et latérales. La corne latérale traverse la glande lacrymale, la divisant en 2 lobes – le lobe palpébral et le lobe orbital. Après cela, il se fixe ensuite au rétinaculum latéral situé au niveau du tubercule orbital latéral. D’autre part, la corne médiale a une course plus directe et est fixée à la crête lacrymale postérieure.
L’aponévrose atteint finalement la bordure de la plaque tarsienne supérieure après avoir fusionné initialement avec le septum orbital. À l’extrémité inférieure de cette fusion, une petite partie de l’aponévrose se fixe à l’aspect inférieur de la partie antérieure de la plaque tarsienne. Une partie de cette fusion s’étend vers l’avant pour s’insérer dans le muscle orbicularis oculi pré-tarsien et la peau, entraînant la formation du pli cutané dans la paupière supérieure.
Coussinets adipeux
Il existe un certain nombre de coussinets adipeux différents présents à l’intérieur et autour de la paupière. Une couche de graisse appelée graisse pré-aponévrotique se trouve juste derrière le septum orbital et devant l’aponévrose du levant. Dans la paupière supérieure se trouvent également deux autres zones contenant des coussinets graisseux situés au centre et au milieu (vers le nez). Le coussinet adipeux médial est de couleur jaune pâle et se trouve devant l’aponévrose du levant.
D’autre part, le coussinet central de graisse est plus large et de couleur jaune. En se déplaçant vers l’extérieur, il s’enroule autour de l’aspect interne de la glande lacrymale. La glande lacrymale est clairement visible et différenciée de cette graisse par sa couleur rose et sa structure lobulée. La glande lacrymale est positionnée juste en arrière de la marge orbitale, mais elle peut légèrement se prolapsuler, ce qui la rend plus proéminente lors de l’examen de l’œil.
Alors que ce qui précède décrit les coussinets adipeux dans la paupière supérieure, les coussinets adipeux de la paupière inférieure ont une structure légèrement différente. Le muscle oblique inférieur sépare le coussinet adipeux central du coussinet adipeux médial du dîner. Il y a une petite quantité de graisse qui se trouve également devant le muscle oblique inférieur. Le muscle oblique inférieur provient d’une petite indentation dans la bordure inférieure du plancher orbital, se déplaçant derrière la marge orbitale et à l’aspect supérieur du canal lacrymal nasal. Il passe sous le muscle droit inférieur et à travers la capsule de Tenon, s’insérant finalement au point proche de la macula de l’œil. Ce cours plutôt sinueux du muscle oblique inférieur le rend vulnérable aux blessures lors de cette section des coussinets graisseux autour de la paupière et de l’œil.
Approvisionnement en sang
Les paupières sont alimentées par des branches des artères carotides internes et externes. L’artère ophtalmique se branche sur l’artère carotide interne et alimente différentes parties de la paupière. Au niveau de la partie interne de la paupière supérieure, l’artère ophtalmique se divise en deux et traverse vers l’extérieur l’alimentation à la fois de la paupière supérieure et de la paupière inférieure. La branche qui alimente la paupière inférieure est en fait une branche issue du vaisseau marginal supérieur (qui alimente la paupière supérieure). Les vaisseaux marginaux supérieurs et inférieurs qui proviennent de l’artère ophtalmique forment ensemble l’arcade marginale.
Les artères arcade marginales sont situées à l’avant du tarse, à 4 mm de la paupière supérieure et à 2 mm de la marge de la paupière inférieure chacune. L’arcade marginale supérieure donne naissance à une arcade périphérique qui passe devant le muscle de Muller, lui donnant un plan superficiel et le rendant sujet aux blessures lors de la chirurgie des paupières. L’arcade périphérique de la paupière inférieure est souvent rudimentaire.
Une autre branche de l’artère carotide interne est l’artère lacrymale qui traverse le septum orbital le long de chaque paupière et rejoint finalement l’arcade marginale.
Alors que ce qui précède décrit les branches de l’artère carotide interne, l’artère carotide externe alimente les paupières en tant que branches de l’artère faciale, de l’artère infra-orbitale et de l’artère temporale superficielle. Chacune de ces branches de fierté qui s’anastomose avec d’autres artères du visage. Par exemple, la branche de l’artère temporale superficielle qui alimente les paupières se joint à la branche zygomatique et à la branche faciale transversale.
Drainage lymphatique
Le drainage lymphatique de la paupière est assez étendu. La majorité de la paupière supérieure et la moitié externe de la paupière inférieure s’écoulent dans les ganglions lymphatiques pré-auriculaires, tandis qu’une petite partie du milieu de la paupière supérieure et la moitié interne de la paupière inférieure se drainent dans les ganglions lymphatiques sous-maxillaires.
Muscles
Il existe de nombreux muscles autour du globe oculaire qui contrôlent différents mouvements. Ces muscles sont appelés muscles extraoculaires. Ils comprennent le droit médial, le droit latéral, les muscles obliques inférieurs et supérieurs et les muscles droits inférieurs et supérieurs. Ceux-ci sont responsables des différentes directions de mouvement du globe oculaire, y compris la rotation du globe oculaire. Dans la paupière, le levator palpebrae superioris est responsable de l’élévation de la paupière supérieure.
Les muscles extraoculaires sont alimentés par une variété de nerfs crâniens différents. Ceux-ci comprennent le nerf oculomoteur, le nerf trochléaire et le nerf abducens.
Os
L’orbite dans laquelle se trouve le globe oculaire s’appelle l’orbite. C’est une fosse de forme pyramidale créée par la fusion de différents os orbitaux. Ces os proviennent des différents aspects du crâne tels que l’os frontal, l’os sphénoïde, l’os zygomatique et les os palatins. En ajoute à, l’os maxillaire et l’os lacrymal en font également partie. La disposition de ces os est telle que les parois sont parallèles les unes aux autres. L’orbite mesure 4 cm de hauteur, 3,5 cm de largeur et environ 5 cm de profondeur.
Dans l’orbite se trouvent un certain nombre de vaisseaux sanguins et de nerfs. Ceux-ci ont traversé l’os à travers diverses ouvertures appelées fissures. Il y a trois ouvertures principales: la fissure orbitale supérieure, la fissure orbitale inférieure et le canal optique. À travers ces ouvertures, divers nerfs crâniens traversaient et alimentaient les muscles et les vaisseaux sanguins de l’orbite. La fissure orbitale supérieure permet le passage du nerf frontal, du nerf lacrymal, du nerf nasociliaire et de la branche récurrente de l’artère lacrymale ainsi que des veines orbitales et ophtalmiques supérieures. La fissure orbitale inférieure permet le passage du nerf infra-orbital, du nerf zygomatique, de l’artère et de la veine infra-orbitale et du nerf parasympathique alimentant la glande lacrymale. À travers le canal optique passe le nerf optique, la veine rétinienne centrale et l’artère ophtalmique.
Glande lacrymale
La glande lacrymale est responsable de la production de larmes. Il est divisé par l’aponévrose du levant en un lobe orbital et un lobe palpébral. Il présente un aspect caractéristique tel qu’il a été décrit précédemment. Il est alimenté par le nerf lacrymal qui est une branche de la division ophtalmique du nerf trijumeau.
La glande lacrymale sécrète des larmes qui sont drainées par une série de canaux. Le système lacrymal se compose de papilles lacrymales, de canalicules, de sac lacrymal et de canal naso-lacrymal. Le canalicule rejoint le sac lacrymal selon un angle protégé par la valve de Rosenmuller.
Tissu conjonctif
Nous avons déjà examiné brièvement les différents types de tissu conjonctif visibles dans la paupière et les structures qui l’entourent. Le fascia présent autour du globe oculaire divise l’orbite en un certain nombre de plans de tissu conjonctif différents. Dans chacun de ces plans se trouvent des structures différentes. Avoir une connaissance des structures aide le chirurgien à les localiser.

Visitez notre site Web
AVANT &APRÈS
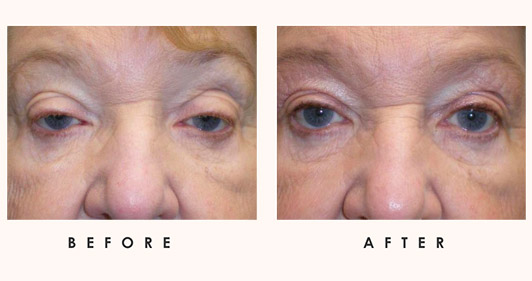 Voir la Galerie de photos
Voir la Galerie de photos
Leave a Reply