Fracturas por estrés en piernas y Pies
Editores originales
Principales contribuyentes: Melissa Osti, Brittany Buenteo, Holly Pulket, Brenda Walk y Kim Jackson-Holly Pulket, Corin Arundale, Brenda Walk, Brittany Buenteo, Melissa Osti
Definición / Descripción
Las fracturas por estrés se producen en huesos que sufren fatiga mecánica. Son consecuencia del exceso de cargas submáximas repetitivas, lo que crea un desequilibrio entre la reabsorción ósea y la formación ósea. Las fracturas generalmente comienzan en lugares de gran estrés; esto se llama «iniciación de grietas». Si esta grieta microscópica no es capaz de sanar y se somete a una carga adicional, el microdaño aumentará y la grieta se agrandará. Este aumento en el daño puede hacer que el hueso se rompa a nivel macroscópico.
Epidemiología/Etiología
Se estima que el 15-20% de las lesiones por sobrecarga son fracturas por estrés. Las actividades de impacto con carga repetitiva, como marchar y correr, están asociadas con este tipo de fracturas. Aproximadamente el 50% de las fracturas por estrés tienen lugar en la tibia; sin embargo, una fractura por estrés puede ocurrir en cualquier hueso. El pie, especialmente el segundo metatarsiano, es otro lugar común para las fracturas por estrés. Se ha informado que las mujeres tienen un riesgo de 1,5 a 12 veces mayor de sufrir una fractura por estrés en comparación con los hombres.
Las fracturas por estrés pueden deberse a múltiples factores, incluidos el nivel de actividad, la calidad ósea, los medicamentos antiinflamatorios, la radiación, el estado nutricional,la osteoporosis, las hormonas desequilibradas, la privación del sueño y las anomalías de colágeno. La frecuencia de las fracturas por estrés depende de la composición del hueso, los accesorios musculares adyacentes, la vasculatura, los factores sistémicos y el modo de actividad atlética. Otros posibles riesgos incluyen la edad, el sexo, el calzado y el régimen de entrenamiento. Las atletas de alto nivel que se inclinan por la tríada de atletas (amenorrea,trastornos de la alimentación y osteoporosis) y los atletas de resistencia masculinos que tienen niveles inusualmente bajos de hormonas sexuales también corren el riesgo de sufrir fracturas por estrés.
Desde una perspectiva biomecánica, las fracturas por estrés pueden ser una consecuencia de la fatiga muscular, lo que hace que el hueso reciba un exceso de fuerza. Además, se ha propuesto que la alineación de la extremidad inferior desempeñe un papel en el riesgo de fracturas por estrés. Además, estudios anteriores han demostrado que las tibias estrechas, un alto grado de rotación externa de la cadera, un varo en el tobillo y el antepié, hiperpronación del tobillo, pes cavo y discrepancia en la longitud de las piernas pueden aumentar el riesgo de fracturas por estrés de un atleta. La evidencia no es concluyente para algunos de estos factores.
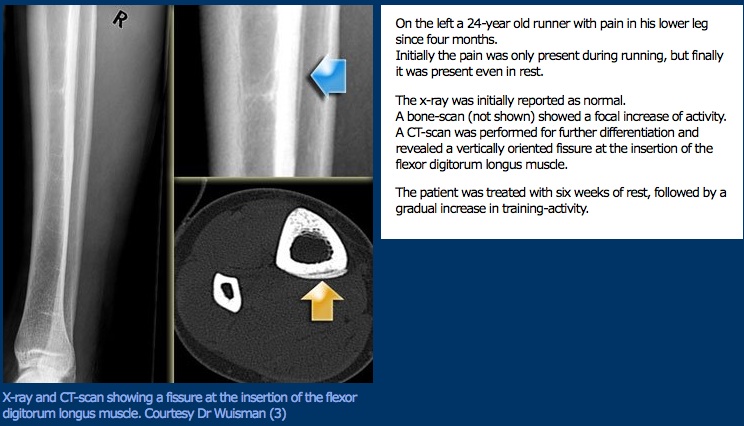
Presentación clínica
La presentación clínica puede variar entre los pacientes; por lo tanto, es imprescindible obtener una historia clínica completa para determinar si un paciente puede tener una fractura por estrés. Un paciente puede describir sus síntomas para empeorar progresivamente con el tiempo con la actividad y sin un mecanismo específico de lesión. Inicialmente, el dolor solo puede ocurrir durante la actividad, pero eventualmente se vuelve constante con el tiempo. Es importante tener en cuenta que los pacientes pueden no mencionar aumentos en la actividad o modificaciones de la actividad que son hallazgos clave para el fisioterapeuta. Los pacientes pueden presentar edema y eritema leves en el área del dolor, sensibilidad focal/puntual (cubierta por un solo dedo), discrepancia en la longitud de las piernas y aumento del dolor con actividades de soporte de peso que fomentan una marcha antálgica. Una prueba de diapasón a lo largo del área de dolor debe exacerbar los síntomas del paciente. Los corredores, atletas y miembros de las fuerzas armadas suelen sufrir fracturas por estrés. Sin descanso suficiente entre entrenamientos o competiciones, los pacientes corren un mayor riesgo. La joven atleta está más predispuesta a sufrir fracturas por estrés debido a la tríada de factores de riesgo dentro de esta población, que también son perjudiciales para la masa ósea.
Diagnóstico Diferencial
El diagnóstico diferencial variará dependiendo de la localización del dolor. Otros diagnósticos posibles incluyen infección, tumor, síndrome compartimental, artritis, atrapamiento de nervios, síndrome de estrés tibial medial y otras lesiones de tejidos blandos.
El síndrome compartimental se desarrolla a partir de la presión dentro de los compartimentos musculares de la parte inferior de la pierna, que se dividen por capas fasciales. La presión dentro de los compartimentos puede ser el resultado de una mayor demanda de oxígeno y el posterior flujo sanguíneo al músculo que se ejercita. Los pacientes pueden presentar calambres en las piernas, opresión muscular, dolor intenso, caída del pie y parestesia del pie. Si el síndrome compartimental se considera un episodio agudo, se trata de una emergencia médica, y la fasciotomía quirúrgica es el tratamiento preferido.
El síndrome de estrés tibial medial (MTSS) comprende la periostitis en la unión de los tercios medio y distal del borde tibial medial. Este síndrome puede ser el resultado de la tensión de tracción del lenguado, el flexor digítoro largo o la fascia crural profunda. Las exploraciones óseas se pueden usar para diagnosticar el MTSS y mostrarán una mayor absorción de segmentos más largos del hueso, en comparación con las áreas focales que se muestran con fracturas por estrés. Durante el examen, los pacientes con MTSS pueden experimentar sensibilidad difusa a lo largo del borde tibial.
Si se sospecha una fractura por estrés después de la evaluación inicial, el terapeuta debe derivar para obtener imágenes médicas para descartar el diagnóstico. Las radiografías suelen ser la primera herramienta utilizada, a pesar de la poca sensibilidad para el diagnóstico de fracturas por estrés. Las fracturas por estrés generalmente no aparecen en las radiografías durante dos a seis semanas después de la lesión; cuando son visibles, aparecerán como líneas radiolúcidas y pueden tener engrosamiento cortical. La imagen de referencia para las fracturas por estrés es la gammagrafía ósea; las fracturas por estrés son visibles a los 2-3 días de la lesión.
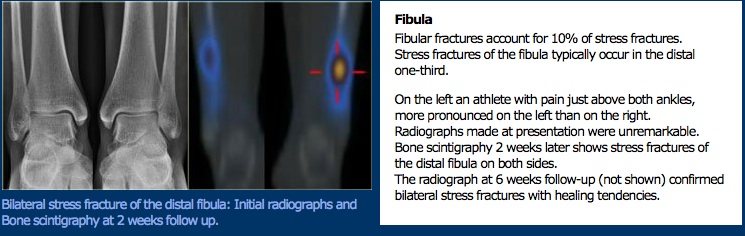
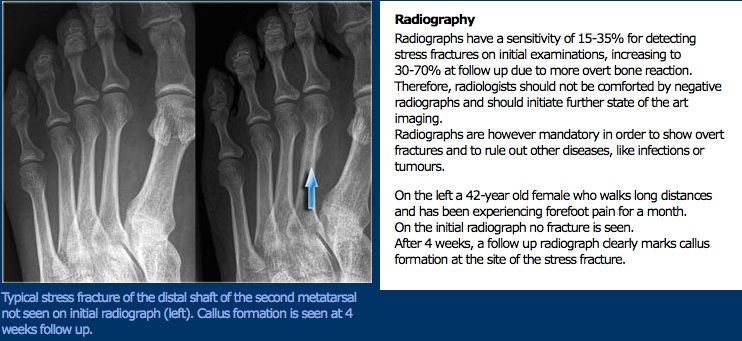
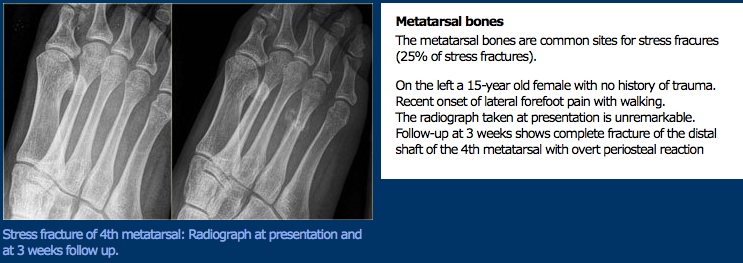
Examen
Al evaluar a un adulto con una fractura por esfuerzo de una extremidad inferior, es importante contar con una historia clínica completa.
Hallazgos de antecedentes clave de un individuo con una fractura por estrés:
- Dolor con soporte de peso
- Aumento reciente de la actividad (es decir, alta intensidad y/o alta frecuencia)
- Inicio gradual
- Comienza como dolor con estrés, y finalmente progresa a dolor en reposo y durante la noche
Durante el examen físico, el médico querrá tomar un enfoque basado en el deterioro. Los aspectos importantes de la evaluación incluirán la observación de la postura y la biomecánica, el análisis de la marcha, la discrepancia en la longitud de las piernas, la sensibilidad con la palpación y el rango de movimiento. Los pacientes con fracturas por estrés típicamente tendrán sensibilidad a la palpación y edema en los tejidos blandos circundantes. De acuerdo con Hatch et al 2007, durante el examen físico puede ser importante realizar todo lo siguiente: una pantalla neurológica para detectar sensaciones, un examen vascular (recarga capilar y pulsos de las extremidades inferiores), inspeccionar la piel para detectar deformidad, edema o equimosis y rango de movimiento para determinar si hay una cantidad desproporcionada de dolor con el movimiento.
Con respecto a las fracturas por esfuerzo navicular, que son uno de los tipos más comunes de fracturas por esfuerzo del pie, la forma del pie se ha implicado como un factor de riesgo, pero la evidencia es inconsistente. Las lesiones parecen ocurrir en pacientes con pie plano, pie cavo y pies normales.
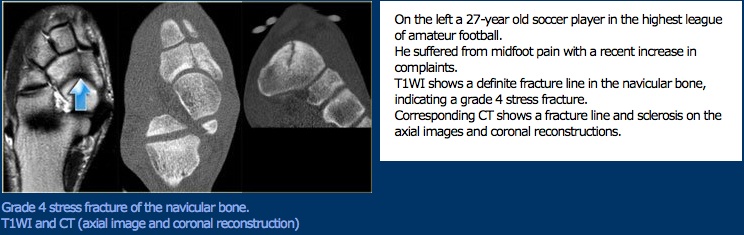
Manejo médico
Existen opciones de tratamiento quirúrgico y no quirúrgico para las fracturas por estrés de piernas y pies. Hay varios factores que contribuyen a que se use o no la cirugía para reparar una fractura por estrés. Un factor es la ubicación the la vascularización de la región afectará la curación de la fractura por estrés. Brockwell et al identifican áreas de» alto riesgo » como el talud, el maléolo navicular, el maléolo medial, los sesamoides de hallux y la base del 5º hueso metatarsiano. Como estas áreas se consideran de mayor riesgo, se recomienda la cirugía como primera intervención. Sin embargo, los metatarsos tienen un buen suministro de sangre, y por lo tanto, es posible una forma más conservadora de tratamiento. Las recomendaciones incluyen el cese completo de la actividad que causó la fractura por estrés durante 4-8 semanas, y el estado de soporte de peso puede determinarse por el nivel de dolor del paciente. Por otro lado, las fracturas por estrés maleolar medial se consideran de alto riesgo, debido a la probabilidad de progresión de la fractura por estrés a la fractura aguda. Estas fracturas se pueden tratar con cirugía de reducción abierta y fijación interna, lo que conduce a una recuperación más rápida que los 6-8 meses necesarios mediante un tratamiento conservador.
Otro factor a considerar en el manejo médico de las fracturas por estrés es el perfil del paciente. A veces, con atletas de alto nivel (una población particularmente en riesgo de este tipo de lesión), la cirugía se considera una opción más deseable debido al plazo reducido para volver a la actividad normal. En una revisión sistemática realizada por Torg et al en 2010, los investigadores no encontraron diferencias significativas en los resultados entre la intervención quirúrgica y el soporte conservador sin peso con escayola. Sin embargo, otro estudio mostró una diferencia en el tiempo promedio para que los atletas regresaran al deporte, con una rehabilitación de manejo conservador que duró un promedio de 5,6 meses, en lugar de 3,8 meses después de la cirugía. El mismo estudio encontró una tasa de éxito del 86% en la curación de fracturas por esfuerzo no desplazadas a través de la fundición y sin soporte de peso durante 6-8 semanas. En la revisión de Torg, también se observó que el tratamiento conservador que incluía cierto grado de soporte de peso (ya sea soporte de peso con reposo o limitación de actividad) puede conducir a una nueva lesión o fractura franca. En un estudio de Burne et al en 2005, los investigadores concluyeron que » hay evidencia limitada para apoyar la intervención quirúrgica como primera línea de manejo.»Para la cirugía, también es importante considerar el tipo de fractura por estrés, y si está desplazada, fragmentada o si ya se ha intentado un tratamiento conservador y ha sido ineficaz. La cirugía típicamente consiste en una reducción abierta con fijación interna con un tornillo, y a veces incluye un injerto óseo.
Control de la fisioterapia
Las estrategias de fisioterapia incluyen educación para el paciente y orientación para la modificación de la actividad.
El tratamiento inicial debe ser disminuir las tensiones anormales en el hueso a un nivel dentro de los límites fisiológicos normales, permitiendo que se produzca la curación. Esto generalmente consiste en una disminución o ausencia de peso durante 1-2 meses, dependiendo de la gravedad de la fractura. El ejercicio acuático, el ciclismo y el entrenamiento con pesas en la parte superior del cuerpo permiten que la extremidad inferior afectada descanse mientras el paciente mantiene el acondicionamiento aeróbico. Una vez que el área afectada esté libre de dolor y despejada por el médico, se debe volver a introducir el soporte de peso para que se produzca el remodelado óseo. El descanso completo podría evitar que el hueso se cure correctamente y causar atrofia muscular y descondicionamiento, y debe evitarse. Utilizando el dolor o la incomodidad como factor guía para determinar las actividades apropiadas y la carga de estrés, el paciente puede realizar un entrenamiento cruzado o realizar otra actividad física para mantener la salud, manteniendo la intensidad por debajo de la que provoca los síntomas. Se pueden recetar muletas u otros dispositivos de asistencia para disminuir el peso o corregir una cojera. Se debe evaluar la alineación de las extremidades inferiores y se deben usar aparatos ortopédicos para corregir los factores biomecánicos predisponentes. Un período de descanso relativo y modificación de la actividad es extremadamente importante para la curación. El fortalecimiento muscular progresivo también ayudará al paciente a regresar de forma segura a sus actividades normales después de que la fractura se haya curado, y puede ser clave para prevenir la recurrencia.
Educación del paciente
La educación del paciente ayudará al paciente a definir la causa de la fractura por estrés y evitar la recurrencia. Correr es a menudo la causa de la fractura por estrés, y generalmente ocurre cuando las condiciones de entrenamiento cambian abruptamente, especialmente el exceso de kilometraje.(nivel de evidencia 2a) La longevidad de la capacitación (durante todo el año) también está correlacionada. Por lo tanto, es importante que los corredores evalúen su programa de entrenamiento y otros factores, como el tipo de pie y la superficie de carrera. En un estudio de fracturas por estrés recurrentes, el 60% de los atletas afectados eran corredores; el 40% de ellos tenían pies cavus, en comparación con el 13% en el grupo de control de corredores no lesionados. Dado que no hay datos prospectivos que indiquen que el tratamiento de los pies con cavus disminuya el riesgo de lesiones, puede ser útil que el paciente simplemente conozca su tipo de pie y la correlación con la lesión para orientación de entrenamiento personal. Existen pruebas sólidas para prevenir las lesiones al correr solo para controlar los errores de entrenamiento, principalmente al limitar el kilometraje total. Las pruebas moderadas identifican los pies cavus como un factor de riesgo, y las pruebas más débiles identifican la discrepancia en la longitud de las piernas. Los aparatos ortopédicos pueden disminuir el riesgo de fractura por estrés, pero los estudios no establecen una conexión identificable con variaciones anatómicas específicas. Los corredores también pueden hacer cambios en la longitud de zancada y el ritmo de carrera para disminuir el riesgo de fractura por estrés tibial al disminuir la magnitud de la deformación. Cuanto mayor sea la longitud de zancada de una persona y más rápida sea la velocidad de carrera, mayor será la magnitud de la tensión en la tibia. Una reducción del 10% en la longitud de zancada y una reducción de 1 m/s en la velocidad de carrera (que aumentan el número de pasos por milla) pueden ayudar a los corredores a disminuir su probabilidad de fractura por esfuerzo tibial. La educación del paciente para los corredores debe centrarse en limitar el exceso de kilometraje y los cambios repentinos en los horarios de entrenamiento. Se recomiendan programas de entrenamiento individualizados para ayudar a cada paciente a adaptarse a las tensiones de correr.
Línea de fondo
Ya sea corredor o no, para prevenir la fractura por estrés, el paciente debe aumentar gradualmente la frecuencia e intensidad del ejercicio, y evitar aumentos repentinos en el entrenamiento que pueden abrumar la capacidad de reparación del hueso en respuesta a la carga. El fisioterapeuta debe evaluar los movimientos de un paciente a lo largo de toda la cadena cinética para ayudar a determinar sus necesidades particulares en la modificación de la actividad.
Recursos
Información de Mayo Clinic sobre Fracturas por estrés
Consejos para correr
Resultados clínicos
Las fracturas por estrés son el resultado de un exceso de carga en el hueso que se produce durante la actividad. Se pueden prevenir con cambios graduales en el ejercicio y la realización de actividades con moderación. Las fracturas por estrés generalmente se tratan sin soporte de peso y con reposo relativo. La investigación emergente puede proporcionar más evidencia de factores que pueden ayudar a causar o prevenir fracturas por estrés. Estas áreas incluyen calzado minimalista, anatomía del pie y parámetros de entrenamiento.Nota sobre la investigación emergente: Se publicó un estudio reciente sobre dos corredores experimentados que hicieron el cambio a un calzado minimalista y desarrollaron fracturas por estrés metatarsiano. Debido a la creciente popularidad del calzado minimalista o que simula descalzo, este es un tema en el que se necesita más investigación para determinar los riesgos y beneficios potenciales de usar este tipo de calzado para correr.
- 1.0 1.1 Edwards WB, Taylor D, Rudolphi TJ, Gillette JC, Derrick TR. Efectos de la velocidad de carrera en un modelo probabilístico de fractura por estrés. Biomecánica Clínica. 2010;25:372-377.
- 2,0 2,1 2,2 2,3 2,4 2,5 Maffulli N, Longo UG, Denaro V. Fracturas por Esfuerzo de Cuello Femoral. Técnicas Operativas en Medicina Deportiva. 2009;17:90-93.
- 3.0 3.1 Milner CE, Hamill J, Davis IS. Cinemática Distintiva de la Cadera y la Parte Posterior del Pie en Corredoras Femeninas Con Antecedentes de Fractura por Estrés Tibial. Revista de Fisioterapia Ortopédica y Deportiva. 2010;40(2):59-66. Bargfeldt C, Krogsgaard M, Rasmussen SW. Fractura por esfuerzo en combinación con avulsión de la tibia en un corredor de maratón: reporte de un caso. Revista Escandinava de Medicina y Ciencia en el Deporte. 2011;21:330-332.
- Queen RM, Abbey AN, Chuckpaiwong B, Nunley JN. Comparaciones de Carga Plantar Entre Mujeres Con Antecedentes de Fracturas por Estrés del Segundo Metatarsiano y Controles Normales. The American Journal of Sports Medicine (en inglés). 2009;37(2):390-395.
- 6.0 6.1 Korpelainen R, Orava S, Karpakka J, Siira P, Hulkko A. Factores de Riesgo de Fracturas por Estrés Recurrentes en Atletas. American Orthopaedic Society for Sports Medicine. 2001;29(3):304-310.
- 7.0 7.1 7.2 7.3 7.4 7.5 7.6 Tuan K, Wu S, Sennett B. Fracturas por estrés en Atletas: Factores de Riesgo, Diagnóstico y Manejo. Ortopedista. 2004;27(6):583-586.
- 8.0 8.1 8.2 8.3 Bettcher S, Asplund C. Dolor de Piernas por esfuerzo. Terapia Atlética Hoy. 2008;13(6):20-24.
- 9.0 9.1 9.2 9.3 9.4 Lassus J, Tulikoura I, Konttinen Y, Salo J, Santavirta S. Lesiones por estrés óseo de la extremidad inferior. Acta Orthop Scand 2002; 73( 3): 359-68.
- 10.0 10.1 Rosenthal MD, Moore JH, DeBerardino TM. Diagnóstico de Dolor Medial de Rodilla: Fractura Por Estrés Atípica Alrededor de la Articulación de la Rodilla. Revista de Fisioterapia Ortopédica y Deportiva. 2006;36(7):526-534.
- 11.0 11.1 Hatch R, Alsobrook J, Clugston J. Diagnóstico y Manejo de Fracturas Metatarsianas. Am Médico de Familia 2007; 76,817-26.
- 12.0 12.1 Van der Velde G, Hsu W. Fractura por estrés tibial posterior: un informe de tres casos. J Manipulative Physiol Ther 1999; 22: 341-6.
- 13.0 13.1 13.2 13.3 13.4 Duran-Stanton A, Kirk K. «Fracturas de marzo» en una recluta militar femenina. Medicina Militar. 2011;176(1):53-55. (Nivel de evidencia 3a)
- Oddy M, Davies M. Fracturas por estrés del Navicular. Oper Tech Sports Med 2009, 17:115-8.
- Brockwell J, Yeung Y, Griffith JF. Fracturas por estrés en el pie y el tobillo. Medicina Deportiva Arthrosc. 2009;17(3): 149-59
- Donley BG; Ilaslan H. Fracturas por estrés del maléolo medial. Pie, Tobillo, Clin. 2009;14(2):187-204
- Torg JS, Moyer J, Gaughan JP, Boden B. Tratamiento Conservador Frente A Tratamiento Quirúrgico de las Fracturas por Estrés Tarsal Navicular: Un Metanálisis. The American Journal of Sports Medicine (en inglés). 2010;38(5):1048-1053
- Khan KM, Fuller PJ, Brukner PD, Kearney C, Burry HC. Resultado del manejo conservador y quirúrgico de la fractura por esfuerzo navicular en atletas: ochenta y seis casos comprobados con tomografía computarizada. The American Journal of Sports Medicine (en inglés). 1992;20(6):657-66
- 19.0 19.1 19.2 19.3 19.4 19.5 19.6 van den Bekerom MP, Kerkhoffs GM, van Dijk CN. Tratamiento de fracturas por estrés maleolar medial. Técnicas Operativas en Medicina Deportiva. April 2009;17 (2): 106-111. (Nivel de Evidencia 3b)
- 20.0 20.1 20.2 20.3 20.4 Campos KB, Sykes JC, Walker KM, Jackson JC. Prevención de lesiones al correr. Informes Actuales de Medicina Deportiva. May 2010; 9(3): 176-182. (Grado de comprobación 2a)
- 21,0 21,1 Edwards WB, Taylor D, Rudolphi TJ, Gillette JC, Derrick TR. Efectos de la longitud de zancada y el kilometraje de carrera en un modelo probabilístico de fractura por tensión. Medicina y Ciencia en el Deporte y el Ejercicio. December 2009; 41 (12): 2177-2184. (Nivel de evidencia 2b)
- 22.0 22.1 Teyhen DS. Pies, Zapatos y Lesiones: Postura Estática y Dinámica del Pie. PowerPoint. 2011. (Grado de comprobación 3b)
- Giuliani J, Masini B, Alitz C, Owens BD. Calzado con Simulación De Pies Descalzos Asociado Con Lesiones Por Estrés Metatarsiano en 2 Corredores. Ortopedista. 2011;34(7):320-323
Leave a Reply