Dr. Shilpa Kshatriya–Nonsustained Ventricular Tachycardia (NSVT)

Shilpa Kshatriya, MD
Nonsustained ventricular tachycardia (NSVT) is defined as 3 or more consecutive beats at a rate of > beats/min and lasting < 30 s.
En algunos entornos, el TVNS es un marcador de aumento del riesgo de taquiarritmias sostenidas posteriores y muerte cardíaca súbita. En otros entornos, no tienen importancia pronóstica. El TVNS en presencia de cardiopatía estructural conlleva un pronóstico más grave que en ausencia de anormalidad cardíaca.
SÍNTOMAS:
Los síntomas de PVCs y TVNS pueden incluir palpitaciones, dolor torácico, pre-síncope, síncope o insuficiencia cardíaca.
OBJETIVOS DEL TRATAMIENTO EN TVNS:
1.Prevención de arritmias malignas sostenidas y muerte súbita cardíaca
2.Eliminación de los síntomas causados por el TVNS CONTROL DE SÍNTOMAS:
El TVNS a menudo es asintomático, pero algunos pacientes experimentan síntomas como palpitaciones, mareos y disnea. Las opciones de tratamiento incluyen:Los BLOQUEADORES BETA-seguros y bien tolerados
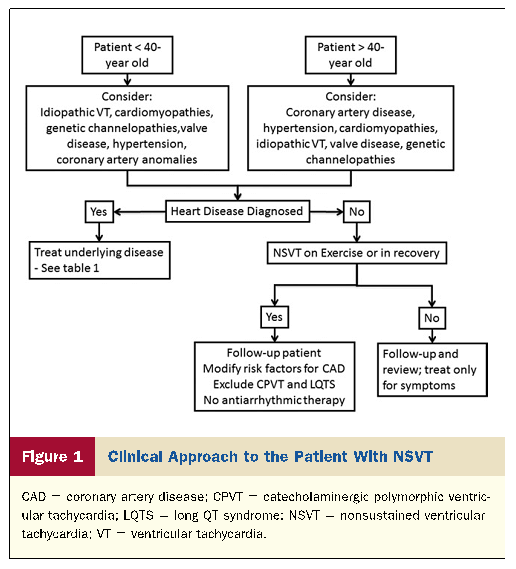
NSVT EN UN CORAZÓN APARENTEMENTE NORMAL
Se debe considerar lo siguiente: se debe considerar la edad, el estado general, los antecedentes médicos previos, los antecedentes de muerte súbita y episodios sincopales en miembros de la familia, y afecciones como trastornos electrolíticos, desequilibrio metabólico y efecto proarrítmico de los medicamentos.
En pacientes > de 40 años de edad con episodios de cardiopatía isquémica (EIC) por TVNS.
Antes de los 40 años de edad, los pacientes deben ser evaluados principalmente para descartar causas no isquémicas de arritmia, incluyendo hipertensión y enfermedad valvular, cardiomiopatías y canalopatías hereditarias como el síndrome de QT largo (SQTL), TV polimórfica catecolaminérgica, síndrome de Brugada y otros síndromes de repolarización temprana que generalmente se presentan con episodios polimórficos.
Cuando no se identifica ninguna patología, el TVNS no necesita ninguna terapia específica que no sea el control de los síntomas. Sin embargo, el seguimiento es aconsejable porque las canalopatías hereditarias pueden permanecer latentes durante varios años.
TV idiopática. Los episodios monomórficos de TVNS en individuos aparentemente sanos a menudo se deben a arritmias de salida ventricular idiopáticas.
Estas taquicardias están mediadas adrenérgicamente y son sensibles a la adenosina o al verapamilo.
Las taquicardias se presentan principalmente (70% a 80%) en el tracto de salida del ventrículo derecho (VVD) y rara vez por debajo de él, y del 20% al 30% en el tracto de salida del ventrículo izquierdo (VVI). La taquicardia a menudo ocurre durante el ejercicio, pero desaparece a medida que la frecuencia cardíaca aumenta y regresa durante el período de recuperación.
Las taquicardias de la OTVD producen un patrón de bloqueo de rama izquierda (BRI) con eje inferior y transición R/S en o más V4. Las taquicardias del TSVI pueden producir una morfología de bloqueo de rama derecha (BRD) con eje inferior y transición R/S en V1 o V2.
En pacientes sintomáticos, el tratamiento debe dirigirse hacia el alivio de los síntomas relacionados con la taquicardia con betabloqueantes o bloqueantes de los canales de calcio y adenosina, si es necesario en un entorno agudo. También se pueden probar medicamentos antiarrítmicos de clase IC, preferiblemente en combinación con betabloqueantes. Si el medicamento no es eficaz, se recomienda la ablación con catéter por radiofrecuencia, que es exitosa en más del 80% de los casos con un riesgo bajo de recaída durante el seguimiento .
TVNS EN HIPERTENSIÓN Y VALVULOPATÍA
El valor pronóstico del TVNS en pacientes con hipertensión (sin evidencia de EIC concomitante) sigue sin estar claro. En pacientes con enfermedad valvular, la incisión del TVNS es considerable (hasta un 25% en estenosis aórtica y en regurgitación mitral significativa) y parece ser un marcador de patología del VI subyacente. La presencia de TVNS generalmente se asocia con hipertrofia o disfunción del VI, pero no existen pruebas convincentes que demuestren que el TVNS sea un predictor independiente de muerte súbita en pacientes con enfermedad valvular.
El tratamiento agresivo de la hipertensión (incluidos los betabloqueantes) es la terapia de elección en pacientes con hipertensión y TVNS.
ENFERMEDAD ARTERIAL CORONARIA
síndromes coronarios agudos sin elevación del segmento ST.
En los síndromes coronarios agudos sin elevación del segmento ST, se detecta TVNS en 18 a 25% de los pacientes 2 a 9 días después del ingreso.La coexistencia de TVNS con isquemia miocárdica indica un 10% de riesgo de muerte súbita, con la mayoría de los episodios en los primeros 3 meses después de la documentación de TVNS e isquemia.
Infarto de miocardio. En el IAM agudo, el TVNS durante las primeras 24 horas es frecuente (45% en pacientes sin trombolisis y hasta 75% en pacientes reperfundidos). Después de los primeros 7 días después del IM, se detecta TVNS en aproximadamente 6,8 a 13,4%. El TVNS monomórfico sugiere reingreso en los bordes de una cicatriz ventricular debido a un infarto de miocardio previo, mientras que la isquemia en la mayoría de los casos induce un TVNS/FV polimórficos.
Evaluación clínica de pacientes isquémicos con TVNS.
Es importante realizar una evaluación isquémica. La isquemia miocárdica aguda es una causa establecida de ritmos ventriculares polimórficos. La isquemia puede inducir TV monomórfica sostenida o no sostenida en presencia de una cicatriz miocárdica.
La ecocardiografía puede detectar signos de miocardiopatía u otras anomalías estructurales y deterioro de la función del VI. El monitoreo Holter es una herramienta de diagnóstico valiosa para detectar pacientes con TVNS.La mayor utilidad de las pruebas electrofisiológicas (SEP) en pacientes con TVNS e IHD se encuentra en aquellos con FEVI entre 30 y 40%. En TVNS en el contexto de una FEVI reducida (<40%), la inducción de TV monomórfica sostenida al inicio del SEP se asocia con un riesgo a 2 años de muerte súbita o paro cardíaco del 50% en comparación con un riesgo del 6% en pacientes sin TV inducible .
Terapia de pacientes isquémicos con TVNS.El tratamiento de los pacientes isquémicos con TVNS debe incluir primero la terapia para la EIC, como revascularización, betabloqueantes, estatinas y bloqueadores de los receptores de angiotensina II o inhibidores de la enzima convertidora de angiotensina.
Disfunción del VI e Insuficiencia Cardíaca
En pacientes con insuficiencia cardíaca isquémica y no isquémica y FEVI< 30 a 40%, la prevalencia de TVNS es del 30 a 80%. En la miocardiopatía dilatada, se ha detectado TVNS en 40 a 50% de los pacientes. El estratificador de riesgo más útil es la FEVI y las recomendaciones para el DAI se basan principalmente en la FEVI y el estado sintomático de la insuficiencia cardíaca, es decir, la clase funcional de la NYHA.
Miocardiopatía hipertrófica (MCH)
No hay morfología ECG característica de TVNS en pacientes con MCH. Hasta 20 a 30% de los pacientes pueden tener TVNS, mientras que esta proporción se aproxima al 80% en pacientes con antecedentes de paro cardíaco. El TVNS confiere un mayor riesgo de muerte cardíaca súbita en la miocardiopatía hipertrófica.
Los betabloqueantes pueden disminuir el riesgo de muerte súbita, pero el implante de desfibrilador es la terapia de elección en presencia de factores de alto riesgo, incluido el TVNS frecuente acompañado de antecedentes de síncope o antecedentes familiares de muerte súbita a una edad temprana.
Los Principales Factores de Riesgo de Muerte Cardíaca Súbita (MSC)en pacientes con MCH:
- H/o Paro cardíaco
- Taquicardia ventricular sostenida espontánea
- Familia h/o MSC prematura
- Síncope inexplicable
- Grosor del VI ≥ 30 mm
- Respuesta pa anormal (hipotensa) al ejercicio
- TVNS
Miocardiopatía arritmogénica del Ventrículo Derecho
Las taquicardias en Los ARVC surgen del ventrículo derecho y se presentan típicamente con morfología de BRI con una desviación del eje izquierdo o incluso derecho.
El DAI parece ser la terapia de elección en pacientes con paro cardíaco, síncope o TV hemodinámicamente mal tolerada a pesar de la terapia antiarrítmica.
Conclusiones
El TVNS puede estar presente en individuos aparentemente sanos, así como en aquellos con enfermedad cardíaca significativa. El pronóstico depende de la afección subyacente y, en varios entornos clínicos, no se conoce. El tratamiento de los pacientes con TVNS está dirigido a tratar la enfermedad cardíaca subyacente en lugar de la arritmia en sí, a menos que se presenten síntomas graves.
Leave a Reply