Werfen Sie einen Blick auf die jüngsten Artikel
Zusammenfassung
Karotistumoren sind seltene, langsam wachsende, hypervaskuläre neuroendokrine Tumoren. Obwohl diese Tumoren gutartige Neubildungen sind, neigen sie auch zur malignen Transformation. Die vollständige chirurgische Exzision ist die Goldstandard-Therapiemodalität für die Behandlung von Karotiskörpertumoren. Eine frühzeitige chirurgische Entfernung wird empfohlen, um die Entwicklung größerer und fortgeschrittener Tumoren zu verhindern, die mit einer höheren Morbidität und Mortalität verbunden sind. In diesem Bericht haben wir drei Fälle von Karotiskörpertumoren vorgestellt, die erfolgreich mit vollständiger chirurgischer Exzision behandelt wurden, und die aktuelle Literatur überprüft. Darüber hinaus wurde die Notwendigkeit einer frühzeitigen chirurgischen Behandlung unabhängig von Patientenalter und Tumorgröße betont.
Schlüsselwörter
Karotistumoren, Management, chirurgische Exzision
Einleitung
Karotistumoren (CBTs), auch Paragangliome oder Chemodektome genannt, sind seltene neuroendokrine Neoplasmen, die in der Nähe der Karotisbifurkation in Glomuszellen entstehen, die aus dem embryonalen Neuralkamm stammen. Die gemeldete Inzidenz von CBTs beträgt 1-2 pro 100.000 . Die Mehrzahl dieser Tumoren sind asymptomatisch und zunächst durch Inspektion und Palpation der Halsschwellung während der körperlichen Untersuchung oder häufiger als zufällige Befunde bei radiologischen Bildgebungsstudien bemerkt. Die am häufigsten beobachteten Symptome sind jedoch Schmerzen, Dysphagie und autonome Dysfunktion in symptomatischen Fällen . Obwohl CBTs gutartige Läsionen sind, neigen sie in etwa 10% aller Fälle dazu, sich in bösartige Tumoren zu verwandeln . Um die lokale Invasion und Metastasierung zu vermeiden, wird daher eine frühzeitige chirurgische Exzision als kurative Behandlungsoption für die Behandlung von CBTs angesehen. In diesem Papier, Wir berichteten über drei Fälle von CBT, die erfolgreich mit vollständiger chirurgischer Exzision behandelt wurden, und überprüfte die aktuelle Literatur.
Chirurgischer Ansatz
Nach Information über die Operation und Einholung der chirurgischen Einwilligungsformulare wurden alle drei Fälle zur primären Exzision unter Vollnarkose in den Operationssaal gebracht. Die Tumormasse wurde durch einen schrägen zervikalen Einschnitt genähert. Die grundlegenden chirurgischen Prinzipien umfassten eine vollständige anatomische Dissektion und Gefäßkontrolle vor dem Versuch der Tumorentfernung. Zu diesem Zweck wurden alle neurovaskulären Strukturen identifiziert und periadventitielle Dissektionen der Halsschlagadern durchgeführt. Gemeinsame Halsschlagadern, innere Halsschlagadern und äußere Halsschlagadern wurden vor der Tumorresektion mit den Gefäßbändern zurückgehalten (Abbildung 1). Die den Tumor versorgenden Speisegefäße wurden zunächst ligiert, anschließend wurde der Tumor aus benachbarten Strukturen isoliert und exzidiert (Abbildungen 2a und 2b). Während die Massen bei Shamblin Typ I und II leicht vollständig ohne subadventitielle Dissektion der Halsschlagadern herausgeschnitten werden konnten, wurde bei Shamblin Typ III die Dissektion entlang der arteriellen subadventitiellen Ebene durchgeführt, um eine vollständige lokale Tumorentfernung sowie die Erhaltung der Halsschlagadern zu ermöglichen. In allen Fällen wurden die Massen ohne neurovaskuläre Verletzung herausgeschnitten.
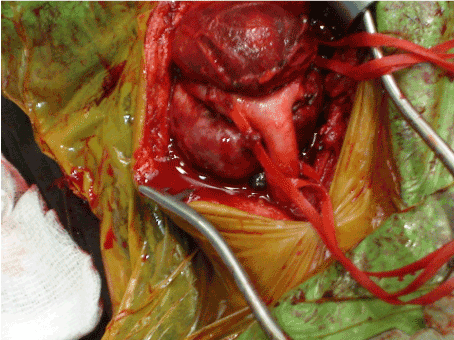
Abbildung 1. Intraoperative Ansicht des Karotiskörpertumors vor vollständiger Exzision.
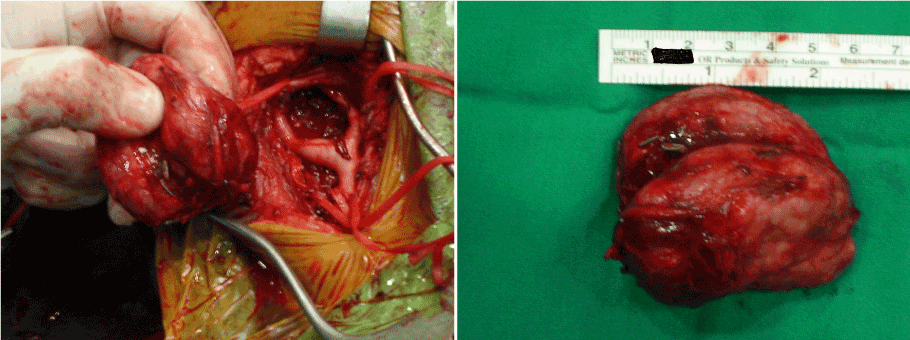
Abbildungen 2a und 2b. Intraoperative Ansicht des Karotiskörpertumors nach vollständiger Exzision.
Fall 1
Fall 1
Eine 66-jährige Patientin wurde wegen einer Schwellung im rechten Halsbereich in unsere Ambulanz eingeliefert. Körperliche Untersuchung, Duplex-Sonographie und Computertomographie-Angiographie ergaben eine Masse an der rechten Carotis-Bifurkation von 15 x 15 x 11 mm, die als CBT angesehen wurde. Sie wurde so früh wie möglich nach der Diagnose operiert. Ihre Läsion wurde intraoperativ als Shamblin Typ I akzeptiert. Sie wurde zur genauen Überwachung nach der Operation auf die Intensivstation gebracht. Am postoperativen 1. Tag wurde der Abfluss entfernt und die Patientin in die Klinik gebracht, danach wurde sie am selben Tag problemlos entlassen.
Fall 2
Eine 75-jährige Patientin wurde wegen Schwindel und Schwellungen im rechten Halsbereich in unsere Ambulanz eingeliefert. Körperliche Untersuchung, Duplex-Sonographie und Computertomographie-Angiographie ergaben eine Masse an der rechten Carotis-Bifurkation von 40 x 30 x 24 mm, die als CBT angesehen wurde. Zusätzlich wurde eine vertebrobasiläre Insuffizienz gemäß den Duplex-Ultraschallbefunden nachgewiesen (Gesamtvolumen der vertebralen Arterien = 166 ml / min). Sie wurde so früh wie möglich nach der Diagnose operiert. Ihre Läsion wurde intraoperativ als Shamblin Typ II akzeptiert. Sie wurde zur genauen Überwachung nach der Operation auf die Intensivstation gebracht. Am postoperativen 1. Tag wurde der Abfluss entfernt und die Patientin in die Klinik gebracht, danach wurde sie am postoperativen 2. Tag problemlos entlassen.
Fall 3
Eine 50-jährige Patientin wurde wegen Schwindel und Schwellungen im rechten Halsbereich in unsere Ambulanz eingeliefert. Ihre Symptome, die allmählich zunahmen, bestanden seit etwa 15 Jahren. Körperliche Untersuchung, Duplex-Sonographie und Computertomographie-Angiographie ergaben eine Masse an der rechten Carotis-Bifurkation von 75 x 55 x 45 mm, die als CBT angesehen wurde. Sie wurde so früh wie möglich nach der Diagnose operiert. Ihre Läsion wurde intraoperativ als Shamblin Typ III akzeptiert. Sie wurde zur genauen Überwachung nach der Operation auf die Intensivstation gebracht. In der postoperativen 4. Stunde wurde der Patient in die Klinik gebracht. Am postoperativen 1. Tag wurde der Abfluss entfernt und sie wurde am postoperativen 2. Tag ohne Probleme entlassen.
Diskussion
Der Karotiskörper wurde erstmals 1743 von von Haller beschrieben. Es ist ein rotbraunes, gut umschriebenes, hochspezialisiertes rundes Organ von 2-6 mm Größe, das sich in der Adventitia der Carotis-Bifurkation befindet und von den Fütterungsgefäßen versorgt wird, die hauptsächlich vom aufsteigenden Pharyngealast der A. carotis externa ausgehen und durch die Nerven Glossopharyngealis und Vagus innerviert werden. Es fungiert als Chemorezeptororgan, das durch Azidose, Hypoxie und Hyperkapnoe stimuliert wird, und spielt eine Rolle bei der autonomen Kontrolle von Blutdruck, Herzfrequenz, Atmung und Bluttemperatur als Reaktion auf Änderungen dieser Parameter durch Erhöhung des sympathischen Flusses .CBTs sind langsam wachsende hypervaskuläre Tumoren, die etwa 0,03% aller Neoplasmen ausmachen. Sie treten häufiger bei Frauen mit einem Verhältnis von Männern zu Frauen von 1: 1,9 auf . Es wurde berichtet, dass diese Tumoren in 10% bösartig, in 10% familiär und in 10% der sporadischen Fälle bilateral sind, wobei die Bilateralität in den familiären Fällen 30% erreichen kann .
Im Jahr 1971, Shamblin, et al. einführung eines Klassifizierungssystems gemäß der Beziehung zu den Halsschlagadern, um die Resektabilität dieser Tumoren zu bestimmen. Shamblin-Typ-I-Tumoren sind lokalisierte Massen und betreffen nicht die umgebenden Halsschlagadern, Typ-II-Tumoren haften an oder umgeben die Halsschlagadern teilweise und sind daher relativ schwieriger zu resezieren, und Typ-III-Tumoren sind groß, umhüllen die Gefäße und somit der schwierigste Typ, um eine Resektion zu versuchen. Nach der Shamblin-Klassifikation sind Typ-III-Tumoren mit mehr perioperativen neurovaskulären Komplikationen und komplexen chirurgischen Eingriffen verbunden. Nichtsdestotrotz hat dieses Klassifizierungssystem einige Nachteile, da es nicht widerspiegelt, wie tief der Tumor durch die Wand der Halsschlagadern infiltriert, was entscheidet, ob es möglich ist, die Halsschlagadern zu erhalten. Daher Luna-Ortiz, et al. schlug eine Modifikation des Shamblin-Klassifikationssystems vor, um Shamblin IIIb herzustellen, das klinisch oder histologisch bestätigt ist, dass es die Adventitia des Gefäßes unabhängig von der Tumorgröße infiltriert.Differentialdiagnosen von CBTs umfassen zervikale reaktive Lymphadenopathien, laterale zervikale Zysten, brachiale Zysten, vagale Paragangliome, Schilddrüsenknoten, Aneurysmen der Halsschlagader und Parotistumoren. Darüber hinaus sollte auch an die Karotishyperplasie erinnert werden; Es kann sich aufgrund einer chronischen Hypoxie entwickeln und wird hauptsächlich bei Patienten beschrieben, die in großen Höhen leben .CBTs haben Diagnose- und Managementschwierigkeiten, da es in der Literatur an Richtlinien für ihre Diagnose und Behandlung mangelt. Wenn nach einer eingehenden körperlichen Untersuchung der Verdacht auf eine CBT besteht, wird die Diagnose fast immer durch radiologische bildgebende Verfahren wie Duplex-Ultraschall, Computertomographie-Angiographie, Magnetresonanzangiographie und digitale Subtraktionsangiographie gestellt. Heutzutage wird die Ultraschalluntersuchung häufig für das Screening verwendet, da es sich um eine leicht verfügbare und nicht-invasive Bildgebungsmodalität handelt. Darüber hinaus hat die Joint Vascular Research Group in ihrer multizentrischen Überprüfung und Metaanalyse empfohlen, dass die Duplex-Sonographie die primäre diagnostische Untersuchung für die Diagnose von CBTs ist . Computertomographie und Magnetresonanztomographie ermöglichen die Beurteilung von Größe, Grad und Invasivität des Tumors. Angiographische Methoden ermöglichen die Beurteilung der Gefäße, die den Tumor versorgen, und die präoperative Embolisation . Aufgrund der Hypervaskularisation und der Nähe zu verschiedenen Gefäß- und Nervenstrukturen dieser Tumoren ist die Biopsie als diagnostisches Verfahren kontraindiziert, da sie ein Risiko für massive Blutungen und Verbreitung darstellt und zu Pseudoaneurysmenbildung und Karotisthrombose führen kann .Die erste erfolgreiche chirurgische Entfernung von CBT wurde von Albert im Jahr 1889 angewendet , und Gordon-Taylor definierte eine sichere, subadventitielle Dissektion im Jahr 1940. Die Devaskularisation von CBTs durch Ligation von Versorgungsgefäßen während des Eingriffs ist seit den 1980er Jahren eine gängige praktische Operationsmethode. Im Jahr 2008, van der Bogt, et al. schlug die kraniokaudale Dissektionstechnik vor, die den Blutverlust minimieren und somit das Risiko einer perioperativen Morbidität verringern würde. Heutzutage ist die chirurgische Exzision nach wie vor die Goldstandard-Therapiemodalität für die Behandlung von CBTs .Die Strahlentherapie (RT) ist eine alternative Behandlungsmethode, die die Tumorgröße verringern oder ihr Wachstum stoppen kann. Es wird für Patienten empfohlen, die sich wegen umfangreicher Beteiligung, multipler Tumoren und hohem operativem und anästhetischem Risiko keiner Operation unterziehen können . In der Studie von Gilbo, et al. , der größten Serie mit 156 mit RT behandelten Paragangliomfällen, präsentierten die Autoren ihre 45-jährige Erfahrung und beobachteten bei nur 5 Tumoren (3, 2%) eine Abnahme der Größe und bei 99% der Patienten ein mangelndes Tumorwachstum nach 5 Jahren.
Die Frage der Nützlichkeit der präoperativen Embolisation ist umstritten. Nach einigen Studien ist das präoperative Embolisationsverfahren vorteilhaft, da es den Blutfluss senkt und die Tumorgröße verringert, wodurch eine vollständige Tumorentfernung mit weniger Blutverlust insbesondere bei großen Tumoren erleichtert werden kann . Andererseits wurde in einigen anderen Studien die präoperative Embolisation nicht empfohlen, nicht nur wegen ihrer Nutzlosigkeit, sondern auch wegen des Risikos einer Postembolisationsmorbidität wie transitorische ischämische Attacke und sogar Schlaganfall durch embolische Partikel .Zu den Hauptkomplikationen bei der chirurgischen Behandlung von CBTs gehören Blutungen infolge von Gefäßverletzungen, Hirnnervendefizite und perioperativer Schlaganfall. Die Komplikationsraten korrelieren positiv mit der Shamblin-Klassifikation . In: Davila, et al. berichtet, dass die Rate der permanenten Hirnnervenverletzung 5,5% betrug und die Schlaganfallrate 1% betrug Schlaganfall, ohne perioperative Mortalität in ihrer Serie bestehend aus 183 Fällen. Pacheco-Ojeda hat gerade die größte Fallserie in der Literatur mit 215 chirurgisch exzidierten CBTs vorgestellt. In seiner Fallserie betrug die kumulative Komplikationsrate 27,5%, und diese Komplikationen waren meist geringfügig und bezogen sich auf eine Funktionsstörung des Hirnnervs ohne perioperativen Schlaganfall und Tod. Eine faszinierende umfassende Übersichtsstudie, die die Komplikationen der CBTs-Operation untersuchte, wurde kürzlich veröffentlicht. In dieser Studie wurden insgesamt 625 Fälle aus 19 Studien überprüft, und die Raten von vorübergehenden Hirnnervenverletzungen, Gefäßverletzungen, permanenten Hirnnervenverletzungen, Schlaganfällen und perioperativer Mortalität wurden wie folgt ermittelt 31%, 28%, 17%, 2.5% und 0,5%, beziehungsweise .
Unabhängig vom Alter und der Tumorgröße des Patienten wird eine frühzeitige chirurgische Entfernung von CBTs empfohlen, um die Entwicklung größerer und fortgeschrittener Tumoren (Shamblin-Klasse III) zu verhindern, die mit einer höheren Morbidität und Mortalität zusammenhängen. Die vollständige chirurgische Entfernung von CBTs kann aufgrund ihrer Nähe zu den wichtigsten kardiovaskulären Strukturen sowie der komplexen Anatomie des Halses technisch schwierig sein. Während der Operation sollten alle neurovaskulären Strukturen identifiziert werden, um die Häufigkeit von Komplikationen zu verringern. Die proximale und distale Kontrolle der Halsschlagadern mit Ligation der Äste ist wichtig, um die vollständige Tumorexzision zu erreichen. Zusammenfassend ist die chirurgische Exzision von CBTs ein sehr effektives und sicheres Verfahren mit einer geringen Rate schwerer neurovaskulärer Komplikationen und Mortalität. Früherkennung und vollständige chirurgische Entfernung von CBTs verbessern die Ergebnisse.Sevilla García MA, Llorente Pendás JL, Rodrigo Tapia JP, García Rostán G, Suárez Fente V, et al. (2007) Kopf-Hals-Paragangliome: Revision von 89 Fällen bei 73 Patienten. Acta Otorrinolaringol Esp 58: 94-100.
Leave a Reply