Vor- und Nachteile von Pränataltests
Ziel des pränatalen Screenings und der Diagnose ist es, Chromosomenanomalien, genetische Zustände und strukturelle Anomalien des Fötus vor der Geburt zu identifizieren.Die Screening- und Diagnosemöglichkeiten umfassen eine Reihe von nicht-invasiven und invasiven Tests in verschiedenen Stadien der Schwangerschaft und haben in den letzten 40 Jahren sprunghaft zugenommen, parallel zu signifikanten sozialen und demografischen Veränderungen in dieser Zeit.
In Australien betrug das Durchschnittsalter der gebärenden Frauen im Jahr 2013 30,1 Jahre, verglichen mit 29,5 Jahren im Jahr 2003, während der Anteil der Mütter ab 35 Jahren von 19% im Jahr 2003 auf 22% im Jahr 2013 stieg und das Durchschnittsalter der erstgeborenen Mütter ebenfalls stieg, von 27,8 Jahren im Jahr 2003 auf 28,6 Jahre im Jahr 2013.1
Vor vierzig Jahren war das um Schwangerschaften mit einem Risiko für Chromosomenanomalien zu identifizieren. Seitdem hat die Verfügbarkeit von immer billigeren und genaueren nicht-invasiven pränatalen Tests dazu geführt, dass Frauen jeden Alters nun verbesserte pränatale Testoptionen haben können.Angesichts der vielen Möglichkeiten für pränatale Tests fühlen sich einige Paare möglicherweise überfordert, während es für Kliniker möglicherweise schwierig ist, mit allen Details der neuen Tests Schritt zu halten. Die Beratung ist jedoch von entscheidender Bedeutung, um sicherzustellen, dass Paare den Testprozess aus physischer, emotionaler, praktischer und finanzieller Sicht vollständig kennen.
Die erste und wichtigste Frage ist: sollte das Paar pränatale Tests überhaupt in Betracht ziehen? Einige Paare diskutieren das Problem erst, wenn sie schwanger werden, und viele haben nie die Möglichkeit in Betracht gezogen, ein Baby mit einem Chromosomenproblem wie dem Down-Syndrom oder einem Geburtsfehler wie der Lippenspalte zu bekommen.Andererseits bedeutet eine verbesserte Gesundheitskompetenz heutzutage, dass viele Paare informiert und proaktiv sind, und einige möchten, dass jeder verfügbare Test sicherstellt, dass ihre Babys gesund sind.
Die nächste Frage bezieht sich darauf, welche Tests durchgeführt werden sollen und ob es sich um Screening- oder Diagnosetests handeln sollte. Per Definition befragt ein Screening-Test eine Population, um diejenigen Personen zu identifizieren, die ein erhöhtes Risiko für eine bestimmte Erkrankung haben, während ein diagnostischer Test bestimmt, ob eine Person eine bestimmte Erkrankung hat. Im Zusammenhang mit pränatalen Tests umfassen Screening-Tests Ultraschalluntersuchungen, biochemisches Screening und nicht-invasive pränatale Tests (NIPT), während diagnostische Tests Chorionzottenproben (CVS) und Amniozentese sind.Wenn wir mit Paaren über Tests sprechen, gibt es schließlich die praktischen Fragen der Kosten und des Zugangs, die in hohem Maße vom sozioökonomischen Status des Patienten beeinflusst werden. Viele hochwertige Ultraschall-Dienstleistungen und andere Tests sind nicht Medicare-rabattfähig und daher für einige Patienten unerschwinglich.Natürlich, nur weil ein Test verfügbar ist, bedeutet das nicht, dass er durchgeführt werden sollte, und Paare, die sich auf pränatale Tests einlassen, müssen dies mit offenen Augen tun, um nicht auf einer alptraumhaften Achterbahnfahrt zu landen, wenn sie für „alle Tests“ bezeichnet werden.
Zu diesem Zweck ist eine Beratung vor dem Test von entscheidender Bedeutung, damit Paare die altersbedingten Chancen der Mutter auf ein Baby mit einem großen Chromosomenproblem verstehen und diese dann gegen die Risiken und Vorteile der verschiedenen angebotenen Tests abwägen können.Paare müssen genau verstehen, was die Tests erkennen können und was nicht, und vor allem genau, warum sie den Test haben. In diesem Stadium müssen schwierige Fragen beantwortet werden: Würden sie einen Schwangerschaftsabbruch in Betracht ziehen, wenn bei einem Fötus das Down-Syndrom diagnostiziert würde? Würde die Diagnose das Management und die Planung der Entbindung informieren, wenn bei einem Fötus mit Down-Syndrom auch ein schwerwiegender Herzfehler festgestellt würde, der eine Neugeborenenherzoperation erfordert?
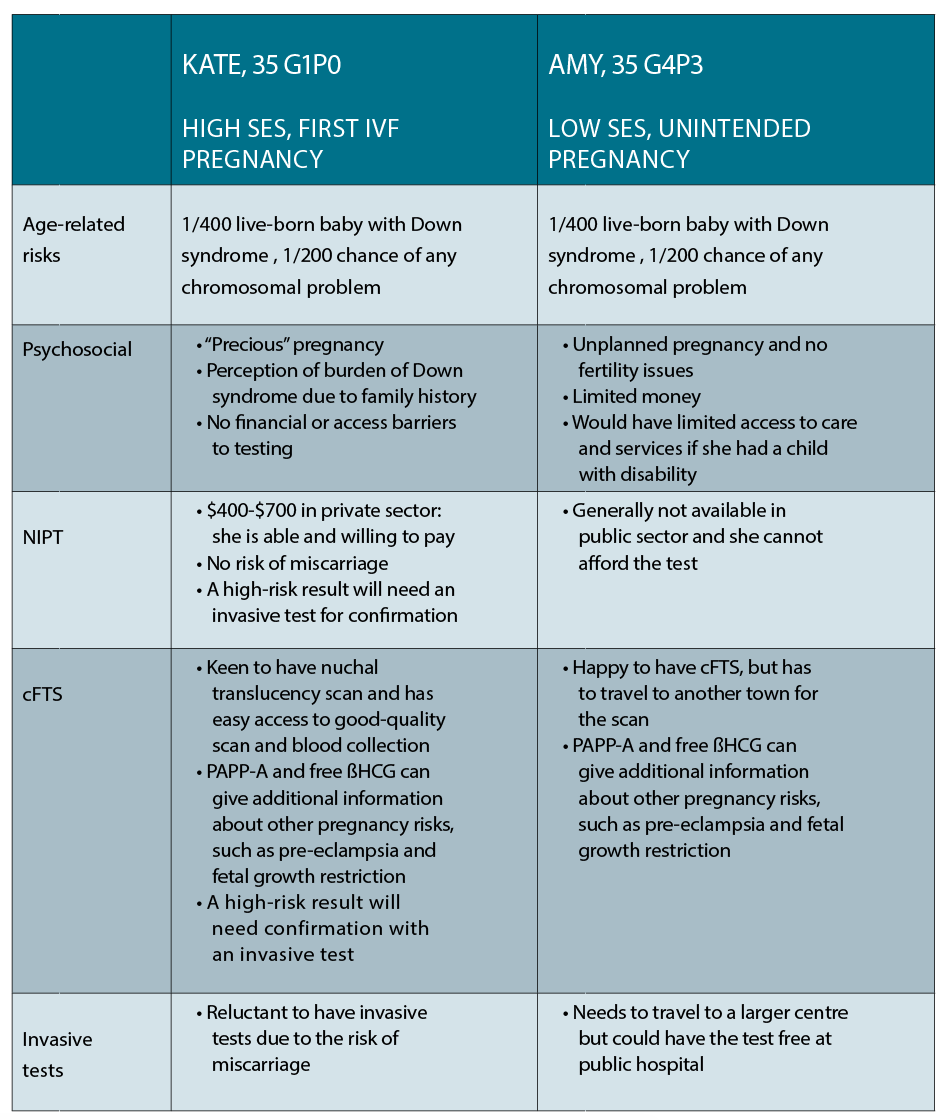
Dieser Artikel behandelt zwei gängige Fallszenarien und die Palette der pränatalen Testoptionen, die für beide verfügbar sind.
Fall 1
Kate ist eine 35-jährige Unternehmensanwältin, die in der Innenstadt lebt und ihre erste Schwangerschaft in ihrem vierten IVF-Zyklus gezeugt hat. Sie ist jetzt 10 Wochen schwanger und möchte wissen, welche Möglichkeiten ihr für die Pränataldiagnostik zur Verfügung stehen. Sie hat eine Cousine mit Down-Syndrom und ist sehr besorgt über ihr eigenes Risiko, ein Baby mit der gleichen Erkrankung zu bekommen.
Fall 2
Amy ist ebenfalls 35 Jahre alt und lebt in einer kleinen Stadt in NSW. Sie und ihr Partner haben drei kleine Kinder und kämpfen finanziell, und sie ist 10 Wochen in eine unbeabsichtigte Schwangerschaft. Sie möchte ihre Möglichkeiten für vorgeburtliche Tests kennenlernen, da eine ihrer Freundinnen kürzlich ein Kind mit Down-Syndrom zur Welt gebracht hat.

Paare müssen genau verstehen, was die Tests erkennen können und was nicht
NICHT-INVASIVE TESTS
In einem frühen ersten Trimester oder später wird Ultraschall zwischen sieben und 12 Wochen durchgeführt und ist nützlich, um das Vorhandensein einer lebensfähigen Schwangerschaft zu bestätigen und festzustellen, ob eine Mehrlingsschwangerschaft. Es ermöglicht auch eine genaue Datierung der Schwangerschaft, hilft beim Ausschluss einer Eileiterschwangerschaft und bei der Lokalisierung der Plazenta. Es wird nicht durchgeführt, um Geburtsfehler zu erkennen.Ein Nackentransparenz-Scan wird zwischen 11 Wochen und drei Tagen und 13 Wochen und sechs Tagen (fetale Kronenrumpflänge von 45-84mm) durchgeführt, idealerweise als Teil des „First Trimester Combined Screening“. Nackentransparenz ist ein flüssigkeitsgefüllter Raum im hinteren Teil des fetalen Halses, der durch Ultraschall gemessen werden kann. Es ist allgemein anerkannt, dass je breiter die Nackentransparenz ist, Desto größer ist das Risiko von fetalen Anomalien, einschließlich Chromosomenproblemen wie dem Down-Syndrom, sowie strukturelle Herzfehler und einige einzelne Genstörungen.
Bisher wurde empfohlen, den Nackentransparenz-Scan in Verbindung mit einem biochemischen Screening der Mutter als kombiniertes Ersttrimester-Screening (CFTs) durchzuführen, das PAPP-A und freies ßHCG misst, um die Erkennungsraten des Down-Syndroms zu verbessern.
Allein der Nackentransparenz-Scan weist eine Erkennungsrate von etwa 65% bis 70% für das Down-Syndrom auf, und mit der Zugabe von Serummarkern wie PAPP-A und freiem Beta-HCG, die beide als Vielfache des Medians (MoMs) angegeben wurden, steigt diese auf etwa 90% mit einer falsch positiven Rate von 5%.
In den meisten Fällen sind diese Tests beruhigend und bieten Paaren Sicherheit, ohne die Schwangerschaft zu gefährden,
was bei invasiven Tests wie CVS oder Amniozentese auftreten kann.Mit der Verfügbarkeit von nicht-invasiven pränatalen Tests ist eine Debatte über den Wert des kombinierten Ersttrimester-Screenings für das Down-Syndrom entstanden, obwohl viele argumentieren, dass der 12-Wochen-Scan immer noch eine Rolle bei der Identifizierung von strukturellen Anomalien und anderen Problemen spielt das könnte sich negativ auf das Schwangerschaftsergebnis auswirken.2
Ultraschall der fetalen Morphologie wird nach 18 bis 20 Wochen durchgeführt und kann bis zu 50% der wichtigsten strukturellen Anomalien erkennen. Es wird nicht als primärer Screening-Test für das Down-Syndrom empfohlen. Die Empfindlichkeit des Scans bei der Erkennung von Missbildungen wird durch eine Reihe von Faktoren beeinflusst, darunter die Art der Missbildung, die Fähigkeiten und Erfahrungen des Bedieners, die Qualität des Ultraschallgeräts, der Habitus des mütterlichen Körpers und die Position der Plazenta.
NICHT-INVASIVE PRÄNATALE TESTS
Eine im mütterlichen Blut nachweisbare fetale genetische Probe, die auf eine genaue pränatale Diagnose getestet werden kann, ist seit langem der heilige Gral der pränatalen Tests. Verbesserungen in der DNA-Technologie haben schließlich zu der Fähigkeit geführt, zirkulierende fetale DNA im mütterlichen Blut zu isolieren und zu messen.3
Etwa 10% bis 15% der DNA im mütterlichen Blut sind fetalen Ursprungs und stammen aus intakten fetalen Zellen sowie aus zirkulierender zellfreier fetaler DNA (ccffDNA), die überwiegend aus dem Abbau von Plazentazellen stammt. Die ccffDNA wird innerhalb weniger Stunden nach der Entbindung aus dem mütterlichen Kreislauf entfernt, und fetale DNA, die während einer Schwangerschaft nachgewiesen wurde, repräsentiert daher DNA des aktuellen Fötus.
Bei der NIPT werden die zellfreien Chromosomenfragmente gemessen und die quantitativen Unterschiede verwendet, um Aneuploidie-Schwangerschaften von nicht betroffenen zu unterscheiden. Zum Beispiel haben Föten mit Down-Syndrom einen messbaren und statistisch signifikanten Anstieg der Anzahl der Chromosom-21-Fragmente.
ccffDNA spiegelt jedoch wie die Chorionzottenprobenahme eher plazentare als fetale DNA wider, was bei der Beratung und Diskussion potenzieller invasiver Testoptionen berücksichtigt werden muss. Dies kann zu zytogenetisch mehrdeutigen Ergebnissen führen, die durch Faktoren wie Plazentamosaik verursacht werden.Zahlreiche Biotechnologieunternehmen haben verschiedene NIPT-Plattformen mit euphemistischen Namen wie Harmony und Panorama auf den Markt gebracht, die groß angelegte nicht-invasive pränatale Tests auf fetale Aneuploidie wie Trisomie 13, 18 und 21 und häufige Geschlechtschromosomenanomalien wie das Turner-Syndrom ermöglichen.
Die Hauptvorteile von NIPT sind, dass es nicht-invasiv ist, ab einer Schwangerschaft von neun Wochen verfügbar ist und eine hohe Sensitivität und Spezifität aufweist, obwohl es per Definition eher ein Screening als ein diagnostischer Test ist. Etwa 25% der Chromosomenanomalien werden jedoch von NIPT nicht erkannt, und daher sollten invasive Tests Frauen mit erhöhtem Risiko für eine Chromosomenanomalie angeboten werden, beispielsweise bei einer erhöhten Nackentransparenzmessung oder bei CFTs oder bei Frauen mit einer im Ultraschall festgestellten strukturellen Anomalie.4
Es gibt auch einen praktischen Nachteil im australischen Umfeld, da NIPT nicht öffentlich finanziert wird, was zu einer Ungleichheit des Zugangs führt. Es ist noch nicht festgelegt, wie NIPT in die routinemäßige pränatale Screening-Praxis integriert werden sollte oder was der kostengünstigste Weg ist, dies zu tun.Viele Experten befürworten derzeit das Kontingent-Screening-Modell, bei dem alle Frauen CFTs haben und denen mit hohem Risiko für das Down-Syndrom (>1/50) invasive Tests angeboten werden; diejenigen mit mittlerem Risiko zwischen 1/50 und 1/300 haben die Wahl zwischen NIPT oder invasiven Tests; und diejenigen mit geringem Risiko (<1/300) werden beruhigt und weitere Tests.5
INVASIVE ODER DIAGNOSTISCHE TESTS
In den letzten Jahren ist die Anzahl invasiver pränataler Testverfahren erheblich zurückgegangen, hauptsächlich aufgrund der Verfügbarkeit verbesserter nicht-invasiver Tests.6 Die Hauptindikationen für die Durchführung invasiver Tests sind jetzt eher die pränatale Diagnose von Einzelgenstörungen (Mendelschen Störungen) als der Nachweis von Aneuploidie.
Die Chorionzottenprobenahme ist ein invasiver Test, der in der 11. bis 13. Schwangerschaftswoche durchgeführt wird, entweder über einen transvaginalen oder transabdominalen Ansatz, abhängig von der Präferenz des Operateurs und der Lage der Plazenta. Die verfahrensbedingte Fehlgeburtenrate ist niedrig (<1%), bleibt aber dennoch ein Hindernis für einige Frauen, insbesondere bei Frauen mit Unfruchtbarkeit oder Schwangerschaftsverlust in der Vorgeschichte.
Es besteht eine 1% ige Chance, mit CVS ein nicht schlüssiges Ergebnis zu erzielen. Dies ist in der Regel auf einen begrenzten Plazenta-Mosaik zurückzuführen, ein bekanntes Phänomen, das mit niedrigem PAPP-A und nachteiligen Schwangerschaftsergebnissen verbunden sein kann, einschließlich fetaler Wachstumsbeschränkung und frühem Schwangerschaftsverlust, selbst wenn der Fötus einen normalen Karyotyp hat. Wenn die Ergebnisse von CVS mehrdeutig sind, werden weitere Tests – im Allgemeinen Amniozentese – durchgeführt, um zu klären, ob die Chromosomenanomalie wirklich im Fötus vorhanden ist oder auf die Plazenta beschränkt ist.
Die Amniozentese wird nach 15 Wochen durchgeführt und ist auch mit einem kleinen (<) verbunden.5%) Risiko einer Fehlgeburt. Die Amniozentese gilt als Goldstandard, da die aus Fruchtwasser gewonnenen fetalen Zellen aus mehreren fetalen Geweben einschließlich der Harnwege und der Haut stammen und somit den fetalen Karyotyp wirklicher repräsentieren als die aus der Plazenta gewonnenen. Der Hauptnachteil der Amniozentese gegenüber CVS ist der spätere Zeitpunkt und damit eine fortgeschrittenere Schwangerschaft, wenn die Ergebnisse vorliegen.Derzeit haben sich die meisten diagnostischen Labors von der zytogenetischen Analyse (Karyotyp) als Standardtest entfernt und molekulare Techniken, einschließlich der quantitativen fluoreszierenden Polymerase-Kettenreaktion (QF-PCR), übernommen. Die QF-PCR ist billiger und weniger arbeitsintensiv als die Standard-Karyotypanalyse, und die Ergebnisse werden schneller erhalten (innerhalb von 24-48 Stunden im Vergleich zu 10-14 Tagen), da für die Technik keine Kultivierung fetaler Zellen erforderlich ist.Während die QF-PCR in der Lage ist, die häufigsten Aneuploidien mit den Chromosomen 13, 18, 21 und den Geschlechtschromosomen zu diagnostizieren, kann sie andere seltene Chromosomenanomalien nicht erkennen. Es kann auch nicht festgestellt werden, ob eine Trisomie auf Nicht-Disjunktion (d. H. Häufige, altersbedingte Aneuploidie) oder Translokation zurückzuführen ist, die seltener, aber besorgniserregend ist, da sie vererbt werden kann und mit einem erhöhten Rezidivrisiko in zukünftigen Schwangerschaften verbunden ist.Chromosomenmikroarray, auch bekannt als molekulare Karyotypisierung, ist als eine der Hauptuntersuchungen zur Beurteilung von Babys und Kindern mit strukturellen Anomalien und geistiger Behinderung etabliert. Es analysiert Chromosomen mit einer viel höheren Auflösung (im Allgemeinen <2,5 kb oder 250.000 Basenpaare) im Vergleich zu der 5 MB bis 10 MB Auflösung eines Standard-Karyotyps oder einer zytogenetischen Studie, um kleine chromosomale Duplikationen und Deletionen zu erkennen.Zunehmend wird Microarray in der pränatalen Umgebung eingesetzt, wo es schwer zu interpretierende Ergebnisse liefern kann, die als „Varianten mit unsicherer Signifikanz“ bezeichnet werden. Aus diesem Grund sollte Chromosomen-Microarray nur mit entsprechender Beratung vor und nach dem Test und nur in Situationen angeboten werden, in denen es klinisch indiziert ist. Bei Hochrisikoschwangerschaften, bei denen eine strukturelle Anomalie oder eine erhöhte Nackentransparenzmessung festgestellt wurde, konnte gezeigt werden, dass Microarray die diagnostische Ausbeute um etwa 6% verbessert.7
Die Präimplantationsdiagnostik ist jetzt für Patienten mit erhöhtem Risiko für Aneuploidie oder eine einzelne Genstörung verfügbar. Sie sind jetzt in der Lage, sich einer IVF zu unterziehen und Embryonen am fünften Tag vor dem Embryotransfer in die Gebärmutter biopsieren und mittels genetischer Präimplantationsdiagnostik testen zu lassen.
Die PID wird zunehmend von Paaren angewendet, die eine Schwangerschaft mit einer bestimmten genetischen Erkrankung oder Chromosomenanomalie vermeiden möchten. Obwohl die PID nicht 100% genau ist, kann sie das Risiko einer betroffenen Schwangerschaft und damit die Notwendigkeit, einen Schwangerschaftsabbruch in Betracht zu ziehen, erheblich reduzieren.
Es gibt zwei Haupttypen der genetischen Präimplantationsdiagnostik:
Test auf Aneuploidie: Dies wird bei Paaren angewendet, bei denen das Risiko einer Aneuploidie aufgrund des fortgeschrittenen Alters der Mutter, der ausgeglichenen Translokation der Eltern, der wiederkehrenden Fehlgeburt und des Implantationsfehlers besteht;
Test auf eine einzelne Genstörung: dies wird bei Paaren angewendet, bei denen das Risiko besteht, ein Kind mit einer einzelnen Genstörung zu bekommen, einschließlich autosomal-rezessiver, X-chromosomaler oder autosomal-dominanter Erkrankungen. In diesen Situationen muss die spezifische molekulare oder DNA-Diagnose identifiziert werden, bevor die PID angeboten werden kann.
Es ist wichtig, dass Paare, die IVF und PID in Betracht ziehen, zur angemessenen Beratung überwiesen werden, da sie sich der physischen, emotionalen und finanziellen Aspekte dieser Verfahren voll bewusst sein müssen.
Dr. Kennedy ist Director MotherSafe RHW und Conjoint Lecturer School of Women’s and Children’s Health an der UNSW
1. AIHW Australiens Mütter und Babys 2013 in Kürze
2. Die Ergebnisse wurden veröffentlicht in: McLennan A, Palma-Dias R, da Silva Costa F, et al. Nichtinvasive Pränataltests in der klinischen Routinepraxis – ein Audit von NIPT und kombiniertem Ersttrimester-Screening in einer nicht ausgewählten australischen Bevölkerung. ANZJOG 2016; 56:22-28.
3. Lo YMD, Corbetta N, Chamberlain PF, Rai V, Sargent IL, Redman CWG, Wainscoat JS. 1997. Anwesenheit von fötaler DNA in mütterlichem Plasma und Serum. Lanzette 350, 485-4874:
4. Petersen OB1, Vogel I, Ekelund C, Hyett J, Tabor A. Mögliche diagnostische Konsequenzen der Anwendung nicht-invasiver pränataler Tests: Bevölkerungsbasierte Studie aus einem Land mit bestehendem Ersttrimester-Screening. Ultraschall Obstet Gynecol. 2014 Beschädigen;43(3): 265-71.
5. Hui L, Hyett J Nichtinvasive pränatale Tests für Trisomie 21; Herausforderungen für die Umsetzung in Australien. ANZJOG 2013; 53(5):416-424.
6. Hui L, Muggli EE, Halliday JL. Bevölkerungsbasierte Trends beim pränatalen Screening und bei der Diagnose von Aneuploidie: eine retrospektive Analyse von 38 Jahren landesweiter Daten. BJOG 2016; 123(1):90-7
7. Wapner RJ et al Chromosomal microarray versus karyotyping for prenatal diagnosis N Engl J Med 2012; 367:2175-2184

Leave a Reply