fördelar och nackdelar med prenatal testning
syftet med prenatal screening och diagnos är att identifiera kromosomala anomalier, genetiska tillstånd och strukturella abnormiteter hos fostret före födseln.
screenings-och diagnostikalternativen involverar en rad icke-invasiva och invasiva tester i olika graviditetsstadier och har avancerat i språng under de senaste 40 åren, parallellt med betydande sociala och demografiska förändringar under den tiden.
i Australien 2013 var medelåldern för kvinnor som födde 30,1 år jämfört med 29,5 år 2003, medan andelen mödrar i åldern 35 år och äldre ökade från 19% 2003 till 22% 2013, och medelåldern för första gången mödrar ökade också, från 27,8 år 2003 till 28,6 år 2013,1
för fyrtio år sedan var moderns ålder det enda screeningverktyget som fanns tillgängligt att identifiera graviditeter i riskzonen för kromosomala anomalier. Sedan dess har tillgängligheten av alltmer billiga och exakta icke-invasiva prenatala tester inneburit att kvinnor i alla åldrar nu kan ha förbättrat prenatala testalternativ.
När man står inför de många alternativen för prenatal testning kan vissa par känna sig överväldigade, medan kliniker kan ha svårt att hålla jämna steg med alla detaljer i de nya testerna. Men rådgivning är avgörande för att säkerställa par är fullt medvetna om testprocessen från fysisk, emotionell, praktiska och ekonomiska perspektiv.
den första och viktigaste frågan att ställa är: ska paret överväga prenatal testning alls? Vissa par diskuterar aldrig frågan förrän de blir gravida, och många har aldrig övervägt möjligheten att få ett barn med ett kromosomproblem, såsom Downs syndrom eller en födelsedefekt, såsom klyftläpp.
å andra sidan innebär dessa dagar förbättrad hälsokunskap att många par är informerade och proaktiva, och vissa vill ha varje test tillgängligt för att säkerställa att deras barn är friska.
nästa fråga gäller vilket test / s som ska ha, och om dessa ska vara screening eller diagnostiska tester. Per definition undersöker ett screeningtest en befolkning för att identifiera de individer som har ökad risk att ha ett visst tillstånd, medan ett diagnostiskt test avgör om en individ har ett särskilt tillstånd. I samband med prenatal testning inkluderar screeningtester ultraljudsskanningar, biokemisk screening och icke-invasiv prenatal testning (NIPT), medan diagnostiska tester är korionisk villusprovtagning (CVS) och amniocentes.slutligen, när man pratar med par om testning, finns det praktiska frågor om kostnad och tillgång, som i stor utsträckning påverkas av patientens socioekonomiska status. Många högkvalitativa ultraljudstjänster och andra tester är inte Medicare rebatable och därför oöverkomliga för vissa patienter.naturligtvis, bara för att ett test är tillgängligt betyder det inte att det ska utföras, och par som påbörjar prenatal testning måste göra det med ögonen öppna för att undvika att hamna på en mardrömslig berg-och dalbana när de hänvisas till ”alla tester”.
för detta ändamål är rådgivning före testet avgörande så att par förstår moderns åldersrelaterade chanser för ett barn med ett stort kromosomalt problem och kan sedan väga upp dessa mot riskerna och fördelarna med de olika testerna som erbjuds.
par måste förstå exakt vad testerna kan och inte kan upptäcka, och mest grundläggande, exakt varför de har testet. Svåra frågor måste besvaras i detta skede: skulle de överväga att avsluta en graviditet om ett foster diagnostiserades med Downs syndrom? Skulle diagnosen informera ledningen och planeringen för leverans om ett foster med Downs syndrom också visade sig ha en stor hjärtfel som kräver neonatal hjärtkirurgi?
denna artikel behandlar två vanliga fallscenarier och utbudet av prenatala testalternativ tillgängliga för båda.
Case 1
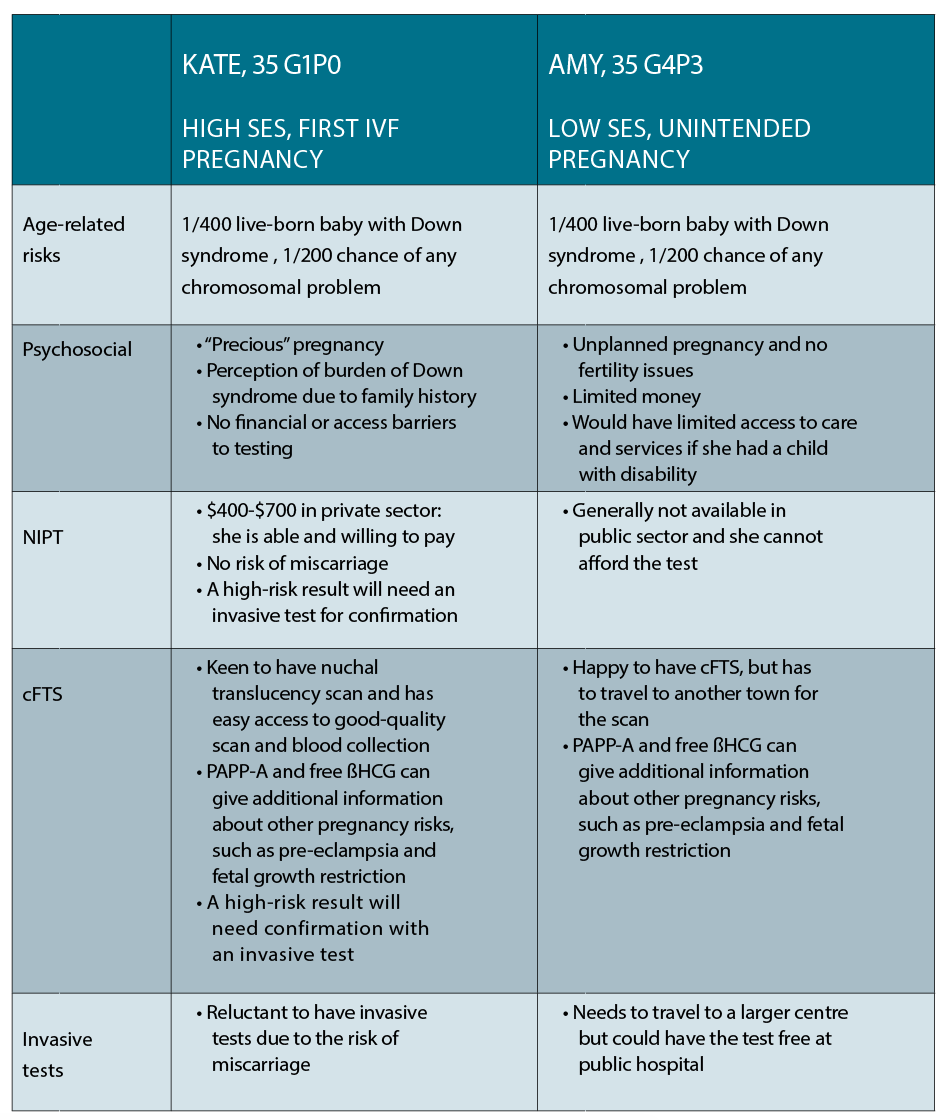
Kate är en 35-årig företagsadvokat som bor i innerstaden, som har tänkt sin första graviditet på sin fjärde cykel av IVF. Hon är nu 10 veckor gravid och vill veta de alternativ som finns för henne för prenatal diagnos. Hon har en kusin med Downs syndrom och är mycket bekymrad över sin egen risk att få ett barn med samma tillstånd.
Case 2
Amy är också 35 år gammal och bor i en liten stad i NSW. Hon och hennes partner har tre små barn och kämpar ekonomiskt, och hon är 10 veckor in i en oavsiktlig graviditet. Hon vill veta sina alternativ för prenatal testning som en av hennes vänner nyligen födde ett barn med Downs syndrom.

par måste förstå exakt vad testerna kan och inte kan upptäcka
icke-invasiv testning
en tidig första trimester, eller datering, ultraljud utförs mellan sju och 12 veckor, och är användbar för att bekräfta förekomsten av en livskraftig graviditet och graviditet bestämma om det finns en multipelgraviditet. Det tillåter också exakt Dejting av dräktighet, hjälper till att utesluta en ektopisk graviditet och lokalisera moderkakan. Det utförs inte för att upptäcka fosterskador.
en nuchal translucency scan utförs mellan 11 veckor och tre dagar, och 13 veckor och sex dagar (fetal crown rump längd av 45-84mm), helst som en del av ”första trimestern kombinerad screening”. Nackuppklarning är ett vätskefyllt utrymme på baksidan av fosterhalsen som kan mätas med ultraljud. Det är välkänt att ju bredare nackuppklarningen är, desto större är risken för fosteranomalier, inklusive kromosomala problem som Downs syndrom, liksom strukturella hjärtfel och vissa enskilda genstörningar.hittills har rekommendationen varit att nuchal translucency scan ska göras i samband med en maternal biokemisk screening som en kombinerad första trimesterskärm (CFT), som mäter PAPP-A och gratis Aci HCG för att förbättra Downs syndromdetekteringshastigheter.
enbart har nuchal translucency scan en detekteringshastighet på cirka 65% till 70% för Downs syndrom, och med tillsats av serummarkörer såsom PAPP-A och fri beta-HCG, båda rapporterade som multiplar av medianen (MoMs), ökar detta till cirka 90% med en falsk positiv hastighet på 5%.
i de flesta fall kommer dessa tester att vara lugnande och erbjuda par sinnesro utan att riskera graviditeten, vilket kan uppstå med invasiva tester som CVS eller amniocentes.
med tillgången till icke-invasiv prenatal testning har debatt uppstått om värdet av kombinerad första trimester screening för Downs syndrom, även om många hävdar att 12-veckors skanning fortfarande har en roll att spela för att identifiera strukturella anomalier och andra problem som kan påverka graviditetsutfallet negativt.2
Fostermorfologi ultraljud utförs vid 18 till 20 veckor och kan upptäcka upp till 50% av stora strukturella anomalier. Det rekommenderas inte som ett primärt screeningtest för Downs syndrom. Skanningens känslighet vid detektering av missbildningar påverkas av ett antal faktorer, inklusive missbildningens Art, operatörens skicklighet och erfarenhet, ultraljudsmaskinens kvalitet, moderkroppens habitus och placentans position.
icke-invasiv PRENATAL testning
ett fetalt genetiskt prov som kan detekteras i moderblod, som kan testas för noggrann prenatal diagnos, har länge varit den heliga gralen för prenatal testning. Förbättringar i DNA-teknik har så småningom lett till förmågan att isolera och mäta cirkulerande fetalt DNA i moderns blod.3
cirka 10% till 15% av DNA i moderblod är fetalt ursprung och kommer från intakta fosterceller såväl som cirkulerande cellfritt foster-DNA (ccffDNA), som huvudsakligen härrör från nedbrytningen av placentaceller. CcffDNA rensas inom timmar efter leverans från moderns cirkulation, och fetalt DNA som detekteras under en graviditet representerar därför DNA från det nuvarande fostret.
NIPT innebär att man mäter de cellfria kromosomfragmenten och använder de kvantitativa skillnaderna för att skilja aneuploidigraviditeter från de som inte påverkas. Till exempel kommer foster med Downs syndrom att ha en mätbar och statistiskt signifikant ökning av antalet kromosom 21-fragment.liksom provtagning av korionisk villus återspeglar ccffDNA placenta snarare än fetalt DNA, vilket måste beaktas vid rådgivning och diskussion om potentiella invasiva testalternativ. Detta kan returnera cytogenetiskt tvetydiga resultat orsakade av faktorer som placenta mosaicism.
många bioteknikföretag har lanserat olika NIPT-plattformar med eufemistiska namn som Harmony och Panorama, vilket möjliggör storskalig icke-invasiv prenatal testning för fetal aneuploidi, såsom trisomi 13, 18 och 21, och vanliga könskromosomanomalier, såsom Turners syndrom.
de främsta fördelarna med NIPT är att det är icke-invasivt, tillgängligt från nio veckors graviditet och har hög känslighet och specificitet, även om det per definition är en screening snarare än ett diagnostiskt test. Omkring 25% av kromosomala anomalier kommer emellertid inte att detekteras av NIPT, och därför bör invasiv testning erbjudas kvinnor med ökad risk för kromosomal anomali, till exempel vid ökad nuchal translucensmätning eller CFT, eller de med en strukturell anomali detekterad på ultraljud.4
det finns också en praktisk nackdel i den australiensiska inställningen, eftersom NIPT inte är offentligt finansierat, vilket leder till ojämlikhet av tillgång. Det är ännu inte fastställt hur NIPT bör införlivas i rutinmässig prenatal screeningpraxis, eller vad det mest kostnadseffektiva sättet är att göra detta.
många experter förespråkar för närvarande kontingentscreeningmodellen där alla kvinnor har CFT, och de med hög risk för Downs syndrom (>1/50) erbjuds invasiv testning; de med mellanliggande risk mellan 1/50 och 1/300 erbjuds ett val av antingen NIPT eller invasiv testning; och de med låg risk (<1/300) erbjuds invasiv testning; de med mellanliggande risk mellan 1/50 och 1/300 erbjuds ett val av antingen NIPT eller invasiv testning; och de med låg risk (< 1/300) är lugnade och erbjöd inte ytterligare tester.5
invasiv eller diagnostisk testning
under de senaste åren har antalet invasiva prenatala testprocedurer minskat avsevärt, främst på grund av tillgången till förbättrad icke-invasiv testning.6 de viktigaste indikationerna för att utföra invasiv testning nu är för prenatal diagnos av enstaka gen (Mendelian) störningar, snarare än för att upptäcka aneuploidi.Chorionic villus provtagning är ett invasivt test som utförs vid 11 till 13 veckors graviditet, antingen via en trans-vaginal eller trans-abdominal tillvägagångssätt, beroende på operatörens preferens och placentans placering. Procedurrelaterad missfall är låg (<1%) men är ändå en barriär för vissa kvinnor, särskilt hos dem med en historia av infertilitet eller graviditetsförlust.
det finns en 1% chans att få ett ofullständigt resultat med CVS. Detta beror vanligtvis på begränsad placentalmosaicism, ett välkänt fenomen som kan associeras med låg PAPP-A och negativa graviditetsresultat, inklusive fostrets tillväxtbegränsning och tidig graviditetsförlust, även om fostret har en normal karyotyp. När resultaten av CVS är tvetydiga utförs ytterligare testning-i allmänhet amniocentes-för att klargöra om den kromosomala anomali verkligen är närvarande i fostret eller är begränsad till moderkakan.
amniocentes utförs efter 15 veckor och är också associerad med en liten (<0.5%) risk för missfall. Amniocentes anses vara guldstandarden, genom att fostercellerna erhållna från fostervätska härrör från flera fostervävnader inklusive urinvägarna och huden och är således mer verkligt representativa för fostrets karyotyp än de som erhålls från placentan. Den största nackdelen med amniocentes över CVS är den senare tidpunkten, och därmed mer avancerad graviditet, när resultaten tas emot.för närvarande har de flesta diagnostiska laboratorier flyttat bort från cytogenetisk analys (karyotyp) som ett standardtest och har antagit molekylära tekniker, inklusive kvantitativ fluorescerande polymeraskedjereaktion (QF-PCR). QF-PCR är billigare och mindre arbetsintensiv än standard karyotypanalys, och resultaten erhålls snabbare (inom 24-48 timmar jämfört med 10-14 dagar) eftersom tekniken inte kräver att fosterceller odlas.
medan QF-PCR kan diagnostisera de vanliga aneuploidierna som involverar kromosomer 13, 18, 21 och könskromosomerna, kan den inte upptäcka andra sällsynta kromosomavvikelser. Det kan inte heller avgöra om en trisomi beror på icke-disjunktion (dvs. vanlig, åldersrelaterad aneuploidi) eller translokation, vilket är sällsynt men oroande, eftersom det kan ärvas och förknippas med ökad återkommande risk vid framtida graviditeter.
Kromosommikroarray, även känd som molekylär karyotypning, är väl etablerad som en av de viktigaste undersökningarna som används för att bedöma spädbarn och barn med strukturella anomalier och intellektuell funktionsnedsättning. Den analyserar kromosomer med en mycket högre upplösning (generellt <2,5 kb eller 250 000 baspar) jämfört med 5MB till 10MB-upplösningen av en standard karyotyp eller cytogenetisk studie för att upptäcka små kromosomala duplikationer och deletioner.
i allt högre grad används mikroarray i prenatal miljö, där det kan ge resultat som är svåra att tolka, kallad ”varianter av osäker betydelse”. Av denna anledning bör kromosommikroarray endast erbjudas med lämplig rådgivning före och efter testet, och endast i situationer där det är kliniskt indicerat. Vid högriskgraviditeter där en strukturell anomali eller ökad nukal translucensmätning har detekterats har mikroarray visat sig förbättra diagnosutbytet med cirka 6%.7
preimplantationsgenetisk diagnos är nu tillgänglig för patienter med ökad risk för antingen aneuploidi eller en enda genstörning. De kan nu genomgå IVF och få embryon biopsierade och testade via preimplantatorisk genetisk diagnos dag fem, före embryoöverföring till livmodern.
PGD används alltmer av par som vill undvika en graviditet som påverkas med ett visst genetiskt tillstånd eller kromosomal anomali. Även om det inte är 100% korrekt kan PGD avsevärt minska risken för att få en drabbad graviditet och därmed behovet av att överväga att graviditeten avslutas.
det finns två huvudtyper av preimplantatorisk genetisk diagnos:
testning för aneuploidi: detta används för par med risk för aneuploidi på grund av avancerad moderålder, föräldrabalanserad translokation, återkommande missfall och implantationsfel;
testning för en enda genstörning: detta används hos par som riskerar att få ett barn med en enda genstörning, inklusive autosomala recessiva, X-länkade eller autosomala dominerande tillstånd. I dessa situationer måste den specifika molekylära eller DNA-diagnosen identifieras innan PGD kan erbjudas.
det är viktigt att par som överväger IVF och PGD hänvisas till lämplig rådgivning eftersom de måste göras fullt medvetna om den fysiska, emotionella och ekonomiska punkten som är relevant för dessa förfaranden.
Dr Kennedy är direktör MotherSafe RHW och Conjoint lector School of Women ’s and Children’ s Health vid UNSW
1. AIHW Australiens mödrar och spädbarn 2013 i korthet
2. En av de mest kända och mest kända. Icke-invasiv prenatal testning i rutinmässig klinisk praxis – en revision av NIPT och kombinerad screening av första trimestern i en icke vald Australisk befolkning. ANZJOG 2016; 56: 22-28.
3. Lo YMD, Corbetta N, Chamberlain PF, Rai V, Sargent IL, Redman CWG, Wainscoat JS. 1997. Närvaro av foster-DNA i moderplasma och serum. Lancet 350, 485-4874:
4. Petersen OB1, Vogel i, Ekelund C, Hyett J, Tabor A. potentiella diagnostiska konsekvenser av att tillämpa icke-invasiv prenatal testning: befolkningsbaserad studie från ett land med befintlig screening för första trimestern. Ultraljud Obstet Gynecol. 2014 Mar; 43 (3):265-71.
5. Hui L, Hyett J icke-invasiv prenatal testning för trisomi 21; utmaningar för implementering i Australien. ANZJOG 2013; 53 (5):416-424.
6. Hui L, Muggli EE, Halliday JL. Befolkningsbaserade trender inom prenatal screening och diagnos för aneuploidi: en retrospektiv analys av 38 års statliga data. BJOG 2016; 123(1):90-7
7. Wapner RJ et al Chromosomal microarray versus karyotyping for prenatal diagnosis N Engl J Med 2012; 367:2175-2184

Leave a Reply