Dr. Shilpa Kshatriya–Nonsustained Ventricular Tachycardia (NSVT)

Shilpa Kshatriya, MD
Nonsustained ventricular tachycardia (NSVT) is defined as 3 or more consecutive beats at a rate of > beats/min and lasting < 30 s.
i vissa inställningar är NSVT en markör för ökad risk för efterföljande ihållande takyarytmier och plötslig hjärtdöd. I andra inställningar har de ingen prognostisk betydelse. NSVT i närvaro av strukturell hjärtsjukdom bär en allvarligare prognos än i frånvaro av hjärtavvikelse.
symtom:
symtom på PVC och NSVT kan inkludera hjärtklappning, bröstsmärta, Pre-synkope, synkope eller hjärtsvikt.
mål för behandling i NSVT:
1.Förebyggande av maligna, ihållande arytmier och plötslig hjärtdöd
2.Eliminering av symtom orsakade av NSVT
symptomkontroll:
NSVT är ofta asymptomatisk men vissa patienter upplever symtom som hjärtklappning, yrsel och andnöd. Alternativ för behandling inkluderar:
- betablockerare – säkra, väl tolererade
- NONDIHYDROPYRIDINKALCIUMKANALBLOCKERARE – kan vara användbara särskilt hos patienter som inte har strukturell hjärtsjukdom
- antiarytmiska läkemedel-för vissa patienter som har frekventa, mycket symptomatiska NSVT inte tillräckligt undertryckta av betablockerare eller kalciumkanalblockerare kan tillsats av antiarytmiska läkemedel vara till hjälp.kateterablation-hos patienter som har mycket frekvent, monomorf NSVT som inte kontrolleras av mediciner eller inte kan eller inte vill ta mediciner, kan kateterablation vara effektiv för att minska eller eliminera NSVT och associerade symtom.
NSVT i uppenbarligen normalt hjärta
följande bör övervägas: ålder, allmänt tillstånd, tidigare sjukdomshistoria, historia av plötslig död och synkopepisoder hos familjemedlemmar och tillstånd som elektrolytstörningar, metabolisk obalans och proarytmisk effekt av läkemedel bör övervägas.
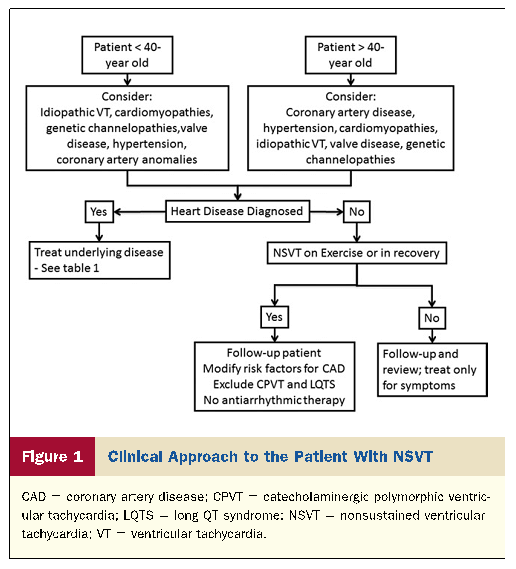
hos patienter > 40 år med episoder av NSVT ischemisk hjärtsjukdom (IHD) bör.
före 40 års ålder bör patienter utvärderas främst för att utesluta nonischemiska orsaker till arytmi, inklusive hypertoni och ventilsjukdom, kardiomyopatier och ärftliga kanalopatier såsom långt QT-syndrom (LQTS), katekolaminerg polymorf VT, Brugadas syndrom och andra tidiga repolariseringssyndrom som vanligtvis förekommer med polymorfa episoder.
När ingen patologi identifieras behöver NSVT ingen annan specifik terapi än symptomkontroll. Uppföljning rekommenderas dock eftersom ärftliga kanalopatier kan förbli latenta i flera år.
idiopatisk VT. Monomorfa episoder av NSVT hos uppenbarligen friska individer beror ofta på idiopatisk ventrikulär utflödesarytmi.
dessa takykardier är adrenergiskt medierade och känsliga för adenosin eller verapamil.
takykardier huvudsakligen (70% till 80%) uppstår i höger ventrikulär utflödeskanal (RVOT) och sällan under det och 20% till 30% från vänster ventrikulär utflödeskanal (LVOT). Takykardin uppträder ofta under träning men försvinner när hjärtfrekvensen ökar och återvänder under återhämtningsperioden.
rvot takykardier producerar ett vänster buntgrenblock (LBBB) mönster med underlägsen axel och r/s övergång vid eller bortom V4. Lvot takykardier kan producera en höger buntgrenblock (RBBB) morfologi med sämre axel och r/s övergång vid V1 eller V2.
hos symtomatiska patienter ska behandlingen riktas mot lindring av takykardirelaterade symtom med betablockerare eller kalciumkanalblockerare och adenosin, om det behövs i en akut miljö. Klass IC-antiarytmiska läkemedel, helst i kombination med betablockerare, kan också prövas. Om medicinering inte är effektiv rekommenderas radiofrekvenskateterablation och lyckas i mer än 80% av fallen med låg risk för återfall under uppföljningen .
NSVT vid hypertoni och ventilsjukdom
det prognostiska värdet av NSVT hos patienter med högt blodtryck (utan bevis för samtidig IHD) förblir oklart. Hos patienter med valvulär sjukdom är inci – densen av NSVT betydande (upp till 25% vid aortastenos och vid signifikant mitral regurgitation) och verkar vara en markör för underliggande lv-patologi. Närvaro av NSVT är vanligtvis förknippad med lv-hypertrofi eller dysfunktion, men det finns inga övertygande bevis för att bevisa att NSVT är en oberoende prediktor för plötslig död hos patienter med ventilsjukdom.
aggressiv behandling av högt blodtryck (inklusive betablockerare) är den behandling som valts hos patienter med högt blodtryck och NSVT.
kranskärlssjukdom
icke–ST-segmenthöjd akuta koronarsyndrom.
I icke-ST-segmenthöjd akuta koronarsyndrom detekteras NSVT hos 18% till 25% av patienterna 2 till 9 dagar efter intag.Samexistensen av NSVT med myokardiell ischemi indikerar 10% risk för plötslig död, med de flesta episoder som inträffar inom de första 3 månaderna efter dokumentationen av NSVT och ischemi.
hjärtinfarkt. Vid akut MI är NSVT under de första 24 timmarna frekvent (45% hos patienter utan trombolys och upp till 75% hos reperfuserade patienter). Efter de första 7 dagarna efter MI detekteras NSVT hos cirka 6,8% till 13,4%. Monomorf NSVT föreslår återinträde vid gränserna för ett ventrikulärt ärr på grund av tidigare MI, medan ischemi för det mesta inducerar polymorf NSVT/VF.
klinisk bedömning av ischemiska patienter med NSVT.
det är viktigt att utföra en ischemisk utvärdering. Akut myokardiell ischemi är en etablerad orsak till polymorfa ventrikulära rytmer. Ischemi kan inducera ihållande eller nonsustained monomorf VT i närvaro av ett myokardialt ärr.
ekokardiografi kan upptäcka tecken på kardiomyopati eller andra strukturella abnormiteter och nedsatt LV-funktion. Holter monitoring är ett värdefullt diagnostiskt verktyg för att upptäcka patienter med NSVT.Den största nyttan av elektrofysiologisk (EPS) testning hos patienter med NSVT och IHD är hos de med LVEF mellan 30% och 40%. I NSVT i samband med minskad LVEF (<40%) är inducerbarhet av ihållande monomorf VT vid baseline EPS associerad med en 2-årig risk för plötslig död eller hjärtstillestånd på 50% jämfört med en 6% risk hos patienter utan inducerbar VT .
behandling av ischemiska patienter med NSVT.Behandlingen av ischemiska patienter med NSVT bör först inkludera behandling för IHD, såsom revaskularisering, betablockerare, statiner och angiotensin II – receptorblockerare eller angiotensinkonverterande enzymhämmare.
LV dysfunktion och hjärtsvikt
hos patienter med ischemisk och nonischemisk hjärtsvikt och LVEF < 30% till 40% är rprevalensen för NSVT 30% till 80%. Vid dilaterad kardiomyopati har NSVT detekterats hos 40% till 50% av patienterna. Den mest användbara riskstratifieraren är LVEF och rekommendationer för ICD baseras huvudsakligen på LVEF och symptomatisk status för hjärtsvikt, dvs NYHA funktionsklass.
hypertrofisk kardiomyopati (HCM)
det finns ingen karakteristisk EKG-morfologi för NSVT hos patienter med HCM. Upp till 20% till 30% av patienterna kan ha NSVT, medan denna andel närmar sig 80% hos patienter med en historia av hjärtstillestånd. NSVT ger en ökad risk för plötslig hjärtdöd vid hypertrofisk kardiomyopati.
betablockerare kan minska risken för plötslig död, men defibrillatorimplantation är valfri terapi i närvaro av högriskfaktorer, inklusive frekvent NSVT åtföljd av synkopehistoria eller familjehistoria av plötslig död vid ung ålder.
de viktigaste riskfaktorerna för plötslig hjärtdöd (SCD)hos HCM-patienter:
- h/o hjärtstillestånd
- spontan ihållande ventrikulär takykardi
- familj H/O prematur SCD
- oförklarligt synkope
- lv tjocklek 30mm
- onormalt BP-svar (hypotensivt) för att utöva
- NSVT
arytmogen höger ventrikulär kardiomyopati
takykardierna i ARVC uppstår från höger kammare och typiskt närvarande med LBBB morfologi med en vänster eller till och med höger axel avvikelse.
ICD verkar vara den terapi som valts hos patienter med hjärtstopp, synkope eller hemodynamiskt dåligt tolererad VT trots antiarytmisk terapi.
slutsatser
NSVT kan förekomma hos uppenbarligen friska individer såväl som de med signifikant hjärtsjukdom. Prognosen beror på det underliggande tillståndet, och i flera kliniska miljöer är det inte känt. Hanteringen av patienter med NSVT syftar till att behandla den underliggande hjärtsjukdomen snarare än själva arytmen, såvida inte allvarliga symtom uppstår.
Leave a Reply