Anestezie dentară: Prezentare generală a agenților injectabili utili pentru terapia parodontală nechirurgicală
Prezentare generală a agenților injectabili utili pentru terapia parodontală nechirurgicală
Laura Webb
procedurile de terapie parodontală nechirurgicală (NSPT) sunt, în general, proceduri elective care necesită anestezice cu durată intermediară (vezi Tabelul 1). Tot ceea ce avem nevoie pentru a oferi anestezie locală sigură și eficientă pacienților noștri ne este disponibil. Deci, cum alegem? Selectarea agenților pentru NSPT trebuie să se bazeze pe profilul pacientului, durata procedurii și necesitatea hemostazei. O prezentare generală a agenților importanți (nume generice) disponibili în Statele Unite este, de asemenea, discutată mai jos, precum și considerațiile generale ale acestora, deoarece se referă la NSPT la pacienții adulți.
agenți și vasoconstrictoare
toate anestezicele locale dentare injectabile disponibile astăzi în America de nord sunt anestezice locale amidice. Acești agenți sunt siguri, nealergenici, de obicei metabolizați în ficat și excretați de rinichi (excepții discutate mai târziu). Sunt, de asemenea, vasodilatatoare ușoare, care au ca rezultat o rată crescută de absorbție anestezică în sânge, un risc crescut de toxicitate sistemică, reducerea duratei de acțiune și creșterea sângerării în zonă.
vasoconstrictorii sunt adăugați la agenții anestezici locali pentru a contracara proprietățile vasodilatatoare. Prin constricția vaselor de sânge din zonă, absorbția este scăzută, rezultând un risc redus de toxicitate sistemică, o durată crescută de acțiune și o hemostază crescută.
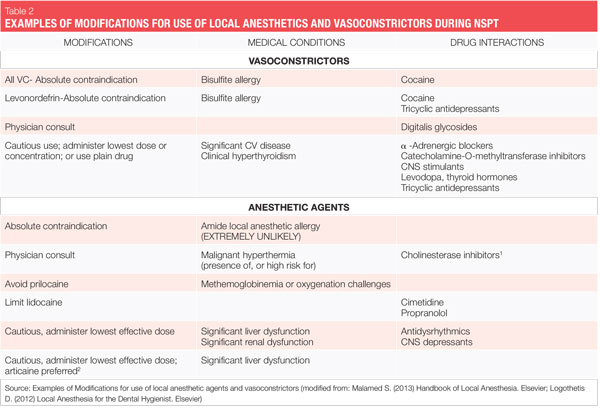
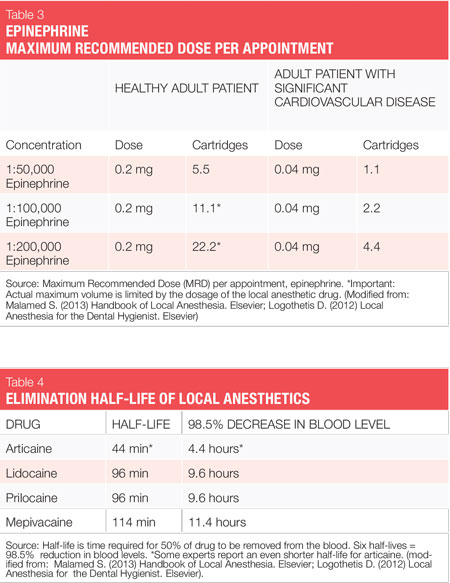
la furnizarea anesteziei locale, trebuie utilizate agenți care conțin vasoconstrictoare, cu excepția cazului în care există un motiv convingător sau o contraindicație absolută de a nu le utiliza.1 o contraindicație absolută descrie o circumstanță în care un medicament nu trebuie administrat în niciun caz, deoarece este nesigur. O contraindicație relativă descrie o circumstanță în care medicamentul poate fi utilizat cu atenție după o analiză atentă a riscului vs.beneficiu și atunci când nu este disponibilă o alternativă mai sigură. Majoritatea pacienților pe care îi tratăm se încadrează în ultima categorie, deoarece există puține contraindicații absolute pentru administrarea de agenți anestezici locali dentari pentru pacienții care sunt eligibili pentru proceduri elective, cum ar fi NSPT (vezi Tabelul 2).cele două vasoconstrictoare care sunt disponibile în SUA sunt epinefrina și levonordefrina. Epinefrina este disponibilă în anestezicele dentare lidocaină, articaină, prilocaină și bupivacaină. În cartușele dentare din SUA, epinefrina este formulată în concentrații de 1: 50.000, 1: 100.000 și 1: 200.000. Trebuie remarcat faptul că durata efectului pentru anestezia pulpară și a țesuturilor moi este în esență aceeași cu toate aceste concentrații vasoconstrictoare și, prin urmare, se recomandă cea mai mică concentrație disponibilă. Concentrațiile de 1:100.000 și 1:200.000 oferă de obicei o hemostază bună pentru NSPT. Agenții cu epinefrină 1: 200.000 pot fi utili atunci când este necesar să se limiteze doza vasoconstrictoare (vezi tabelele 2, 3).1-3 cea mai mare concentrație, 1:50.000, se recomandă numai atunci când este necesară hemostază suplimentară și trebuie administrată într-un volum foarte mic sub formă de injecții de infiltrare (papilare) adiacente locului de sângerare.1-3 Levonordefrina este o șesime la fel de puternică ca epinefrina și este disponibilă numai în 2% mepivacaină și 1:20.000 levonordefrină. Oferă hemostază semnificativ mai mică decât epinefrina și, prin urmare, este mai puțin utilă pentru NSPT. Levonordefrina este absolut contraindicată la pacienții care iau antidepresive triciclice.1 Uneori, din cauza problemelor de fabricație, levonordefrin nu este disponibil.după cum sa discutat mai sus, există puține contraindicații absolute pentru utilizarea unui vasoconstrictor pentru pacienții eligibili pentru NSPT. În majoritatea situațiilor, limitarea cantității de vasoconstrictor pe care o primește un pacient produce un beneficiu adecvat fără a compromite siguranța pacientului.
de exemplu, pacienții cu contraindicație relativă pentru vasoconstrictoare pot primi adesea cea mai mică doză posibilă de epinefrină, pentru a nu depăși doza maximă recomandată „cardiacă” de 0,04 mg pe programare (Vezi tabelul 3). Riscurile utilizării epinefrinei vs. beneficiile trebuie luate în considerare întotdeauna. Amintiți-vă, totuși, că controlul inadecvat al durerii poate duce la eliberarea unor cantități imprevizibile de epinefrină endogenă, depășind probabil doza care ar fi furnizată de igienist. Cu cât un pacient este mai compromis din punct de vedere medical, cu atât este mai mare nevoia de anestezie profundă.1,2
toate cartușele anestezice locale dentare cu vasoconstrictoare conțin conservanți bisulfitici. Bisulfiții se găsesc, de asemenea, în mod obișnuit în alimente și băuturi. A fost raportată hipersensibilitate la bisulfiți, în special la astmatici (2 pacienți care au demonstrat o adevărată alergie la bisulfiți nu trebuie să primească un agent anestezic local care conține vasoconstrictoare (o contraindicație absolută).
agenți specifici
lidocaina-comercializată în 1948, lidocaina a fost primul anestezic local amidic și o mare îmbunătățire față de agenții esteri disponibili anterior. Acesta rămâne standardul de aur prin care toți ceilalți sunt judecați și deține 49% din cota de piață a SUA.4 este compus cu epinefrina ca 2% lidocaină, 1:100.000 epinefrină și 2% lidocaină, 1: 50.000 epinefrină. Lidocaina este absolut contraindicată la pacienții cu alergie adevărată la anestezicele locale de tip amidic (extrem de puțin probabil) sau la pacienții cu alergie cunoscută la bisulfit.
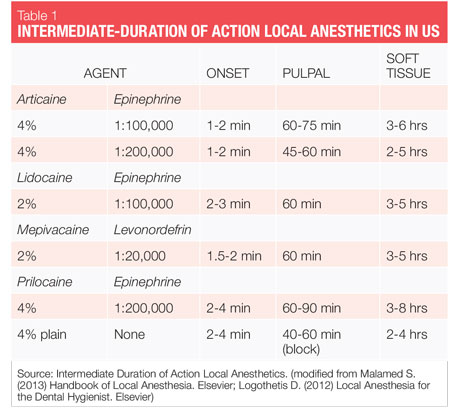
Mepivacaina-comercializată în 1960, este disponibilă sub formă de 2% mepivacaină, 1:20.000 levonordefrină și 3% mepivacaină (simplă). Mepivacaina are un efect vasodilatator mai blând decât majoritatea celorlalte amide și, prin urmare, poate fi utilă la pacienții pentru care vasoconstrictorul este contraindicat și nu poate primi 4% prilocaină simplă.
cu toate acestea, durata acțiunii pentru 3% mepivacaină simplă este scurtă. Mepivacaina este absolut contraindicată la pacienții cu alergie adevărată la anestezicele locale de tip amidic (extrem de puțin probabil) sau cu formularea levonordefrinei 1:20.000, la pacienții cu alergie bisulfită cunoscută sau care iau antidepresive triciclice.prilocaina-comercializată în 1965, prilocaina este mai puțin toxică și mai puțin puternică decât lidocaina sau mepivacaina și oferă o durată de acțiune puțin mai lungă. Este disponibil sub formă de 4% prilocaină 1:200.000 epinefrină și 4% prilocaină (simplu).
o caracteristică interesantă în ceea ce privește Câmpia prilocainei este că nu numai că are un efect vasodilatator mai blând decât majoritatea celorlalte amide, dar, atunci când oferă o injecție bloc, este singura durată intermediară anestezic local simplu. Poate fi o alegere bună pentru pacienții pentru care vasoconstrictorul este contraindicat. Ambele formulări de prilocaină 4% sunt recomandate pacienților cu sensibilitate la epinefrină și care necesită o durată intermediară de acțiune.prilocaina reduce capacitatea de transport a oxigenului din sânge în doze mai mari (doze mai mari decât doza maximă recomandată) și, prin urmare, este relativ contraindicată pentru utilizarea la pacienții cu risc de methemoglobinemie, pacienți cu probleme de oxigenare, cum ar fi anemia celulelor secera, insuficiență cardiacă/respiratorie și, de asemenea, pentru pacienții care primesc acetaminofen sau fenacetină, deoarece nivelurile de methemoglobină sunt crescute.
deoarece prilocaina este metabolizată și în plămâni și rinichi, este metabolizată mai ușor de ficat decât lidocaina sau mepivacaina. În plus, curăță rinichii mai rapid decât alte amide.1 prilocaina este absolut contraindicată la pacienții cu alergie adevărată la anestezicele locale de tip amidic (extrem de puțin probabil) și dacă se utilizează formularea epinefrinei 1:200.000, la pacienții cu alergie cunoscută la bisulfit.
Articaine-Articaine a fost disponibil în Europa din 1976, dar nu a fost comercializat în Statele Unite până în 2000. Este al doilea cel mai popular anestezic local din SUA, deținând în prezent 35,6% din cota de piață a SUA și este principalul anestezic dentar din Canada și Europa.4
popularitatea sa a fost atribuită ratelor mai mari de succes ale injecției legate de solubilitatea crescută a lipidelor și difuzia mai rapidă prin țesuturile dure și moi, inclusiv anestezia rădăcinii palatale cu injecții bucale și anestezia mandibulară cu injecții supraperiostale.Rapoartele 1,5-7 indică, de asemenea, o durată mai profundă și mai lungă a anesteziei.6
clasificat ca o amidă cu caracteristici amidice și esterice, este de 1,5 ori mai puternic decât lidocaina și are o toxicitate similară. În SUA, este compus cu epinefrina ca 4% articaina, 1:100.000 epinefrină și 4% articaină, 1: 200.000 epinefrină. Biotransformarea are loc atât în plasmă, cât și în ficat. Datorită compoziției sale unice și a căii de biotransformare, timpul de înjumătățire plasmatică prin eliminare (timpul necesar pentru eliminarea din sânge a 50% dintr-un medicament) al articainei, raportat de producători,este de numai 44 de minute, 4 mai mult de două ori mai rapid decât toți ceilalți agenți amidici, rezultând un risc scăzut de toxicitate a sistemului (vezi Tabelul 4). Acest lucru este semnificativ, în special, pentru pacienții pentru care poate fi dorită o rată mai mare de biotransformare (copii, compromiși medical, gravide, asistență medicală, boli hepatice etc.). Unii experți raportează că timpul de înjumătățire prin eliminare al articainei este de numai 27 de minute (2,7 ore pentru a scădea nivelul sângelui cu 98,5%)-și mai rapid!1
articaina este absolut contraindicată la pacienții cu antecedente cunoscute de hipersensibilitate la anestezicele locale de tip amidic sau la pacienții cu alergie cunoscută la bisulfit.
alte considerații
au existat unele controverse cu privire la utilizarea a 4% anestezice locale, cum ar fi prilocaina și articaina, în ceea ce privește creșterea neurotoxicității și creșterea riscului de parestezie.1,2,8,9 un singur studiu (Pogrel 2012) a fost de natură clinică și a fost „bazat pe pacienți efectiv văzuți și examinați de un singur clinician.”9 în studiul Pogrel, s-a stabilit că numărul de cazuri de parestezie din articaină a fost proporțional cu cota sa de piață. Alte rapoarte au fost retrospective în natură, bazându-se pe rapoarte de malpraxis, și, prin urmare, poate au fost susceptibile de raportare părtinire.9
într-un studiu recent in vitro privind neurotoxicitatea anestezică locală, s-a concluzionat că articaina a fost cea mai puțin neurotoxică și a avut cel mai favorabil profil de siguranță în comparație cu lidocaina, mepivacaina și prilocaina.8
alți experți afirmă că parestezia este cel mai adesea legată de traume mecanice, nu de traume chimice, deoarece nervul lingual este în calea acului dentar ascuțit în timpul furnizării blocului IA. Această opinie este susținută, în parte, de următoarele:
• 95% din cazurile de parestezie apar în mandibulă (de obicei nervul lingual)
• nu există rapoarte de parestezie după furnizarea injecțiilor Gow-Gates și Vazirani-Akinosi (unde nervul lingual nu se află în vecinătate)
• nu există rapoarte de parestezie după utilizarea articainei în medicină.10
sunt necesare studii suplimentare, deoarece dovezile sunt neconcludente cu privire la un risc mai mare de parestezie cu utilizarea articainei în comparație cu celelalte anestezice locale.
alegem agenți anestezici locali pe baza judecății noastre profesionale, a experiențelor și a profilului pacientului. Informațiile privind dozele, siguranța și eficacitatea agenților sunt în permanență actualizate. Explorarea continuă a literaturii științifice cu privire la agenții anestezici locali este esențială, astfel încât să putem asigura furnizarea eficientă și sigură a anesteziei locale pentru pacienții noștri. RDH
1. Malamed S. (2013) Manual de anestezie locală. Elsevier.
2. Logothetis D. (2012) anestezie locală pentru igienistul dentar. Elsevier.
3. Schwartz PJ. (2013) anestezie, o problemă a clinicilor de Chirurgie Orală și Maxilo-Facială. Elsevier.
4.Septodont. www.septodont.com.
5. Katyal V. eficacitatea și siguranța articainei față de lignocaină în tratamentele dentare: o meta-analiză. J Dent. 2010 aprilie; 38 (4):307-17.
6.Costa CG, Toramano IP, Rocha RG, Francischone CE, Totamano N. perioadele de debut și durată ale articainei și lidocainei pe infiltrarea maxilară. J. prosdent. 2005 octombrie; 94 (4): 381.
7.Batista da Silva C, Berto LA, Volpato MC, Ramacciato JC, Motta RH,Ranali J, Groppo FC. Eficacitatea anestezică a articainei și lidocainei pentru blocul nervos incisiv/mental. J Endod. 2010 Mar; 36 (3):438-41.
8.Malet A, Faure, M, Deletage N, Pereira B, Haas J, Lambert G. efectele citotoxice comparative ale diferitelor anestezice locale asupra liniei celulare neuroblastom uman. Anestezie & analgezie. 2015 strica; 120 (3): 589-596.
9.Pogrel. Mamă. Deteriorarea permanentă a nervilor din blocurile nervoase alveolare inferioare-o actualizare curentă. 2012 octombrie; J CDA; 40(10):795-797.
10.Malamed, S. O renaștere în anestezie locală, seminarii internaționale, 2 mai 2015; Sacramento CA.
LAURA J. WEBB, RDH, MS, CDA, este un clinician cu experiență, educator și vorbitor care a fondat LJW Education Services (ljweduserv.com). ea oferă cursuri de metodologie educațională și servicii de consultanță de acreditare pentru programele de educație dentară aliate și cursuri CE pentru clinicieni. Laura vorbește frecvent pe teme de anestezie locală și instrumente parodontale nechirurgicale. Ea a primit premiul Adha Alfred C. Fones din 2012. Ea a primit premiul Adha Alfred C. Fones din 2012. Laura se poate ajunge la [email protected].
Leave a Reply