O tratamento de primeira linha para o cancro da próstata metastático resistente aos Castratos
em 2019 o cancro da próstata (PCa) é responsável por cerca de 1 em 5 novos diagnósticos de cancro nos homens nos EUA.Nos últimos anos, a taxa de incidência global do cancro da próstata (PCa) diminuiu cerca de 7% ao ano.1 a queda acentuada na incidência tem sido comumente atribuída à diminuição do teste do antigénio específico da próstata (PSA) de 2008 a 2013. A diminuição do uso da triagem PSA foi causada pelas recomendações da Força-Tarefa de Serviços Preventivos dos Estados Unidos (US) contra a triagem PSA de rotina. Esta foi uma recomendação de Grau D especificamente em homens com idade igual ou superior a 75 anos, que foi declarada em 2008, e mais tarde expandida para todos os homens em 2011, devido às crescentes preocupações de sobrediagnose e sobretratamento.2 Embora a prevalência dos testes de APS tenha deixado de diminuir e estabilizado entre 2013 e 2015,3, o efeito da redução do rastreio na incidência da doença avançada ainda não é claro. Uma análise de um grande registro de câncer que abrange 89% da população dos EUA relatou que o declínio geral na incidência de APC está, de fato, mascarando um aumento nos diagnósticos de estágio distante a partir de 2010 em toda a idade e raça.4
independentemente do tratamento administrado, aproximadamente 20% -30% dos doentes com PCa localizada progridem para doença metastática, habitualmente tratados com terapêutica hormonal.5 isto pode ser dado através da castração cirúrgica (orquiectomia bilateral) ou através da castração médica usando terapia de privação androgênica (TDA). Ambos os métodos atingem um nível de castrato de testosterona sérica que é considerado como o padrão de cuidados para o tratamento de PCa metastático hormonal sensível (mHSPC). No entanto, o mHSPC está destinado a progredir para o cancro da próstata metastático resistente aos castratos (mCRPC).O estado de carcinoma da próstata resistente aos castratos (CRPC) é definido como progressão da doença apesar de atingir os níveis de testosterona de castrato (testosterona sérica< 50 ng/dL ou 1.7 nmol/L), e pode apresentar-se como um aumento contínuo dos níveis séricos de APS, progressão da doença pré-existente e/ou o aparecimento de novas metástases.7 CRPC tem uma sobrevivência média de aproximadamente três anos 8 e está associada a uma deterioração significativa da qualidade de vida.O mecanismo exacto de transição da mHSPC para a mCRPC ainda não é claro. No entanto, sabe-se que, apesar dos níveis de castrato de andrógenos, o receptor de androgênio (AR) permanece ativo e continua a conduzir a progressão de PCa na CRPC.Isto levou ao desenvolvimento de novos agentes destinados a diminuir ainda mais a produção de androgénios ou a bloquear a função AR. No entanto, existem outras vias biológicas que funcionam independentemente da sinalização androgênica e também resultam em CRPC.
Várias mudanças significativas ocorreram nas opções de tratamento, o mHSPC espaço, resultando em substancial benefício de sobrevivência (consulte “A rápida evolução da estratégia de gestão de metastático Hormônio-Sensível Câncer de Próstata” link), incluindo a introdução da quimioterapia no CHAARTED study11 e DEBANDADA de avaliação,de 12 a adição de abiraterone acetato e prednisona na LATITUDE study13 e DEBANDADA de avaliação,de 14 a adição de enzalutamide em ARCOS trial15 e o ENZAMET estudo,16 e, por último, a adição de apalutamide, uma oral de fármacos anti-andrógeno, que como a enzalutamida liga-se directamente ao Domínio ligando da AR e previne a translocação da AR, a ligação do ADN e a transcrição mediada pela AR.O ensaio TITAN demonstrou benefício de sobrevivência global (OS) em doentes com mHSPC tratados com apalutamida.18 Apalutamide também tem mostrado benefícios sobre o placebo na não-metastático CRPC (nmCRP) definição do SPARTAN fase 3 do ensaio clínico controlado com placebo,de 19 semelhantes para o benefício demonstrado pelo enzalutamide tratados nonmetastatic castrar resistente ao cancro da próstata (nmCRPC) pacientes PROSPERAR trial20 (consulte “Os novos tratamentos para o não-metastático, castrar-resistente ao câncer de próstata” link). Estes avanços de tratamento na configuração mHSPC e nmCRPC levantaram a questão de quais as opções de tratamento que devem ser oferecidas aos pacientes na configuração mCRPC.21
O tratamento de homens com CRPC mudou drasticamente nos últimos 15 anos. Antes de 2004, quando os doentes falharam a TSA primária, os tratamentos foram administrados apenas para a paliação. The landmark trials by Tannock et al.22 and Petrylak et al.Em 2004, foram os primeiros a introduzir quimioterapia com docetaxel em doentes com mCRPC que demonstraram melhorar a sua sobrevivência. No entanto, uma vez que o docetaxel foi aprovado pela FDA, foram aprovados pela FDA cinco outros agentes benéficos com vantagem de sobrevivência, com base em ensaios clínicos aleatorizados (Tabela 1). Estas incluem a enzalutamida e a abiraterona, que afectam especificamente o eixo androgénico, o sipuleucel-T, que estimula o sistema imunitário;24 cabazitaxel, que é outro agente quimioterapêutico;25 e o rádio-223, um tratamento com radionuclídeos.26 outros tratamentos para mCRPC têm mostrado melhorar os resultados, mas ainda foram aprovados pela FDA e será discutido em outra revisão. Devido ao aumento substancial em múltiplos agentes terapêuticos aprovados pela FDA em pacientes com CRPC, os médicos são desafiados com uma infinidade de opções de tratamento e inúmeras sequências potenciais destes agentes, tornando a tomada de decisão clínica na mCRPC significativamente mais complexa.
Tabela 1. Os agentes que foram aprovados para o tratamento de metástases castrar resistente ao cancro da próstata NOS eua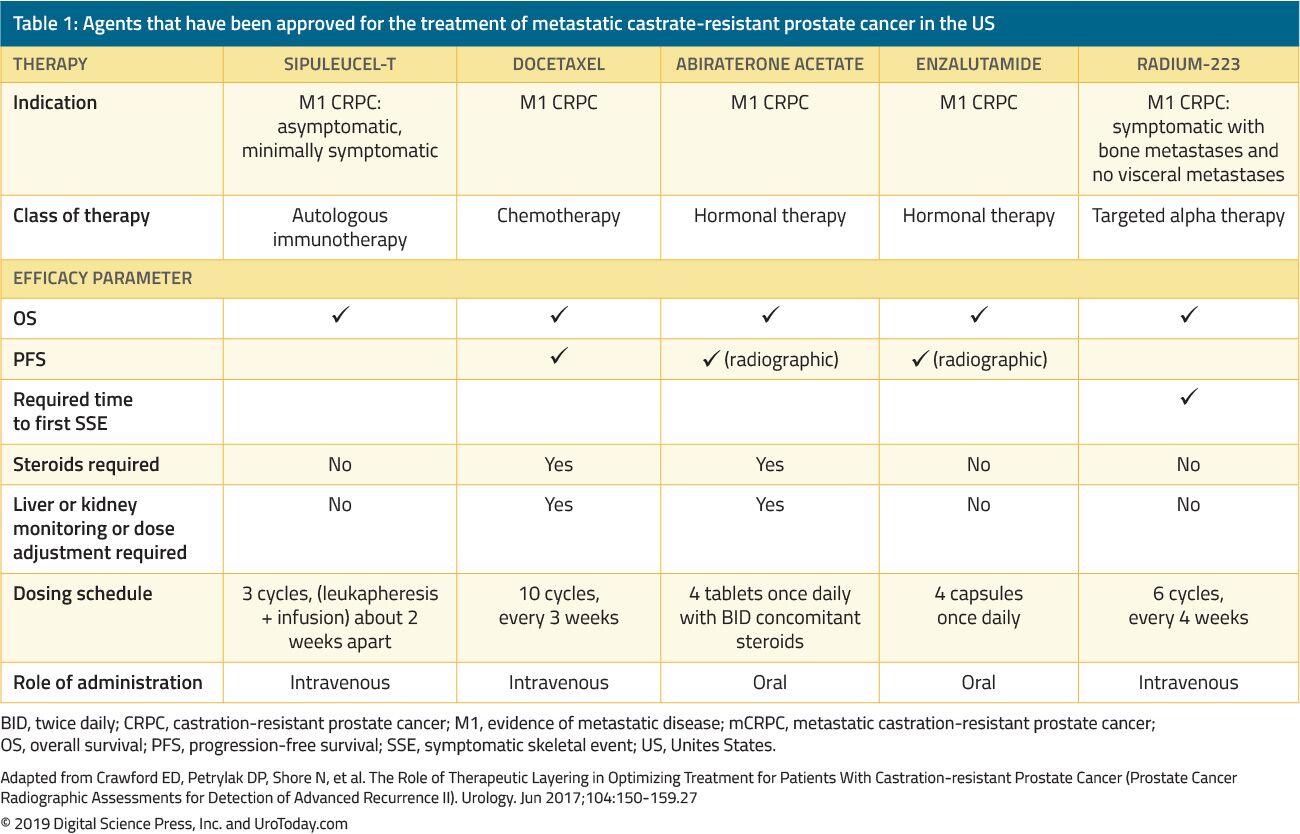
mCRPC é geralmente uma doença debilitante, e os pacientes mais susceptíveis de beneficiar de uma estratégia de gestão formalizados por uma equipe multidisciplinar, composta por urologistas, oncologistas, radioterapeutas, enfermeiros, psicólogos e assistentes sociais.É imperativo discutir as opções de tratamento da paliação quando se considera tratamento sistémico adicional, incluindo o tratamento da dor, obstipação, anorexia, náuseas, depressão e fadiga.outro ponto crucial a considerar ao estabelecer a sequência de tratamento apropriada neste espaço de doença é o custo associado. Utilizando modelos que incluíam linhas adicionais de tratamento antes ou depois do docetaxel, o custo médio do tratamento com mCRPC durante um período médio de 28, 1 meses foi de aproximadamente 48 mil dólares por doente.29 Este custo é bastante elevado devido ao facto de os doentes poderem receber múltiplas linhas de terapia e incorrer em serviços médicos em curso durante o curso da sua doença.Apenas dois ensaios demonstraram um benefício marginal de sobrevivência para os doentes que permanecem em análogos da LHRH em vez de adicionar terapias de segunda e terceira linha.31, 32 estudos demonstraram que a CRPC não é resistente à TDA, mas sim hipersensível à mesma.A pressão de selecção mediada pelo tratamento durante a TSA faz com que a AR amplifique e assegura que a situação não se agrave, a TSA continua a ser administrada no contexto da mCRPC. A pressão de seleção mediada pelo tratamento também continua durante toda a vida útil do tumor, intensificando a necessidade de terapias de seqüência correta. No entanto, devido à ausência de dados prospectivos, o benefício potencial mínimo da castração continuada ainda supera o risco mínimo deste tratamento. Além disso, todos os tratamentos subsequentemente aprovados foram estudados em homens com TMA em curso, acrescentando outra razão pela qual deve ser continuado. antes de analisar as opções de tratamento disponíveis, é importante reconhecer que ainda não é claro quando começar a terapia em pacientes mCRPC que são completamente assintomáticos. Desconhece-se ainda se o tratamento anterior é superior, ou se devemos esperar até que o doente se torne sintomático e desenvolva dor. Antes de iniciar o tratamento, devemos considerar as co-morbilidades existentes do doente e os efeitos adversos esperados do início da terapêutica. Pacientes com estágio inicial mCRPC no COU-AA-302 julgamento que recebeu abiraterone normalmente sobreviveu a quase um ano a mais do que aqueles que receberam placebo (mediana de sistema operacional, de 53,6 meses vs. 41.8 meses, respectivamente, de RH, DE 0,61; 95% CI, de 0,43 a 0,87; P = .006).Assim, os doentes em fase inicial da mCRPC beneficiaram do início antecipado da abiraterona. No mesmo ensaio, doentes com mCRPC assintomática ou ligeiramente sintomática, com PSA basal< 15, 6 ng/mL, a abiraterona também conduziu a uma taxa mais rápida e a um maior grau de diminuição do PSA do que o placebo.Embora os dados actualmente disponíveis sejam limitados, é muito provável que o início do tratamento mais cedo do que mais tarde seja mais vantajoso.A abiraterona é um antiandrogénio que é um inibidor da enzima 17α-hidroxilase/C17,20-liase (CYP17). O estudo de fase III COU-AA-302 avaliou a abiraterona em 1088 doentes com mCRPC sem metástases viscerais sem quimioterapia, assintomática ou ligeiramente sintomática. Neste ensaio, os doentes foram aleatorizados para acetato de abiraterona ou placebo, ambos combinados com prednisone35 (Figura 1). Os doentes foram estratificados pelo Estado de desempenho 0 ou 1 do Eastern Cooperative Oncology Group (ECOG) e pela doença assintomática ou ligeiramente sintomática.A OS e a sobrevivência radiográfica sem progressão (rPFS) foram os objectivos Co-primários. A avaliação demonstrou que após um acompanhamento médio de 22,2 meses, houve uma melhora significativa de rPFS no abiraterone braço (média de 16,5 vs. 8.2 meses, o setor de RH de 0,52, p < 0.001). No final da análise, após um acompanhamento médio de 49,2 meses, o sistema operacional do ponto final, foi significativamente positivo (34.7 vs. 30.3 meses, HR: 0.81, 95% CI: 0.70-de 0,93, p = 0.0033).É importante lembrar que a mCRPC abrange um amplo espectro de prognóstico, mesmo quando não tem quimioterapia.Numa análise do braço da abiraterona do estudo COU-AA-302, os doentes que não apresentavam dor basal, níveis normais de fosfatase alcalina e LDH e menos de 10 metástases ósseas tiveram uma mediana de SO de 42, 6 meses.No entanto, os doentes com mais factores de risco de progressão apresentaram um SO mediano significativamente mais curto.Ao avaliar o perfil de toxicidade da abiraterona, pareceu conferir mais efeitos adversos relacionados com o excesso mineralocorticóide e anomalias da função hepática, mas estes foram principalmente classificados em 1-2 efeitos adversos. Por último, a abiraterona demonstrou também ser igualmente eficaz na população idosa (> 75 anos).38
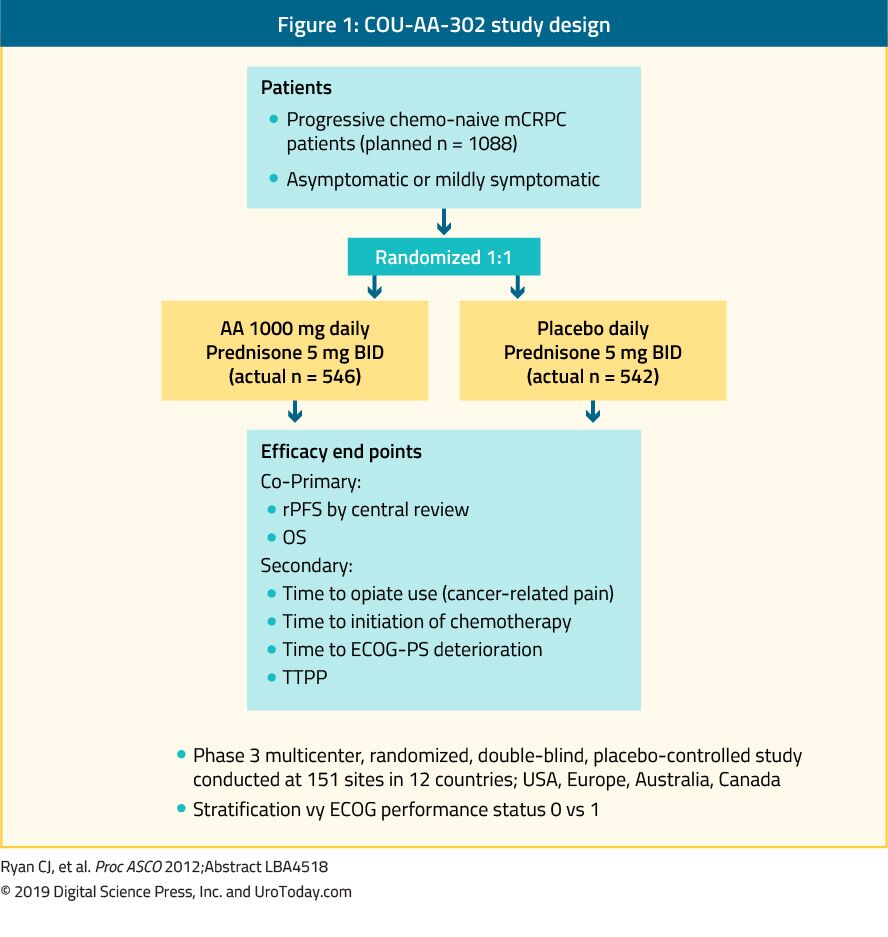
Figure 1. Cou-AA-302 desenho do estudo
enzalutamida
A enzalutamida é um antiandrogénio não esteróide. O estudo prevalecer, que é um ensaio aleatorizado de fase III, incluiu 1717 doentes com mCRPC sem quimioterapia anterior e os doentes com metástases viscerais também eram elegíveis.Este ensaio comparou a enzalutamida ao placebo (Figura 2). A PREVALECER estudo mostrou uma melhoria significativa na enzalutamide doentes tratados em ambos os co-primário pontos de extremidade, que incluiu rPFS (HR: 0.186; CI: 0.15-0.23, p < 0.0001), e OS (HR: 0.706; CI: 0.6-0.84, p < 0.001). O seguimento alargado e a análise final confirmaram um benefício em OS e rPFS para a enzalutamida.Em 78% dos doentes tratados com enzalutamida foi notificada uma diminuição de APS superior a 50%. Os acontecimentos adversos clinicamente relevantes mais frequentes foram fadiga e hipertensão. A enzalutamida foi igualmente eficaz e bem tolerada em homens mais velhos (> 75 anos)41 e em homens com ou sem metástases viscerais.No entanto, para homens com metástases hepáticas, parecia não haver benefício discernível.O estudo TERRAIN Trial comparou a enzalutamida com a bicalutamida, um antiandrogénio mais antigo, num estudo aleatorizado de fase II em dupla ocultação, mostrando uma melhoria significativa na PFS (15.7 months vs. 5.8 months, HR: 0.44, p < 0.0001) in favor of enzalutamide.44
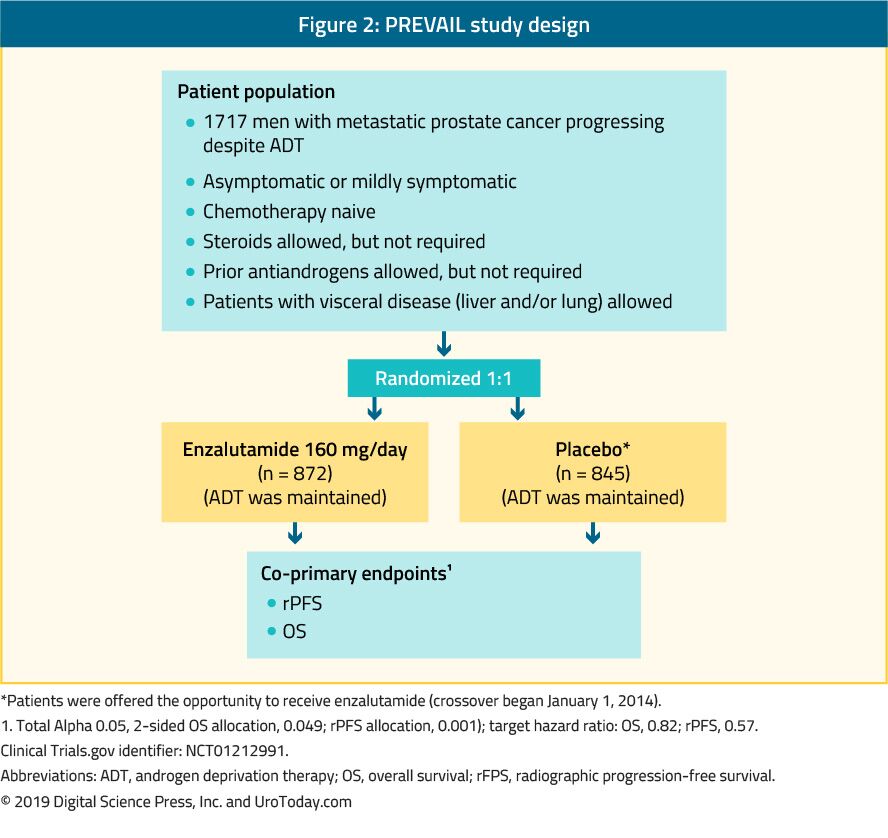
Figure 2. PREVAIL study design
Docetaxel
The landmark trial TAX 327 showed a significant improvement in median OS of 2-2.9 months in mCRPC patients treated with docetaxel-based chemotherapy when compared to patients who were treated with mitoxantrone plus prednisone therapy.22 The SWOG 9916 trial compared mitoxantrone to docetaxel and showed similar results23 (Figure 3). A quimioterapia de primeira linha padrão é o docetaxel 75 mg / m2 em doses de três semanas combinadas com 5 mg de prednisona duas vezes por dia, até dez ciclos. Existem vários factores de prognóstico importantes a considerar quando se administra docetaxel: metástases viscerais, dor, anemia (Hb< 13 g/dL), progressão da tomografia óssea e terapêutica prévia com estramustina. Estes factores de prognóstico podem ajudar a estratificar a resposta ao docetaxel. Utilizando estes factores de prognóstico, a doença pode ser classificada em risco baixo, intermédio e elevado, com estimativas médias do sistema operacional significativamente diferentes de 25.7, 18, 7 e 12, 8 meses, respectivamente.Embora a idade por si só não constitua uma contra-indicação para a terapêutica com docetaxel, os doentes devem estar suficientemente aptos para suportar este tipo de tratamento e as co-morbilidades devem ser avaliadas antes do início do tratamento. Nos homens que se pensa não serem capazes de tolerar a dose e o esquema padrão do docetaxel, esta pode ser diminuída de 75 para 50 mg/m2 de duas em duas semanas, mostrando menos acontecimentos adversos de grau 3-4 e um tempo mais longo até à falência do tratamento.46
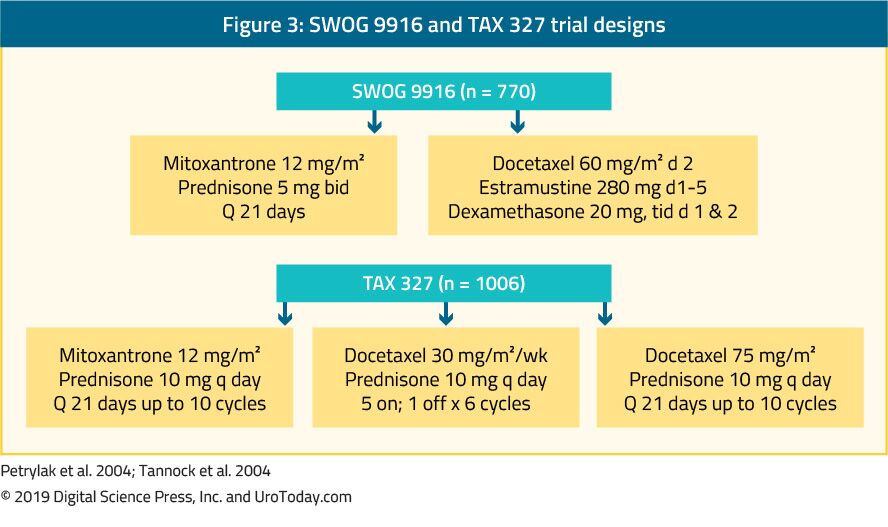
Figure 3. Swog 9916 and TAX 327 trial designs
Sipuleucel-T
sipuleucel-T, uma imunoterapia celular activa autóloga, foi demonstrado num ensaio de fase III (estudo IMPACT) para conferir um benefício de sobrevivência em 512 doentes mCRPC assintomáticos ou minimamente sintomáticos quando comparados com placebo24 (Figura 4). Após um seguimento mediano de 34 meses, a sobrevivência mediana foi significativamente mais elevada no grupo sipuleucel-T (25,8 vs. 21, 7 meses, com um HR de 0, 78, p = 0, 03).O que é importante, não foi observada diminuição do APS durante ou após o tratamento e a PFS foi semelhante em ambos os braços. A tolerância global ao sipuleucel-T foi muito boa, tendo ocorrido maioritariamente acontecimentos adversos de grau 1-2. Actualmente, este tratamento só está disponível nos EUA e já não está disponível na Europa.
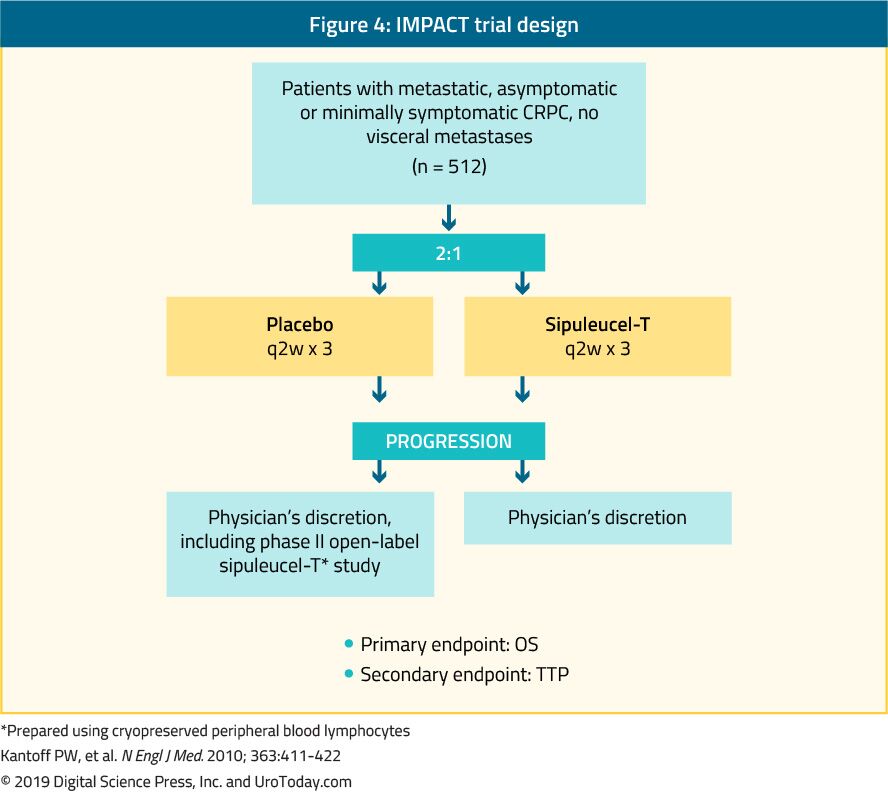
Figure 4. IMPACT trial design
Conclusions
In the last 15 years, there has been considerable scientific progress and investment in drug development for patients with mCRPC. Isto resultou na aprovação pela FDA de várias linhas de terapias sistêmicas com base na paliação da dor, minimizando os efeitos adversos da doença, e prolongamento do sistema operacional. Até à data, o impacto relatado sobre OS em doentes mCRPC de cada um destes agentes individuais é ainda modesto, resultando numa adição de apenas alguns meses. É necessário melhorar a nossa compreensão da biologia da doença da mCRPC, integrar uma compreensão molecular abrangente da resistência à castração, e analisar mecanismos de resistência às terapias atuais para melhorar o desenvolvimento futuro do tratamento. É também crucial investir e desenvolver biomarcadores preditivos para ajudar na personalização da terapia. Finalmente, em uma nota mais prática, mais dados são necessários sobre as terapias apropriadas de segunda e terceira linha, e sequenciamento e combinação de medicamentos disponíveis, discutidos em mais detalhes no próximo artigo de revisão (“além do tratamento de primeira linha do câncer de próstata resistente aos castratos metastáticos”).Data de publicação: 19 de novembro de 2019
Leave a Reply