Złamania naprężeniowe nóg i stóp
autorzy oryginału
czołowi współpracownicy – Melissa Osti, Brittany Buenteo, Holly Pulket, Brenda Walk i Kim Jackson – Holly Pulket, Corin Arundale, Brenda Walk, Brittany Buenteo, Melissa Osti
definicja/opis
złamania naprężeniowe występują w kościach poddawanych mechanicznemu zmęczeniu. Są one konsekwencją przekraczania powtarzalnych obciążeń submaksymalnych, co powoduje nierównowagę między resorpcją kości a tworzeniem się Kości. Złamania zwykle zaczynają się w miejscach dużego stresu; nazywa się to”inicjacją pęknięcia”. Jeśli to mikroskopijne pęknięcie nie jest w stanie wyleczyć się i zostanie poddane dalszemu obciążeniu, mikrouszkodzenie wzrośnie, a pęknięcie powiększy się. Ten wzrost uszkodzenia może spowodować złamanie kości na poziomie makroskopowym.
Epidemiologia/etiologia
szacuje się, że 15-20% urazów nadużywania to złamania naprężeniowe. Działania uderzeniowe z powtarzalnym obciążeniem, takie jak marsz i bieganie, są związane z tymi rodzajami złamań. Około 50% złamań naprężeniowych ma miejsce w kości piszczelowej; jednak złamanie naprężeniowe może wystąpić w każdej kości. Stopa, zwłaszcza druga śródstopia, jest kolejnym częstym miejscem złamań naprężeniowych. Odnotowano, że kobiety mają 1,5 do 12 razy większe ryzyko wystąpienia złamania stresu w porównaniu do mężczyzn.
złamania stresu mogą być spowodowane wieloma czynnikami, w tym poziomem aktywności, jakością kości, lekami przeciwzapalnymi, promieniowaniem,stanem odżywienia, osteoporozą, niezrównoważonymi hormonami, brakiem snu i anomaliami kolagenu. Częstotliwość złamań naprężeniowych zależy od składu kości, sąsiednich załączników mięśniowych, unaczynienia, czynników systemowych i trybu aktywności sportowej. Inne możliwe zagrożenia obejmują wiek, płeć, obuwie i schemat treningowy. Wysoki poziom kobiet sportowców, którzy są skłonni do triady sportowca (brak miesiączki, zaburzenia jedzenia i osteoporoza) i męskich sportowców wytrzymałościowych, którzy mają niezwykle niski poziom hormonów płciowych, są również narażeni na złamania stresu.
z biomechanicznego punktu widzenia złamania naprężeniowe mogą być konsekwencją zmęczenia mięśni, co powoduje, że kość otrzymuje nadmierną siłę. Ponadto zaproponowano wyrównanie kończyny dolnej, aby odegrać rolę w ryzyku złamań naprężeniowych. Ponadto wcześniejsze badania wykazały, że wąskie piszczele, wysoki stopień rotacji zewnętrznej stawu biodrowego, kostka varus i przodostopia, hiperpronacja stawu skokowego, pes cavus I rozbieżność długości nóg mogą zwiększać ryzyko złamań stresowych sportowca. Dowody są niejednoznaczne dla niektórych z tych czynników.
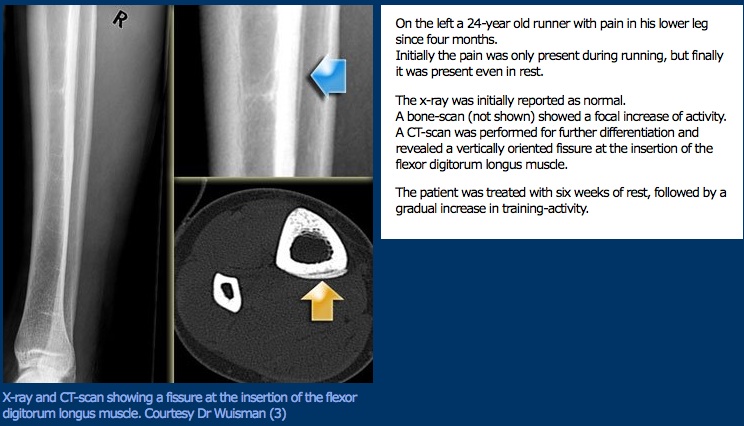
Prezentacja kliniczna
prezentacje kliniczne mogą się różnić w zależności od pacjenta, dlatego uzyskanie dokładnej historii jest konieczne, aby określić, czy pacjent może mieć złamanie naprężeniowe. Pacjent może opisać swoje objawy, aby stopniowo pogarszać się z upływem czasu z aktywnością, a nie specyficzny mechanizm urazu. Początkowo ból może wystąpić tylko podczas aktywności, ale ostatecznie staje się stały w czasie. Ważne jest, aby wziąć pod uwagę, że pacjenci nie mogą wspominać o wzroście aktywności lub modyfikacjach aktywności, które są kluczowymi ustaleniami dla fizjoterapeuty. Pacjenci mogą wykazywać łagodny obrzęk i rumień w obszarze bólu, tkliwość ogniskowa/punktowa (pokryta jednym palcem), rozbieżność długości nóg i zwiększony ból z działaniami obciążającymi zachęcającymi do chodu antalgicznego. Test kamerkowy wzdłuż obszaru bólu powinien zaostrzyć objawy pacjenta. Biegacze, sportowcy i wojskowi są często dotknięci złamaniami stresu. Bez wystarczającego odpoczynku między treningami lub zawodami pacjenci są narażeni na zwiększone ryzyko. Młoda kobieta jest bardziej predysponowana do złamań stresowych ze względu na triadę czynników ryzyka w tej populacji, które są również szkodliwe dla masy kostnej.
diagnostyka różnicowa
diagnostyka różnicowa różni się w zależności od lokalizacji bólu. Inne możliwe diagnozy obejmują infekcję, guz, zespół ciasnoty przedziału, zapalenie stawów, uwięzienie nerwu, zespół stresu przyśrodkowego piszczelowego i inne urazy tkanek miękkich.
zespół ciasnoty przedziałów powięziowych rozwija się z nacisku w obrębie przedziałów mięśniowych podudzia, które są podzielone przez warstwy powięziowe. Ciśnienie wewnątrz przedziałów może wynikać ze zwiększonego zapotrzebowania na tlen i późniejszego przepływu krwi do ćwiczonego mięśnia. Pacjenci mogą wykazywać skurcze nóg, napięcie mięśni, silny ból, spadek stopy i parestezje stopy. Jeśli zespół ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty ciasnoty
zespół stresu przyśrodkowego piszczelowego (MTSS) obejmuje zapalenie okostnej na styku Środkowej i dystalnej trzeciej przyśrodkowej granicy piszczelowej. Zespół ten może wynikać z naprężeń trakcyjnych soleus, flexor digitorum longus lub głębokiej powięzi crural. Skany kości mogą być używane do diagnozowania MTSS i wykazują zwiększony pobór dłuższych segmentów kości, w porównaniu do obszarów ogniskowych, które pokazują się ze złamaniami naprężeniowymi. Podczas badania pacjenci z MTSS mogą odczuwać rozproszoną tkliwość wzdłuż granicy piszczelowej.
Jeśli po wstępnej ocenie podejrzewa się złamanie naprężeniowe, terapeuta powinien skierować się na obrazowanie medyczne, aby wykluczyć lub wykluczyć diagnozę. Radiografy są zazwyczaj pierwszym narzędziem używanym, pomimo słabej czułości do diagnozowania złamań naprężeniowych. Złamania naprężeniowe zwykle nie pojawiają się na zdjęciach rentgenowskich przez dwa do sześciu tygodni po urazie; gdy są widoczne, pojawią się jako linie promieniotwórcze i mogą mieć zgrubienie korowe. Złotym standardem obrazowania złamań naprężeniowych jest skan kości; złamania naprężeniowe są widoczne w ciągu 2-3 dni od urazu.
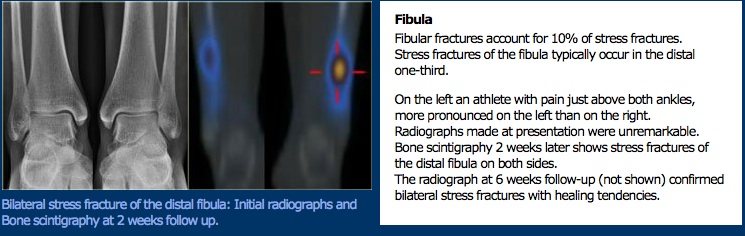
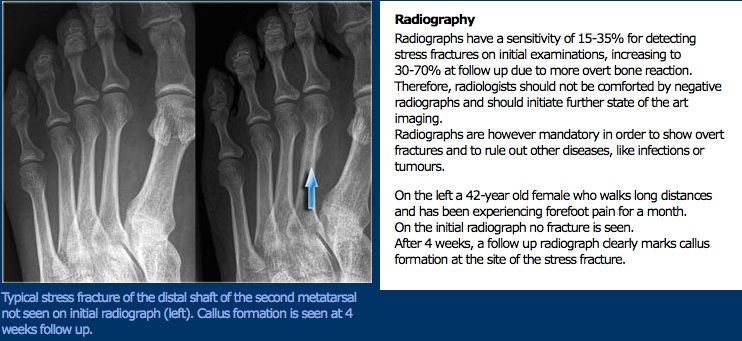
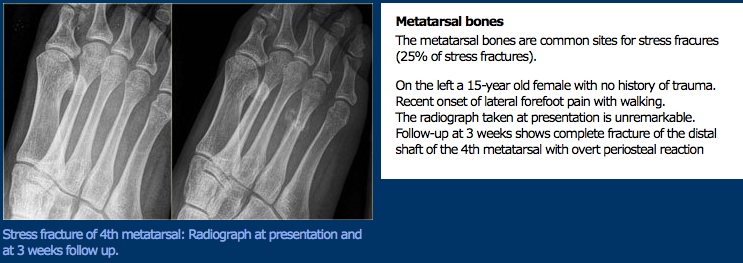
badanie
przy ocenie osoby dorosłej ze złamaniem kończyny dolnej ważna jest dokładna historia.
kluczowe ustalenia historyczne osoby ze złamaniem naprężeniowym:
- ból z obciążeniem
- niedawny wzrost aktywności (tj. wysoka intensywność i/lub wysoka częstotliwość)
- stopniowy początek
- zaczyna się jako ból ze stresem, ostatecznie przechodząc do bólu w spoczynku iw nocy
podczas badania fizykalnego klinicysta będzie chciał zastosować podejście oparte na upośledzeniu. Ważnymi aspektami oceny będzie obserwacja postawy i biomechaniki, analiza chodu, rozbieżność długości nóg, tkliwość z palpacją i zakres ruchu. Pacjenci ze złamaniami naprężeniowymi zazwyczaj mają wrażliwość na palpację i obrzęk w otaczających tkankach miękkich. Według Hatch et al 2007, podczas badania fizykalnego może być ważne, aby wykonać wszystkie z następujących czynności: ekran neurologiczny do odczuwania, badanie naczyniowe (napełnianie naczyń włosowatych i impulsy kończyn dolnych), sprawdzić skórę pod kątem deformacji, obrzęku lub wybroczyny oraz zakres ruchu, aby określić, czy istnieje nieproporcjonalna ilość bólu z ruchem.
w odniesieniu do złamań naprężeniowych narządu ruchu, które są jednym z najczęstszych rodzajów złamań naprężeniowych stopy, kształt stopy został zaangażowany jako czynnik ryzyka, ale dowody są niespójne. Urazy pojawiają się u pacjentów z PES płaski, PES cavus, i normalne stopy.
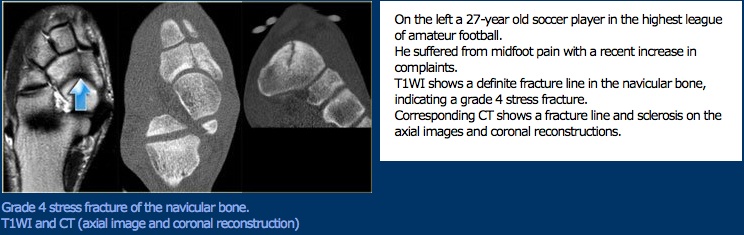
Postępowanie Medyczne
istnieją możliwości leczenia operacyjnego i nieoperacyjnego złamań podudzia i stopy. Istnieje kilka czynników, które przyczyniają się do tego, czy operacja jest używana do naprawy złamania naprężeniowego. Jednym z czynników jest lokalizacja. unaczynienie regionu wpłynie na to, jak dobrze zagoi się złamanie naprężeniowe. Brockwell i wsp. identyfikują obszary „wysokiego ryzyka” jako kość skokowa, jajowodowa, przyśrodkowa, sesamoidy hallux i podstawę 5.kości śródstopia. Ponieważ obszary te są uważane za wyższe ryzyko, operacja jest zalecana jako pierwsza interwencja. Jednak śródstopia mają dobre ukrwienie, a zatem możliwa jest bardziej konserwatywna forma leczenia. Zalecenia obejmują całkowite zaprzestanie aktywności, która spowodowała złamanie naprężenia przez 4-8 tygodni, a stan obciążania można określić na podstawie poziomu bólu pacjenta. Z drugiej strony, złamania naprężeniowe przyśrodkowe są uważane za wysokie ryzyko, ze względu na prawdopodobieństwo przejścia od złamania naprężeniowego do ostrego złamania. Złamania te można leczyć za pomocą operacji otwartej redukcji i fiksacji wewnętrznej, co prowadzi do szybszego powrotu do zdrowia niż 6-8 miesięcy wymagane przez leczenie zachowawcze.
kolejnym czynnikiem, który należy wziąć pod uwagę w leczeniu złamań stresowych, jest profil pacjenta. Czasami, w przypadku sportowców na wysokim poziomie (populacja szczególnie narażona na tego typu urazy), operacja jest uważana za bardziej pożądaną opcję ze względu na skrócony czas powrotu do normalnej aktywności. W systematycznym przeglądzie przeprowadzonym przez Torg i wsp. w 2010 r. naukowcy nie znaleźli znaczącej różnicy w wynikach między interwencją chirurgiczną a konserwatywnym łożyskiem bez ciężaru z odlewaniem. Jednak inne badanie wykazało różnicę w średnim czasie powrotu sportowców do sportu, przy zachowawczym leczeniu rehabilitacyjnym trwającym średnio 5,6 miesiąca, w przeciwieństwie do 3,8 miesiąca po zabiegu. W tym samym badaniu stwierdzono 86% wskaźnik sukcesu w gojeniu nie przemieszczonych złamań naprężeniowych poprzez odlewanie i nie obciążanie przez 6-8 tygodni. W przeglądzie Torg zauważono również, że leczenie zachowawcze obejmujące pewien stopień obciążania (albo obciążanie z oparciem, albo ograniczenie aktywności) może prowadzić do ponownego urazu lub szczerego złamania. W badaniu przeprowadzonym przez Burne i wsp. w 2005 r.naukowcy doszli do wniosku, że „istnieją ograniczone dowody na poparcie interwencji chirurgicznej jako pierwszej linii leczenia.”W przypadku operacji ważne jest również, aby wziąć pod uwagę rodzaj złamania naprężeniowego i czy jest ono przesunięte, rozdrobnione lub czy podjęto już próbę leczenia zachowawczego i okazało się nieskuteczne. Operacja zazwyczaj składa się z otwartej redukcji z wewnętrznym mocowaniem za pomocą śruby, a czasami obejmuje przeszczep kości.
Zarządzanie fizjoterapią
strategie fizjoterapii obejmują edukację pacjenta i wskazówki dotyczące modyfikacji aktywności.
początkowe leczenie powinno polegać na zmniejszeniu nieprawidłowych naprężeń na kości do poziomu mieszczącego się w normalnych granicach fizjologicznych, umożliwiając gojenie. Zwykle polega to na obniżeniu lub nie obciążeniu przez 1-2 miesiące, w zależności od ciężkości złamania. Ćwiczenia wodne, jazda na rowerze i trening masy ciała górnej pozwala dotkniętej kończyny dolnej odpocząć, podczas gdy pacjent utrzymuje kondycję tlenową. Gdy obszar dotknięty chorobą jest bezbolesny i oczyszczony przez lekarza, należy przywrócić przenoszenie masy ciała w celu wystąpienia przebudowy kości. Całkowity odpoczynek może zapobiec prawidłowemu gojeniu się kości i spowodować zanik mięśni i dekonditioning, i należy go unikać. Używając bólu lub dyskomfortu jako czynnika przewodniego w określaniu odpowiednich działań i obciążenia stresowego, pacjent może przekraczać pociąg lub wykonywać inną aktywność fizyczną w celu utrzymania zdrowia, utrzymując intensywność poniżej tej, która wywołuje objawy. Kule lub inne urządzenia wspomagające mogą być przepisywane w celu zmniejszenia ciężaru lub skorygowania utykania. Kończyny dolne należy ocenić pod kątem wyrównania, a ortezy stosować do korygowania predysponujących czynników biomechanicznych. Okres względnego odpoczynku i modyfikacji aktywności jest niezwykle ważny dla leczenia. Progresywne wzmocnienie mięśni pomoże również pacjentowi bezpiecznie powrócić do normalnej aktywności po wyleczeniu złamania i może być kluczem do zapobiegania nawrotom.
edukacja pacjenta
edukacja pacjenta pomoże pacjentowi określić przyczynę złamania stresu i uniknąć nawrotów. Bieganie jest często przyczyną złamania stresu i zwykle występuje, gdy warunki treningowe ulegają nagłej zmianie, zwłaszcza nadmierny przebieg.(poziom dowodów 2A) długowieczność szkolenia (przez cały rok) jest również skorelowana. Dlatego ważne jest, aby biegacze oceniali swój program treningowy i inne czynniki, takie jak typ stopy i powierzchnia do biegania. W badaniu nawracających złamań stresu, 60% dotkniętych nimi sportowców było biegaczami; 40% z nich miało stopy typu cavus, w porównaniu do 13% w grupie kontrolnej biegaczy bez kontuzji. Ponieważ żadne dane prospektywne nie wskazują na to, że leczenie stóp cavusa zmniejszy ryzyko urazu, może być użyteczne dla pacjenta, aby po prostu poznać typ stopy i korelację z urazem w celu uzyskania osobistych wskazówek treningowych. Mocne dowody na zapobieganie kontuzjom biegowym istnieją tylko w celu kontrolowania błędów treningowych, głównie poprzez ograniczenie całkowitego przebiegu. Umiarkowane dowody identyfikują stopy cavusa jako czynnik ryzyka, a słabsze dowody identyfikują rozbieżność długości nóg. Ortezy mogą zmniejszać ryzyko złamań naprężeniowych, ale badania nie wykazują identyfikowalnego związku z konkretnymi zmianami anatomicznymi. Biegacze mogą również zmieniać długość kroku i tempo biegu, aby zmniejszyć ryzyko złamania kości piszczelowej poprzez zmniejszenie obciążenia. Im większa długość kroku i im większa prędkość biegu, tym większe obciążenie piszczeli. Zmniejszenie długości kroku o 10% i prędkości biegu o 1 m / s (co zwiększa liczbę kroków na milę) może pomóc biegaczom zmniejszyć prawdopodobieństwo złamania kości piszczelowej. Edukacja pacjenta dla biegaczy powinna koncentrować się na ograniczaniu nadmiernych przebiegów i nagłych zmianach harmonogramów treningowych. Indywidualne programy treningowe są zalecane, aby pomóc każdemu pacjentowi dostosować się do stresu biegania.
Podsumowując
niezależnie od tego, czy biegacz jest biegaczem, czy nie, aby zapobiec złamaniu naprężeniowemu, pacjent powinien stopniowo zwiększać częstotliwość i intensywność ćwiczeń oraz unikać nagłych wzrostów treningu, które mogą przytłaczać zdolność kości do naprawy w odpowiedzi na obciążenie. Fizjoterapeuta powinien ocenić ruchy pacjenta wzdłuż całego łańcucha kinetycznego, aby pomóc określić jego szczególne potrzeby w modyfikacji aktywności.
zasoby
Mayo Clinic informacje o złamaniach naprężeniowych
porady biegowe
wyniki kliniczne
złamania naprężeniowe są wynikiem nadmiernego obciążenia kości występującego podczas aktywności. Można im zapobiec dzięki stopniowym zmianom w zakresie ćwiczeń i wykonywania czynności z umiarem. Złamania naprężeniowe są zazwyczaj leczone bez obciążania i względnym odpoczynkiem. Pojawiające się badania mogą dostarczyć więcej dowodów na czynniki, które mogą pomóc powodować lub zapobiegać złamaniom stresu. Obszary te obejmują minimalistyczne obuwie, anatomię stopy i parametry treningowe.
uwaga na temat pojawiających się badań:
opublikowano ostatnie badanie dotyczące dwóch doświadczonych biegaczy, którzy dokonali zmiany na minimalistyczne obuwie i rozwinęli złamania naprężenia śródstopia. Ze względu na rosnącą popularność obuwia minimalistycznego lub symulującego boso, jest to temat, w którym potrzebne są dalsze badania, aby określić potencjalne ryzyko i korzyści wynikające z używania tego typu butów do biegania.
- 1.0 1.1 Edwards WB, Taylor D, Rudolphi TJ, Gillette JC, Derrick TR. Wpływ prędkości biegu na probabilistyczny model pękania naprężeń. Biomechanika Kliniczna. 2010;25:372-377.
- 2, 0 2, 1 2, 2 2, 3 2, 4 2, 5 Maffulli N, Longo UG, Denaro V. złamania naprężeniowe szyjki kości udowej. Techniki operacyjne w medycynie sportowej. 2009;17:90-93.
- 3.0 3.1 Milner CE, Hamill J, Davis IS. Wyraźna Kinematyka stawu biodrowego i tylnego stopy u kobiet biegających z historią złamania kości piszczelowej. Journal of Orthopaedic and Sports Physical Therapy. 2010;40(2):59-66.
- Bargfeldt C, Krogsgaard M, Rasmussen SW. Złamanie naprężeniowe w połączeniu z oderwaniem piszczeli u maratończyka: opis przypadku. Scandinavian Journal of Medicine and Science in Sports. 2011;21:330-332.
- Królowa RM, Abbey AN, Chuckpaiwong B, Nunley JN. Obciążenie podeszwowe porównanie kobiet z drugim złamaniem śródstopia w wywiadzie i prawidłową kontrolą. American Journal of Sports Medicine. 2009;37(2):390-395.
- 6, 0 6, 1 Korpelainen R, Orava S, Karpakka J, Siira P, Hulkko A. czynniki ryzyka nawracających złamań stresowych u sportowców. American Orthopaedic Society for Sports Medicine. 2001;29(3):304-310.
- 7.0 7.1 7.2 7.3 7.4 7.5 7.6 Tuan K, Wu s, Sennett B. złamania stresu u sportowców: czynniki ryzyka, diagnoza i postępowanie. Ortopedia. 2004;27(6):583-586.
- 8.0 8.1 8.2 8.3 Bettcher s, Asplund C. Dziś Terapia Sportowa. 2008;13(6):20-24.
- 9, 0 9, 1 9, 2 9, 3 9, 4 Lassus J, Tulikoura I, Konttinen Y, Salo J, Santavirta S. urazy związane ze stresem kostnym kończyny dolnej. Acta Orthop Scand 2002; 73 (3): 359-68.
- 10.0 10.1 Rosenthal MD, Moore JH, DeBerardino TM. Diagnostyka bólu kolana przyśrodkowego: nietypowe złamanie naprężeniowe stawu kolanowego. Journal of Orthopaedic and Sports Physical Therapy. 2006;36(7):526-534.
- 11, 0 11, 1 Hatch R, Alsobrook J, Clugston J. Diagnostyka i leczenie złamań śródstopia. Am Lekarz Rodzinny 2007; 76.817-26.
- 12.0 12.1 Van der Velde G, Hsu W. Posterior tibial stress fracture: a report of three cases. J. B. Physiol Ther 1999;22: 341-6.
- 13.0 13.1 13.2 13.3 13.4 Duran-Stanton a, Kirk K. „marsz” na rekruta wojskowego. Medycyna Wojskowa. 2011;176(1):53-55. (Poziom dowodów 3a)
- Oddy M, Davies M. Stress Fractures of the Navicular. Oper Tech Sports Med 2009, 17: 115-8.
- Brockwell J, Yeung Y, Griffith JF. Złamania stres stopy i kostki. Sport Med Arthrosc. 2009;17(3): 149-59
- Donley BG; Ilaslan H. stress fractures of the medial malleolus. Stopa Kostka Clin. 2009;14(2):187-204
- Torg JS, Moyer J, Gaughan JP, Boden B. Postępowanie w przypadku złamań naprężeniowych stępu stępu zachowawczego a leczenie chirurgiczne: metaanaliza. American Journal of Sports Medicine. 2010;38(5):1048-1053
- Khan KM, Fuller PJ, Brukner PD, Kearney C, Burry HC. Wyniki leczenia zachowawczego i chirurgicznego złamania naprężenia narządu ruchu u sportowców: 86 przypadków potwierdzonych tomografią komputerową. American Journal of Sports Medicine. 1992;20(6):657-66
- 19.0 19.1 19.2 19.3 19.4 19.5 19.6 van den Bekerom MP, Kerkhoffs GM, van Dijk CN. Leczenie złamań śródpiersia. Techniki operacyjne w medycynie sportowej. Kwiecień 2009;17(2):106-111. (Poziom dowodów 3b)
- 20,0 20,1 20,2 20,3 20,4 pola KB, Sykes JC, Walker KM, Jackson JC. Zapobieganie urazom biegowym. Aktualne Raporty Z Medycyny Sportowej. Maj 2010;9(3):176-182. (Poziom dowodów 2A)
- 21.0 21.1 Edwards WB, Taylor D, Rudolphi TJ, Gillette JC, Derrick TR. Wpływ długości kroku i przebiegu biegu na probabilistyczny model pękania naprężeniowego. Medycyna i nauka w sporcie i ćwiczeniach. Grudzień 2009;41(12):2177-2184. (Leven Of Evidence 2b)
- 22.0 22.1 Teyhen DS. Stopy, Buty i urazy: statyczna i dynamiczna postawa stopy. PowerPoint. 2011. (Poziom dowodów 3b)
- Giuliani J, Masini B, Alitz C, Owens BD. Barefoot-symulacja obuwia związanego z urazem śródstopia U 2 biegaczy. Ortopedia. 2011;34(7):320-323
Leave a Reply