voors en tegens van prenatale tests
Het doel van prenatale screening en diagnose is het identificeren van chromosomale anomalieën, genetische aandoeningen en structurele afwijkingen bij de foetus vóór de geboorte.
De screening-en diagnostische opties omvatten een reeks niet-invasieve en invasieve tests in verschillende stadia van de zwangerschap, en zijn in de afgelopen 40 jaar met sprongen vooruitgegaan, parallel met belangrijke sociale en demografische veranderingen in die tijd.
In Australië in 2013 de gemiddelde leeftijd van de vrouwen die bevallen was 30.1 jaar, vergeleken met 29,5 in 2003, terwijl het aandeel van de moeders van 35 jaar en ouder steeg van 19% in 2003 naar 22% in 2013, en de gemiddelde leeftijd van de eerste keer moeders ook is een stijging van 27,8 jaar in 2003 tot 28,6 in 2013.1
Veertig jaar geleden, de leeftijd van de moeder was de enige screening tool beschikbaar te identificeren zwangerschappen risico op chromosomale afwijkingen. Sindsdien heeft de beschikbaarheid van steeds goedkopere en accurate niet-invasieve prenatale tests ertoe geleid dat vrouwen van alle leeftijden nu betere prenatale testopties kunnen hebben.
wanneer men geconfronteerd wordt met de vele mogelijkheden voor prenatale tests, kunnen sommige paren zich overweldigd voelen, terwijl clinici het moeilijk kunnen vinden om alle details van de nieuwe tests bij te houden. Maar counseling is van vitaal belang om ervoor te zorgen dat paren volledig op de hoogte zijn van het testproces vanuit fysieke, emotionele, praktische en financiële perspectieven.
de eerste en belangrijkste vraag is: moet het echtpaar overwegen prenatale testen op alle? Sommige paren bespreken het probleem nooit totdat ze zwanger worden, en velen hebben nooit de mogelijkheid overwogen om een baby te krijgen met een chromosoomprobleem, zoals het syndroom van Down, of een geboorteafwijking, zoals een gespleten lip.
aan de andere kant betekent een betere gezondheidsgeletterdheid tegenwoordig dat veel paren geïnformeerd en proactief zijn, en sommigen willen dat elke test beschikbaar is om ervoor te zorgen dat hun baby ‘ s gezond zijn.
de volgende vraag heeft betrekking op welke tests moeten worden uitgevoerd en of dit screening-of diagnostische tests moeten zijn. Per definitie, een screening test surveys een populatie om die individuen met een verhoogd risico van het hebben van een bepaalde voorwaarde te identificeren, terwijl een diagnostische test bepaalt of een individu een bepaalde voorwaarde heeft. In de context van prenatale testen, screening tests omvatten echografie, biochemische screening en niet-invasieve prenatale testen (NIPT), terwijl diagnostische tests zijn chorionic villus sampling (CVS) en vruchtwaterpunctie.
ten slotte zijn er de praktische kwesties van kosten en toegang, die in hoge mate zullen worden beïnvloed door de sociaal-economische status van de patiënt. Veel hoogwaardige echografie diensten en andere tests zijn niet Medicare rebable en daarom onbetaalbaar voor sommige patiënten.
natuurlijk wil het feit dat een test beschikbaar is niet zeggen dat het moet worden uitgevoerd, en paren die prenatale testen doen moeten dit doen met hun ogen wijd open om te voorkomen dat ze eindigen op een nachtmerrie achtbaan rit wanneer ze worden doorverwezen voor “alle tests”.daartoe is begeleiding vóór de test van essentieel belang, zodat paren inzicht krijgen in de leeftijdsgebonden kansen van een baby met een groot chromosomaal probleem, en deze vervolgens kunnen afwegen tegen de risico ‘ s en voordelen van de verschillende aangeboden tests.
paren moeten precies begrijpen wat de tests wel en niet kunnen detecteren, en, meest fundamenteel, precies waarom ze de test ondergaan. Moeilijke vragen moeten worden beantwoord in dit stadium: zouden ze overwegen beëindiging van een zwangerschap als een foetus werd gediagnosticeerd met het syndroom van Down? Zou de diagnose het management en de planning voor de bevalling informeren als een foetus met het syndroom van Down ook werd gevonden om een groot hartdefect te hebben die neonatale hartchirurgie vereist?
in dit artikel worden twee gemeenschappelijke casuscenario ‘ s en de reeks prenatale testopties voor beide besproken.
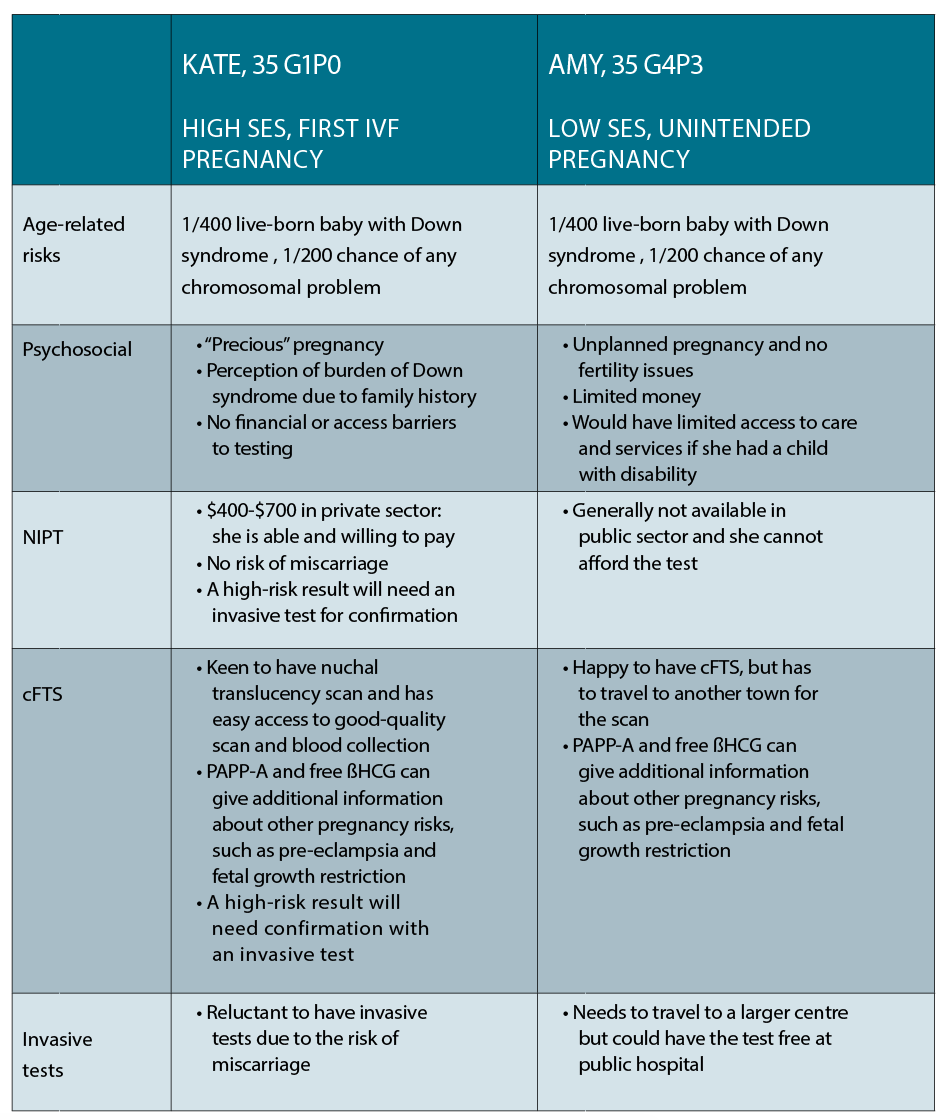
zaak 1
Kate is een 35-jarige bedrijfsjurist die in de binnenstad woont en die haar eerste zwangerschap tijdens haar vierde IVF-cyclus heeft verwekt. Ze is nu 10 weken zwanger en wil weten welke mogelijkheden haar ter beschikking staan voor een prenatale diagnose. Ze heeft een neef met het syndroom van Down en is erg bezorgd over haar eigen risico op het krijgen van een baby met dezelfde aandoening.
geval 2
Amy is ook 35 jaar oud en woont in een kleine stad in NSW. Zij en haar partner hebben drie jonge kinderen en hebben het financieel moeilijk, en ze is 10 weken in een onbedoelde zwangerschap. Ze wil weten wat haar mogelijkheden zijn voor prenatale testen als een van haar vrienden onlangs bevallen is van een kind met het syndroom van Down.

koppels moeten precies begrijpen wat de tests wel en niet kunnen detecteren
niet-invasieve testen
een vroeg eerste trimester, of dating, echografie wordt uitgevoerd tussen zeven en 12 weken, en is nuttig om de aanwezigheid van een levensvatbare zwangerschap te bevestigen en te bepalen of er een meerlingzwangerschap. Het maakt ook nauwkeurige datering van de zwangerschap, helpt bij het uitsluiten van een buitenbaarmoederlijke zwangerschap en het lokaliseren van de placenta. Het wordt niet uitgevoerd om geboorteafwijkingen te detecteren.
een nuchal translucency scan wordt uitgevoerd tussen 11 weken en 3 dagen, en 13 weken en 6 dagen (foetale kroonstronklengte van 45-84mm), idealiter als onderdeel van “eerste trimester gecombineerde screening”. Nuchal translucency is een vloeistof gevulde ruimte aan de achterkant van de foetale nek die kan worden gemeten door middel van echografie. Het is algemeen erkend dat hoe groter de nekdoorschijnendheid, hoe groter het risico op foetale anomalieën, waaronder chromosomale problemen zoals het syndroom van Down, evenals structurele hartafwijkingen en enkele enkele genaandoeningen.
tot op heden was de aanbeveling dat de nuchal translucency scan moet worden uitgevoerd in combinatie met een maternale biochemische screening als een gecombineerd eerste trimester screen (cFTS), die PAPP-A en vrij ßHCG meet om het Down syndroom detectiepercentage te verbeteren.
alleen heeft de nuchal translucency scan een detectiepercentage van ongeveer 65% tot 70% voor het syndroom van Down, en met de toevoeging van serummarkers zoals PAPP-A en vrije bèta-HCG, beide gemeld als veelvouden van de mediaan (MoMs), neemt dit toe tot ongeveer 90% met een vals-positief percentage van 5%.
in de meeste gevallen zullen deze tests geruststellend zijn en de paren gemoedsrust bieden zonder de zwangerschap in gevaar te brengen,
wat kan optreden bij invasieve tests zoals CVS of vruchtwaterpunctie.
met de beschikbaarheid van niet-invasieve prenatale testen is er discussie ontstaan over de waarde van gecombineerde screening in het eerste trimester voor het syndroom van Down, hoewel velen beweren dat de 12 weken durende scan nog steeds een rol speelt bij het identificeren van structurele anomalieën en andere problemen die de uitkomst van de zwangerschap negatief kunnen beïnvloeden.2
foetale morfologie echografie wordt uitgevoerd na 18 tot 20 weken, en kan tot 50% van de belangrijkste structurele afwijkingen detecteren. Het wordt niet aanbevolen als primaire screeningtest voor het syndroom van Down. De gevoeligheid van de scan voor het opsporen van misvormingen wordt beïnvloed door een aantal factoren, waaronder de aard van de misvorming, de vaardigheid en ervaring van de bediener, de kwaliteit van de echografie, de habitus van het moederlichaam en de positie van de placenta.
niet-invasieve prenatale tests
een genetisch foetaal monster dat in het bloed van de moeder kan worden aangetoond en dat kan worden getest op een nauwkeurige prenatale diagnose, is lange tijd de Heilige Graal van prenatale tests geweest. De verbeteringen in de technologie van DNA hebben uiteindelijk geleid tot de capaciteit om het doorgeven van foetaal DNA in moederbloed te isoleren en te meten.3
Ongeveer 10% tot 15% van het DNA in het bloed van de moeder is foetaal van oorsprong en is afkomstig van intacte foetale cellen en circulerend celvrij foetaal DNA (ccffdna), voornamelijk afgeleid van de afbraak van placentacellen. Het ccffDNA wordt binnen uren na levering uit de maternale omloop gewist, en foetaal DNA dat tijdens een zwangerschap wordt ontdekt, vertegenwoordigt daarom DNA van de huidige foetus.
NIPT omvat het meten van de celvrije chromosoomfragmenten en het gebruik van de kwantitatieve verschillen om aneuploïdiezwangerschappen te onderscheiden van die welke niet aangetast zijn. Foetussen met het syndroom van Down zullen bijvoorbeeld een meetbare en statistisch significante toename van het aantal chromosoom 21 fragmenten hebben.
echter, net als chorionische villusbemonstering, weerspiegelt ccffDNA de placenta in plaats van foetaal DNA, waarmee rekening moet worden gehouden bij het adviseren en bespreken van mogelijke invasieve testopties. Dit kan cytogenetisch dubbelzinnige resultaten terugkeren die door factoren zoals placentalmozaïcisme worden veroorzaakt.verschillende biotechnologiebedrijven hebben verschillende NIPT-platforms gelanceerd met eufemistische namen zoals Harmony en Panorama, waardoor grootschalige niet-invasieve prenatale tests op foetale aneuploïdie, zoals trisomie 13, 18 en 21, en gemeenschappelijke geslachtschromosoomafwijkingen, zoals het syndroom van Turner, mogelijk zijn.
de belangrijkste voordelen van NIPT zijn dat het niet-invasief is, beschikbaar vanaf een zwangerschap van negen weken, en een hoge gevoeligheid en specificiteit heeft, hoewel het per definitie een screening is in plaats van een diagnostische test. Ongeveer 25% van de chromosomale anomalieën zal echter niet worden gedetecteerd door NIPT, en daarom moeten invasieve tests worden aangeboden aan vrouwen met een verhoogd risico op een chromosomale anomalie, bijvoorbeeld in het geval van verhoogde nuchal translucency meting of cFTS, of die met een structurele anomalie gedetecteerd via echografie.4
Er is ook een praktisch nadeel in de Australische setting, omdat NIPT niet door de overheid wordt gefinancierd, wat leidt tot ongelijke toegang. Het is nog niet vastgesteld hoe NIPT moet worden opgenomen in de routine prenatale screening praktijk, of wat de meest kosteneffectieve manier is om dit te doen.
veel deskundigen pleiten momenteel voor het voorwaardelijke screeningmodel waarbij alle vrouwen cFTS hebben en degenen met een hoog risico op het syndroom van Down (>1/50) invasieve tests worden aangeboden; degenen met een intermediair risico tussen 1/50 en 1/300 krijgen de keuze uit NIPT-of invasieve tests; en degenen met een laag risico (<1/300) worden gerustgesteld en geen verdere tests aangeboden.5
invasieve of diagnostische tests
de afgelopen jaren is het aantal invasieve prenatale testprocedures aanzienlijk gedaald, voornamelijk als gevolg van de beschikbaarheid van verbeterde niet-invasieve tests.6 de belangrijkste indicaties voor het uitvoeren van invasieve testen zijn nu voor prenatale diagnose van enkelvoudige gen (Mendeliaanse) aandoeningen, in plaats van voor het opsporen van aneuploïdie.
chorionische villusbemonstering is een invasieve test uitgevoerd bij 11 tot 13 weken zwangerschap, hetzij via een transvaginale of trans-abdominale benadering, afhankelijk van de voorkeur van de toediener en de plaats van de placenta. Het percentage miskramen in verband met de procedure is laag (<1%) maar blijft niettemin een barrière voor sommige vrouwen, vooral bij vrouwen met een voorgeschiedenis van onvruchtbaarheid of zwangerschapsverlies.
er is 1% kans op het verkrijgen van een onduidelijk resultaat met CVS. Dit is meestal te wijten aan beperkt placentamozaïcisme, een bekend fenomeen dat kan worden geassocieerd met lage PAPP-A en ongunstige zwangerschapsuitkomsten, met inbegrip van foetale groeibeperking en vroeg zwangerschapsverlies, zelfs als de foetus een normaal karyotype heeft. Wanneer de resultaten van CVS dubbelzinnig zijn, wordt verder onderzoek – over het algemeen vruchtwaterpunctie-uitgevoerd om te verduidelijken of de chromosomale anomalie echt aanwezig is in de foetus, of beperkt is tot de placenta.
vruchtwaterpunctie wordt uitgevoerd na 15 weken en wordt ook geassocieerd met een kleine (<0.5%) risico op een miskraam. Vruchtwaterpunctie wordt beschouwd als de gouden standaard, in die zin dat de foetale cellen verkregen uit vruchtwater zijn afgeleid van verschillende foetale weefsels met inbegrip van de urinewegen en de huid, en zijn dus meer echt representatief voor het foetale karyotype dan die verkregen uit de placenta. Het belangrijkste nadeel van vruchtwaterpunctie over CVS is de latere timing, en dus meer geavanceerde zwangerschap, tegen de tijd resultaten worden ontvangen.
momenteel hebben de meeste diagnostische laboratoria afstand genomen van cytogenetische analyse (karyotype) als standaardtest en hebben ze Moleculaire technieken toegepast, waaronder kwantitatieve fluorescerende polymerasekettingreactie (QF-PCR). QF-PCR is goedkoper en minder arbeidsintensief dan standaard karyotype analyse, en de resultaten worden sneller verkregen (binnen 24-48 uur vergeleken met 10-14 dagen) aangezien de techniek geen foetale cellen vereist om te worden gekweekt.
hoewel QF-PCR in staat is de gemeenschappelijke aneuploïdie te diagnosticeren waarbij chromosomen 13, 18, 21 en de geslachtschromosomen betrokken zijn, kan het geen andere zeldzame chromosoomafwijkingen detecteren. Het kan ook niet bepalen of een trisomie te wijten is aan niet-disjunctie (dat wil zeggen veel voorkomende, leeftijdsgebonden aneuploïdie) of translocatie, wat zeldzamer is maar zorgwekkend, omdat het kan worden geërfd en geassocieerd met een verhoogd risico op recidief bij toekomstige zwangerschappen.
chromosoom microarray, ook bekend als moleculaire karyotypering, is een van de belangrijkste onderzoeken die worden gebruikt om baby ‘ s en kinderen met structurele afwijkingen en intellectuele beperkingen te beoordelen. Het analyseert chromosomen met een veel hogere resolutie (over het algemeen <2,5 kb of 250.000 basenparen) vergeleken met de 5MB tot 10MB resolutie van een standaard karyotype, of cytogenetische studie, om kleine chromosomale duplicaties en verwijderingen te detecteren.
in toenemende mate wordt microarray gebruikt in de prenatale omgeving, waar het Resultaten kan opleveren die moeilijk te interpreteren zijn, aangeduid als “varianten van onzekere significantie”. Om deze reden, zou chromosoom microarray slechts met aangewezen pre – en post-test het adviseren moeten worden aangeboden, en slechts in situaties waar het klinisch aangewezen is. In hoog-risico zwangerschappen waar een structurele anomalie of verhoogde nuchal translucency meting is ontdekt, is microarray getoond om kenmerkende opbrengst met rond 6% te verbeteren.
pre-implantatie genetische diagnose is nu beschikbaar voor patiënten met een verhoogd risico op aneuploïdie of een enkele genaandoening. Ze zijn nu in staat om IVF te ondergaan en embryo ‘ s te laten biopsie en getest via pre-implantatie genetische diagnose op dag vijf, voorafgaand aan embryo-overdracht in de baarmoeder.
PGD wordt in toenemende mate gebruikt door koppels die een zwangerschap willen vermijden met een bepaalde genetische aandoening of chromosomale anomalie. Hoewel niet 100% accuraat, kan PGD het risico op een aangetaste zwangerschap aanzienlijk verminderen, en dus de noodzaak om zwangerschapsafbreking te overwegen.
Er zijn twee belangrijke types van pre-implantatie genetische diagnostiek:
testen op aneuploïdie: dit wordt gebruikt voor koppels die risico lopen op aneuploïdie vanwege gevorderde maternale leeftijd, evenwichtige translocatie van ouders, recidiverende miskraam en falen van implantatie;
testen op één enkele genaandoening: dit wordt gebruikt bij paren die het risico lopen een kind te krijgen met één enkele genaandoening, waaronder autosomaal recessieve, X-gebonden of autosomaal dominante aandoeningen. In deze situaties moet de specifieke moleculaire of DNA-diagnose worden geà dentificeerd, voordat PGD kan worden aangeboden.
Het is van vitaal belang dat koppels die IVF en PGD overwegen, worden doorverwezen voor passende counseling omdat zij volledig bewust moeten worden gemaakt van het fysieke, emotionele en financiële belang dat relevant is voor deze procedures.Kennedy is directeur MotherSafe RHW en de Conjoint Lecturer School of Women ’s and Children’ s Health aan UNSW. Aihw Australia ‘ s mothers and babies 2013 in het kort
2. McLennan A, Palma-Dias R, da Silva Costa F, et al. Niet-invasieve prenatale testen in routine klinische praktijk – een audit van NIPT en gecombineerde eerste trimester screening in een niet-geselecteerde Australische bevolking. Ik heb de code hierboven ingevoerd.
3. Lo YMD, Corbetta N, Chamberlain PF, Rai V, Sargent IL, Redman CWG, Wainscoat JS. 1997. Aanwezigheid van foetaal DNA in maternaal plasma en serum. Lancet 350, 485-4874:
4. Petersen OB1, Vogel I, Ekelund C, Hyett J, Tabor A. Potential diagnostic consequences of applying non-invasive prenatal testing: population-based study from a country with existing first-trimester screening. Echografie Verloskundige Gynaecol. 2014 mrt; 43 (3): 265-71.
5. Hui L, Hyett J Noninvasive prenatal testing for trisomy 21; challenges for implementation in Australia. ANZJOG 2013; 53 (5): 416-424.
6. Hui L, Muggli EE, Halliday JL. Population-based trends in prenatal screening and Diagnostic for aneuploidy: een retrospectieve analyse van 38 jaar staatsbrede gegevens. BJOG 2016; 123(1):90-7
7. Wapner RJ et al Chromosomal microarray versus karyotyping for prenatal diagnosis N Engl J Med 2012; 367:2175-2184

Leave a Reply