Been-en Voetstressfracturen
oorspronkelijke redactie
belangrijkste bijdragers – Melissa Osti, Brittany Buenteo, Holly Puket, Brenda Walk en Kim Jackson – Holly Puket, Corin Arundale, Brenda Walk, Brittany Buenteo, Melissa Osti
definitie/beschrijving
stressfracturen komen voor in botten die mechanische vermoeidheid ondergaan. Ze zijn een gevolg van het overschrijden van herhaalde submaximale belastingen, waardoor een onbalans tussen botresorptie en botvorming ontstaat. De fracturen beginnen meestal op plaatsen met grote stress; dit wordt “crack initiatie” genoemd. Als deze microscopische scheur niet kan genezen en wordt onderworpen aan verdere belasting, zal de microschade toenemen en de scheur zal vergroten. Deze toename van de schade kan leiden tot het bot te breken op een macroscopisch niveau.
Epidemiologie / etiologie
geschat wordt dat 15-20% van de letsels bij overmatig gebruik stressfracturen zijn. Botsactiviteiten met repetitieve belasting, zoals marcheren en rennen, worden geassocieerd met dit soort breuken. Ongeveer 50% van de stressfracturen vindt plaats in het scheenbeen; echter, een stressfractuur kan optreden in elk bot. De voet, vooral de tweede middenvoet, is een andere veel voorkomende plaats voor stressfracturen. Er is gemeld dat vrouwen een 1,5 tot 12 keer hoger risico hebben op het krijgen van een stressfractuur in vergelijking met mannen.
stressfracturen kunnen het gevolg zijn van meerdere factoren, waaronder activiteitsniveau, botkwaliteit, ontstekingsremmende geneesmiddelen, straling,voedingsstatus, osteoporose, onevenwichtige hormonen, slaaptekort en collageenafwijkingen. De frequentie van stressfracturen is afhankelijk van de samenstelling van het bot, aangrenzende spieraanhechtingen, de vasculatuur, systemische factoren en de wijze van atletische activiteit. Andere mogelijke risico ‘ s zijn leeftijd, geslacht, schoenen, en training regime. Vrouwelijke atleten op hoog niveau die geneigd zijn om de atleet triade (amenorroe,eetstoornissen, en osteoporose) en mannelijke duursporters die ongewoon lage niveaus van geslachtshormonen hebben zijn ook in gevaar voor stressbreuken.
vanuit biomechanisch perspectief kunnen stressfracturen het gevolg zijn van vermoeide spieren, waardoor het bot een overmatige kracht krijgt. Bovendien is voorgesteld dat de uitlijning van de onderste ledematen een rol speelt bij het risico op stressfracturen. Verder hebben eerdere studies aangetoond dat smalle scheenbenen, een hoge mate van heup uitwendige rotatie, een varus enkel en voorvoet, enkel hyperpronatie, pes cavus, en Been-Lengte discrepantie kan een atleet risico op stress fracturen verhogen. Bewijs is niet overtuigend voor sommige van deze factoren.
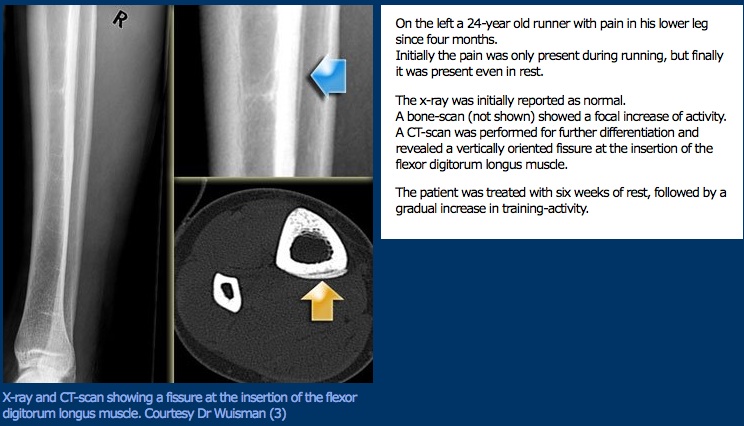
klinische presentatie
klinische presentatie kan variëren tussen patiënten; daarom is het noodzakelijk om een grondige anamnese te verkrijgen om te bepalen of een patiënt een stressfractuur kan hebben. Een patiënt kan beschrijven hun symptomen geleidelijk erger na verloop van tijd met Activiteit, en geen specifiek mechanisme van letsel. Aanvankelijk kan de pijn alleen optreden tijdens de activiteit, maar uiteindelijk constant in de tijd. Het is belangrijk om te overwegen dat de patiënten verhogingen in activiteit of activiteitswijzigingen niet mogen vermelden die belangrijke bevindingen voor de fysiotherapeut zijn. Patiënten kunnen zich presenteren met licht oedeem en erytheem in het gebied van pijn, focale/punt gevoeligheid (bedekt met een enkele vinger), been lengte discrepantie, en verhoogde pijn met gewicht dragende activiteiten stimuleren van een antalgische gang. Een stemvork test langs het gebied van de pijn zou de symptomen van de patiënt verergeren. Hardlopers, atleten en militairen worden vaak getroffen door stressfracturen. Zonder voldoende rust tussen trainingen of wedstrijden, hebben patiënten een verhoogd risico. De jonge vrouwelijke atleet is meer vatbaar voor stressfracturen als gevolg van de triade van risicofactoren binnen deze populatie, die ook schadelijk zijn voor botmassa.
differentiële diagnose
de differentiële diagnose zal variëren afhankelijk van de plaats van de pijn. Andere mogelijke diagnoses omvatten infectie, tumor, compartiment syndroom, artritis, zenuw beknelling, mediale tibiale stress syndroom, en andere weke delen verwondingen.
compartimentsyndroom ontwikkelt zich door druk in de spiercompartimenten van het onderbeen, die worden gedeeld door fasciale lagen. Druk binnen de compartimenten kan het gevolg zijn van een verhoogde zuurstofbehoefte en de daaropvolgende bloedtoevoer naar de uitgeoefende spier. De patiënten kunnen met beenkrampen, spierstrakheid, strenge pijn, voetdaling, en paresthesie van de voet presenteren. Als het compartimentsyndroom wordt beschouwd als een acute episode, is het een medische noodsituatie, en chirurgische fasciotomie is de voorkeursbehandeling.
Medial tibial stress syndrome (MTSS) omvat periostitis op de kruising van de middelste en distale terts van de mediale tibiale grens. Dit syndroom kan het gevolg zijn van tractie stress van de soleus, flexor digitorum longus, of diepe crural fascia. Botaftasten kunnen worden gebruikt om MTSS te diagnosticeren, en zal verhoogde opname van langere segmenten van het bot tonen, in vergelijking met focale gebieden die met spanningsfracturen verschijnen. Tijdens het onderzoek, patiënten met MTSS kunnen diffuse gevoeligheid ervaren langs de tibiale grens.
als na de eerste evaluatie een stressfractuur wordt vermoed, dient de therapeut medische beeldvorming te raadplegen om de diagnose uit te sluiten. Röntgenfoto ‘ s zijn meestal het eerste instrument dat wordt gebruikt, ondanks een slechte gevoeligheid voor de diagnose van stressfracturen. Stressfracturen verschijnen meestal niet op röntgenfoto ‘ s gedurende twee tot zes weken na het letsel; wanneer ze zichtbaar zijn, zullen ze verschijnen als radiolucente lijnen en kunnen corticale verdikking hebben. De gouden standaard beeldvorming voor stress fracturen is de bot scan; stressfracturen zijn zichtbaar binnen 2-3 dagen na letsel.
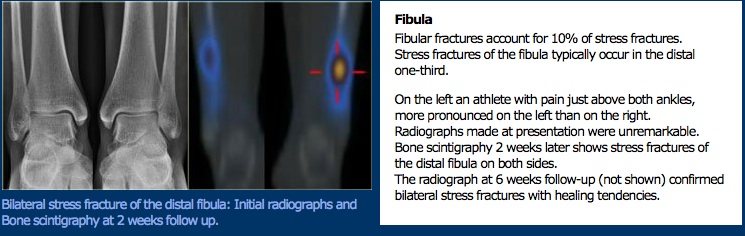
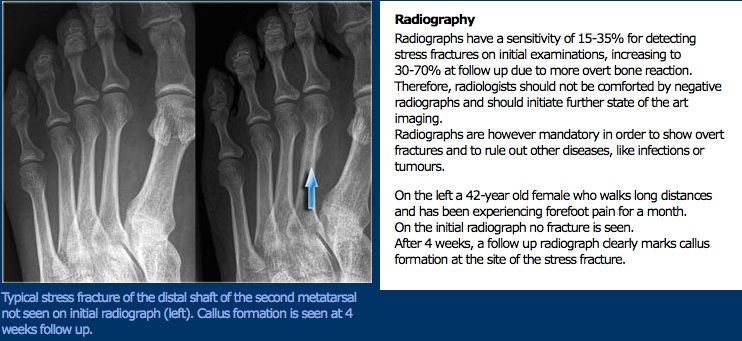
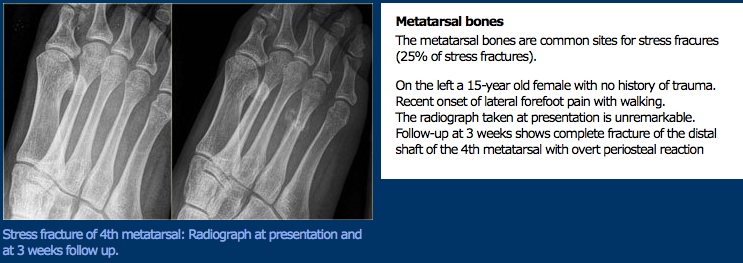
onderzoek
bij de evaluatie van een volwassene met een stressfractuur in de onderste ledematen is een grondige anamnese belangrijk.
belangrijkste bevindingen in de voorgeschiedenis van een persoon met een stressfractuur:
- Pijn met een gewicht dragen
- Recente toename in activiteit (i.e. hoge intensiteit en/of hoge frequentie)
- Geleidelijk begin
- Start als pijn, stress, uiteindelijk leidend tot pijn in rust en tijdens de nacht
Tijdens het lichamelijk onderzoek, de arts zal willen nemen een bijzondere aanpak. Belangrijke aspecten van de evaluatie zijn observatie van houding en biomechanica, loopanalyse, beenlengte discrepantie, gevoeligheid met palpatie en bewegingsbereik. Patiënten met stressfracturen hebben meestal gevoeligheid voor palpatie en oedeem in de omliggende zachte weefsels. Volgens Hatch et al 2007, tijdens het lichamelijk onderzoek kan het belangrijk zijn om al het volgende uit te voeren: een neurologisch scherm voor sensatie, een vasculair onderzoek (capillaire vulling en onderste ledematen pulsen), inspecteren van de huid op misvorming, oedeem, of ecchymose, en bereik van de beweging om te bepalen of er een onevenredige hoeveelheid pijn met beweging.
met betrekking tot naviculaire stressfracturen, die een van de meest voorkomende vormen van voetstressfracturen zijn, is de vorm van de voet als risicofactor betrokken, maar het bewijs is inconsistent. Verwondingen lijken voor te komen bij patiënten met pes planus, pes cavus en normale voeten.
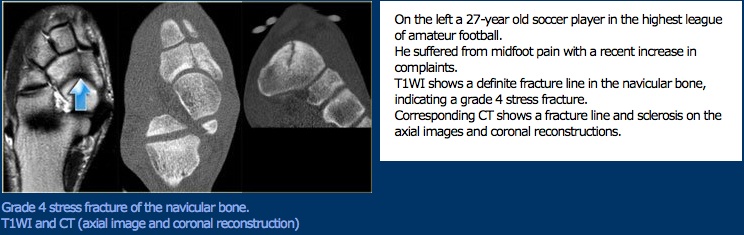
medisch Management
operatieve en niet-operatieve behandelingsopties bestaan voor Been-en voetstressfracturen. Er zijn verschillende factoren die bijdragen aan het al dan niet opereren wordt gebruikt om een stressfractuur te herstellen. Eén factor is de locatie – de vasculariteit van het gebied zal invloed hebben op hoe goed de stressfractuur geneest. Brockwell et al identificeren gebieden van “hoog risico” als de talus, navicular, mediale malleolus, hallux sesamoïden, en de basis van het 5e middenvoetbeen bot. Aangezien deze gebieden als hoger risico worden beschouwd, wordt een operatie als eerste interventie aanbevolen. De middenvoetsbeentjes hebben echter een goede bloedtoevoer en dus is een meer conservatieve vorm van behandeling mogelijk. Aanbevelingen omvatten volledige stopzetting van de activiteit die de stressfractuur veroorzaakte gedurende 4-8 weken, en de gewichtsdragende status kan worden bepaald door het niveau van de pijn van de patiënt. Aan de andere kant worden mediale malleolaire stressfracturen als hoog risico beschouwd, vanwege de waarschijnlijkheid van progressie van stressfractuur naar acute fractuur. Deze fracturen kunnen worden behandeld met open reductie en interne fixatie chirurgie, wat leidt tot een sneller herstel dan de 6-8 maanden nodig door middel van conservatieve behandeling.
Een andere factor waarmee rekening moet worden gehouden bij de medische behandeling van stressfracturen is het profiel van de patiënt. Soms, met high-level atleten (een populatie in het bijzonder in gevaar voor dit soort letsel), chirurgie wordt beschouwd als een meer wenselijke optie als gevolg van de verminderde tijd-frame om terug te keren naar normale activiteit. In een systematische beoordeling uitgevoerd door Torg et al in 2010, onderzoekers vonden geen significant verschil in resultaten tussen chirurgische interventie en conservatieve niet-gewicht dragen met casting. Echter, een andere studie toonde een verschil in de gemiddelde tijd voor atleten om terug te keren naar sport, met conservatieve management revalidatie duurt een gemiddelde van 5,6 maanden, in tegenstelling tot 3,8 maanden na de operatie. Dezelfde studie vond een 86% succes percentage in de genezing van niet-verplaatste stress fracturen door gieten en niet-gewicht dragen gedurende 6-8 weken. In de Torg review werd ook opgemerkt dat conservatieve behandeling die een zekere mate van gewichtsdragende (ofwel gewichtdragende met rust, of activiteit beperking) kan leiden tot herletsel of frank fractuur. In een studie door Burne et al in 2005, concludeerden de onderzoekers dat ” er beperkt bewijs is om chirurgische interventie als eerste lijn van beheer te ondersteunen.”Voor chirurgie, is het ook belangrijk om het type stressfractuur te overwegen, en als het is verplaatst, gefragmenteerd, of als conservatieve behandeling al is geprobeerd en is ineffectief geweest. Chirurgie bestaat meestal uit open reductie met interne fixatie met een schroef, en soms omvat een bottransplantaat.
Fysiotherapie Management
Fysiotherapie strategieën omvatten patiëntenvoorlichting en begeleiding voor wijziging van de activiteit.
De initiële behandeling moet bestaan uit het verminderen van de abnormale belasting op het bot tot een niveau dat binnen de normale fysiologische grenzen ligt, zodat genezing kan plaatsvinden. Dit bestaat meestal uit verminderde of niet-gewichtdragende gedurende 1-2 maanden, afhankelijk van de ernst van de fractuur. Aquatische oefening, fietsen, en het bovenlichaam gewicht training laat de aangetaste onderste extremiteit om te rusten terwijl de patiënt aërobe conditionering handhaaft. Zodra het getroffen gebied pijnvrij is en door de arts is geklaard, moet het dragen van het gewicht opnieuw worden ingevoerd voor botremodellering om voor te komen. Volledige rust kan voorkomen dat het bot correct geneest en spieratrofie en deconditionering veroorzaakt, en moet worden vermeden. Met behulp van pijn of ongemak als de leidende factor bij het bepalen van de juiste activiteiten en stress belasting, kan de patiënt cross train of het uitvoeren van andere fysieke activiteit om de gezondheid te handhaven, waarbij de intensiteit onder die welke symptomen veroorzaakt. Krukken of andere hulpmiddelen kunnen worden voorgeschreven om gewicht te verlagen of te corrigeren voor een mank lopen. De onderste ledematen moeten worden beoordeeld op uitlijning, en orthesen moeten worden gebruikt om predisponerende biomechanische factoren te corrigeren. Een periode van relatieve rust en activiteit modificatie is uiterst belangrijk voor genezing. Progressieve spierversterking zal ook helpen de patiënt veilig terug te keren naar hun normale activiteiten nadat de fractuur is genezen, en kan de sleutel zijn tot het voorkomen van herhaling.
patiëntenvoorlichting
patiëntenvoorlichting zal de patiënt helpen de oorzaak van de stressfractuur te bepalen en herhaling te voorkomen. Hardlopen is vaak de oorzaak van stressfractuur en treedt meestal op wanneer trainingsomstandigheden abrupt worden gewijzigd, vooral overmaat aan kilometers.(niveau van bewijs 2a) lange levensduur van de opleiding (het hele jaar door) is ook gecorreleerd. Daarom is het belangrijk voor hardlopers om hun trainingsprogramma en andere factoren, zoals voettype en loopvlak te beoordelen. In een onderzoek naar terugkerende stressfracturen waren 60% van de getroffen atleten hardlopers; 40% van hen had cavusvoeten, tegenover 13% in de controlegroep van niet-gewonde hardlopers. Aangezien er geen prospectieve gegevens zijn die erop wijzen dat de behandeling van cavusvoeten het risico op letsel vermindert, kan het nuttig zijn voor de patiënt om voor persoonlijke trainingsbegeleiding gewoon zijn voettype en de correlatie met letsel te kennen. Sterke aanwijzingen voor het voorkomen van loopschade bestaan alleen voor het beheersen van trainingsfouten, voornamelijk door het totale aantal kilometers te beperken. Matig bewijsmateriaal identificeert cavusvoeten als risicofactor, en zwakker bewijsmateriaal identificeert beenlengte discrepantie. Orthesen kunnen het risico op stressfractuur verminderen, maar studies trekken geen identificeerbaar verband met specifieke anatomische variaties. Lopers kunnen ook wijzigingen aanbrengen in de staplengte en het looptempo om het risico op tibiale stressfractuur te verminderen door de grootte van de spanning te verminderen. Hoe groter de paslengte van een persoon en hoe sneller de loopsnelheid, hoe groter de spanning op het scheenbeen. Een vermindering van 10% van de staplengte en een vermindering van 1 m/s van de loopsnelheid (die beide het aantal stappen per mijl verhogen) kunnen hardlopers helpen hun kans op tibiale stressfractuur te verminderen. Patiëntenvoorlichting voor hardlopers moet zich richten op het beperken van overtollige kilometers en plotselinge veranderingen in trainingsschema ‘ s. Geïndividualiseerde trainingsprogramma ‘ s worden aanbevolen om elke patiënt te helpen zich aan te passen aan de stress van hardlopen.
Bottom Line
om stressfractuur te voorkomen, moet de patiënt geleidelijk de frequentie en intensiteit van de oefening verhogen en plotselinge toename van de training vermijden die het herstelvermogen van het bot als reactie op belasting kan overweldigen. De fysiotherapeut moet de bewegingen van een patiënt langs de gehele kinetische keten beoordelen om te helpen bij het bepalen van hun specifieke behoeften in activiteitswijziging.
middelen
Mayo Clinic informatie over stressfracturen
Hardloopadvies
klinische Bottom Line
stressfracturen zijn het resultaat van overbelasting van het bot tijdens activiteit. Ze zijn te voorkomen met geleidelijke veranderingen in de uitoefening en het uitvoeren van activiteiten met mate. Stressfracturen worden over het algemeen behandeld met niet-gewichtdragende en relatieve rust. Nieuw onderzoek kan meer bewijs leveren voor factoren die stressfracturen kunnen veroorzaken of voorkomen. Deze gebieden omvatten minimalistisch schoeisel, voetanatomica en trainingsparameters.
Note on Emerging Research:
Een recente studie werd gepubliceerd over twee ervaren hardlopers die de overstap maakten naar minimalistisch schoeisel, en metatarsale stressfracturen ontwikkelden. Vanwege de toenemende populariteit van minimalistische of blootsvoets simulerende schoenen, is dit een onderwerp waar verder onderzoek nodig is, om de potentiële risico ‘ s en voordelen van het gebruik van dit type hardloopschoen te bepalen.
- 1.0 1.1 Edwards WB, Taylor D, Rudolphi TJ, Gillette JC, Derrick TR. Effecten van loopsnelheid op een probabilistische stressfractuur model. Klinische Biomechanica. 2010;25:372-377.
- 2,0 2,1 2,2 2,3 2,4 2,5 Maffulli N, Longo UG, Denaro V. femurhals stressfracturen. Operatieve technieken in de sportgeneeskunde. 2009;17:90-93.
- 3,0 3.1 Milner CE, Hamill J, Davis IS. Duidelijke kinematica van heup en achtervoet bij vrouwelijke lopers met een voorgeschiedenis van tibiale stressfractuur. Tijdschrift voor orthopedische en sport fysiotherapie. 2010;40(2):59-66.
- Bargfeldt C, Krogsgaard M, Rasmussen SW. Stressfractuur in combinatie met Avulsie van het scheenbeen bij een marathonloper: een case report. Scandinavian Journal of Medicine and Science in Sports. 2011;21:330-332. Queen RM, Abbey AN, Chuckpaiwong B, Nunley JN. Vergelijking van plantaire ladingen tussen vrouwen met een voorgeschiedenis van tweede Middenvoetsbeenspanningsfracturen en normale controles. The American Journal of Sports Medicine. 2009;37(2):390-395.
- 6,0 6.1 Korpelainen R, Orava S, Karpakka J, Siira P, Hulkko A. risicofactoren voor recidiverende stressfracturen bij atleten. American orthopedic Society for Sports Medicine. 2001;29(3):304-310.
- 7,0 7,1 7,2 7,3 7,4 7,5 7,6 Tuan K, Wu S, Sennett B. stressfracturen bij atleten: risicofactoren, diagnose en Management. Orthopedisch. 2004;27(6):583-586.
- 8,0 8,1 8,2 8,3 Bettcher S, Asplund C. Inspanningspijn in de benen. Atletische Therapie Vandaag. 2008;13(6):20-24.
- 9,0 9,1 9,2 9,3 9,4 Lassus J, Tulikoura I, Konttinen Y, Salo J, Santavirta S. bot stress letsels van de onderste ledematen. Acta Orthop Scand 2002; 73 (3): 359-68.
- 10.0 10.1 Rosenthal MD, Moore JH, DeBerardino TM. Diagnose van mediale kniepijn: atypische stressfractuur rond het kniegewricht. Tijdschrift voor orthopedische en sport fysiotherapie. 2006;36(7):526-534.
- 11.0 11.1 Hatch R, Alsobrook J, Clugston J. Diagnose en behandeling van Middenvoetsbeenfracturen. Am Family Physician 2007; 76.817-26. 12.1 Van der Velde G, Hsu W. Posterior tibial stress fracture: a report of three cases. J Manipulative Physiol Ther 1999;22:341-6. 13,1 13,2 13,3 13,4 Duran-Stanton A, Kirk K. “March fractures” op een vrouwelijke militaire rekruut. Militaire Geneeskunde. 2011;176(1):53-55. (Niveau van bewijs 3a)
- Oddy M, Davies M. stressfracturen van het Naviculair. Oper Tech Sports Med 2009, 17:115-8.
- Brockwell J, Yeung Y, Griffith JF. Stressfracturen van de voet en enkel. Sport Med Arthrosc. 2009;17(3): 149-59
- Donley BG; Ilaslan H. stressfracturen van de mediale malleolus. Voet Enkelclin. 2009;14(2):187-204
- Torg JS, Moyer J, Gaughan JP, Boden B. Management of Tarsal Navicular Stress Fractures Conservative Versus Surgical Treatment: A Meta-Analysis. The American Journal of Sports Medicine. 2010;38(5):1048-1053
- Khan KM, Fuller PJ, Brukner PD, Kearney C, Burry HC. Resultaat van conservatieve en chirurgische behandeling van navicular stress fractuur bij atleten: zesentachtig gevallen bewezen met geautomatiseerde tomografie. The American Journal of Sports Medicine. 1992;20(6):657-66
- 19,0 19,1 19,2 19,3 19,4 19,5 19,6 van den Bekerom MP, Kerkhoffs GM, van Dijk CN. Behandeling van mediale malleolaire stressfracturen. Operatieve technieken in de sportgeneeskunde. April 2009; 17 (2): 106-111. (Niveau van bewijs 3b)
- 20,0 20,1 20,2 20,3 20,4 velden KB, Sykes JC, Walker KM, Jackson JC. Preventie van loopblessures. Actuele Rapporten Over Sportgeneeskunde. Mei 2010; 9 (3): 176-182. (Niveau van bewijs 2a)
- 21,0 21.1 Edwards WB, Taylor D, Rudolphi TJ, Gillette JC, Derrick TR. Effecten van staplengte en loopkilometers op een probabilistische stressfractuur model. Geneeskunde en Wetenschap in sport en lichaamsbeweging. December 2009; 41 (12):2177-2184. (Leven of Evidence 2b)
- 22.0 22.1 TEYHEN DS. Voeten, schoenen en blessures: statische en dynamische Voethouding. PowerPoint. 2011. (Niveau van bewijs 3b)
- Giuliani J, Masini B, Alitz C, Owens BD. Blootsvoets-simulerend schoeisel geassocieerd met Middenvoetspanningsverwonding bij 2 hardlopers. Orthopedisch. 2011;34(7):320-323
Leave a Reply