Jalan ja jalan Rasitusmurtumat
alkuperäiset toimittajat
Top Contributors – Melissa Osti, Brittany Buenteo, Holly Pulket, Brenda Walk ja Kim Jackson – Holly Pulket, Corin Arundale, Brenda Walk, Brittany Buenteo, Melissa Osti
määritelmä/kuvaus
rasitusmurtumia esiintyy luissa, jotka väsyvät mekaanisesti. Ne ovat seurausta toistuvien submaksimaalisten kuormitusten ylittämisestä, mikä aiheuttaa epätasapainon luun resorption ja luun muodostumisen välillä. Murtumat alkavat yleensä paikoissa, joissa on suuri stressi; tätä kutsutaan ”crack initiation”. Jos tämä mikroskooppinen halkeama ei pysty paranemaan ja siihen kohdistuu lisäkuormitusta, mikrotuho kasvaa ja halkeama suurenee. Tämä vaurioiden lisääntyminen voi aiheuttaa luun murtumisen makroskooppisella tasolla.
epidemiologia/etiologia
on arvioitu, että 15-20% liikakäyttövammoista on rasitusmurtumia. Iskutoiminnot, joihin liittyy toistuvaa kuormitusta, kuten marssiminen ja juokseminen, liittyvät tämäntyyppisiin murtumiin. Noin 50% rasitusmurtumista tapahtuu sääriluussa; rasitusmurtuma voi kuitenkin esiintyä missä tahansa luussa. Jalka, erityisesti toinen jalkapöytä, on toinen yleinen paikka rasitusmurtumille. On raportoitu, että naisilla on 1,5-12 kertaa suurempi riski saada rasitusmurtuma kuin miehillä.
Rasitusmurtumat voivat johtua useista tekijöistä, kuten aktiivisuustasosta, luun laadusta, tulehduskipulääkkeistä, säteilystä,ravitsemustilasta, osteoporoosista, epätasapainoisista hormoneista, univajeesta ja kollageenin poikkeavuuksista. Rasitusmurtumien esiintymistiheys riippuu luun koostumuksesta, viereisistä lihasliitoksista, verisuonesta, systeemisistä tekijöistä ja urheilullisesta aktiivisuudesta. Muita mahdollisia riskejä ovat ikä, sukupuoli, jalkineet ja treeniohjelma. Korkean tason naisurheilijat,jotka ovat taipuvaisia urheilijakolmikkoon (amenorrea, syömishäiriöt ja osteoporoosi) ja miespuoliset kestävyysurheilijat, joilla on epätavallisen alhainen sukupuolihormonitaso, ovat myös vaarassa saada rasitusmurtumia.
biomekaanisesta näkökulmasta rasitusmurtumat voivat olla seurausta väsyneestä lihasta, jolloin luuhun tulee ylimääräistä voimaa. Lisäksi alaraajan linjauksen on ehdotettu vaikuttavan rasitusmurtumien riskiin. Lisäksi aiemmat tutkimukset ovat osoittaneet, että kapeat sääriluut, runsas lonkan ulkoinen kierto, varus nilkka ja etujalka, nilkan hyperpronaatio, pes cavus ja jalkojen pituuspoikkeama voivat lisätä urheilijan riskiä rasitusmurtumiin. Todisteet eivät ole vakuuttavia joidenkin näiden tekijöiden osalta.
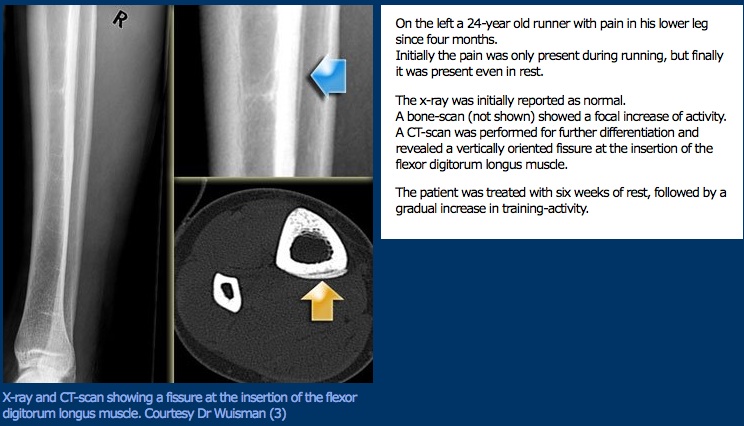
kliininen esitystapa
kliiniset esitystavat voivat vaihdella potilaiden välillä; siksi on välttämätöntä saada perusteellinen historia sen määrittämiseksi, onko potilaalla mahdollisesti rasitusmurtuma. Potilas voi kuvata oireensa asteittain pahenemaan ajan myötä aktiivisuudella,eikä erityistä vammamekanismia ole. Aluksi kipu voi esiintyä vain toiminnan aikana, mutta lopulta muuttua vakioksi ajan myötä. On tärkeää ottaa huomioon, että potilaat eivät saa mainita aktiivisuuden lisääntymistä tai aktiivisuuden muutoksia, jotka ovat fysioterapeutin keskeisiä löydöksiä. Potilailla voi esiintyä lievää turvotusta ja punoitusta kivun alueella, polttoväli/pisteen arkuus (peitetty yhdellä sormella), jalkojen pituuspoikkeama ja lisääntynyt kipu, johon liittyy painolastitoimintaa, joka kannustaa antalgiseen kävelyyn. Tuning haarukka testi pitkin alueen kipu pitäisi pahentaa potilaan oireita. Juoksijat, urheilijat ja armeijan jäsenet kärsivät yleisesti rasitusmurtumista. Ilman riittävää lepoa harjoitusten tai kilpailujen välillä potilaat ovat suuremmassa vaarassa. Nuori naisurheilija on alttiimpi rasitusmurtumille, koska tässä väestössä on kolmijakoisesti riskitekijöitä, jotka ovat myös haitallisia luumassalle.
Differentiaalidiagnoosi
differentiaalidiagnoosi vaihtelee kivun sijainnin mukaan. Muita mahdollisia diagnooseja ovat infektio, kasvain, osasto oireyhtymä, niveltulehdus, hermo kiinnijäämisen, mediaalinen sääriluun stressi oireyhtymä, ja muut pehmytkudosvammat.
Lokerosyndrooma kehittyy alaraajan lihasosastojen sisällä olevasta paineesta, joka jaetaan faskiakerroksilla. Paine osastojen sisällä voi johtua lisääntyneestä hapenkulutuksesta ja sen jälkeisestä verenvirtauksesta harjoitettuun lihakseen. Potilaat voivat esittää jalka kramppeja, lihas kireys, vaikea kipu, jalka pudota, ja parestesia jalka. Jos lokerosyndroomaa pidetään akuuttina episodina, se on lääketieteellinen hätätapaus, ja kirurginen fasciotomia on ensisijainen hoito.
Medial tibial stress syndrome (MTSS) käsittää periostiitin mediaalisen sääriluun reunuksen Keski-ja distaalisen kolmasosan yhtymäkohdassa. Tämä oireyhtymä voi johtua soleus, flexor digitorum longus tai syvä crural faskia vetorasitus. Luustokuvauksia voidaan käyttää MTSS: n diagnosointiin, ja ne osoittavat pitempien luun segmenttien lisääntyneen oton verrattuna polttoalueisiin, joissa esiintyy rasitusmurtumia. Tentin aikana MTSS-potilaat voivat kokea diffuusia arkuutta sääriluun rajalla.
Jos rasitusmurtumaa epäillään alustavan arvioinnin jälkeen, tulee terapeutin hakeutua lääketieteelliseen kuvantamiseen, jotta diagnoosi voidaan sulkea sisään tai poistaa. Röntgenkuvat ovat tyypillisesti ensimmäinen työkalu käytetään, vaikka huono herkkyys diagnoosi rasitusmurtumia. Rasitusmurtumat eivät yleensä näy röntgenkuvat kaksi-kuusi viikkoa vamman jälkeen; kun ne ovat näkyvissä, ne näkyvät radiolucent linjat ja voi olla aivokuoren paksuuntuminen. Rasitusmurtumien gold standard-kuvantaminen on luunkuvaus; rasitusmurtumat näkyvät 2-3 vuorokauden kuluessa vammasta.
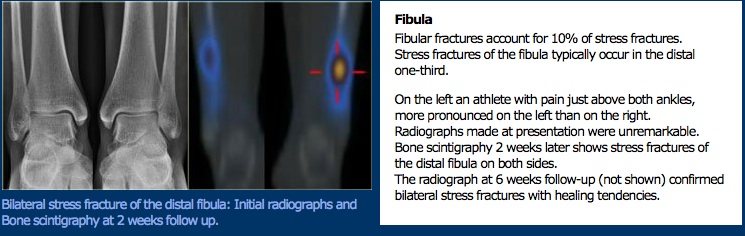
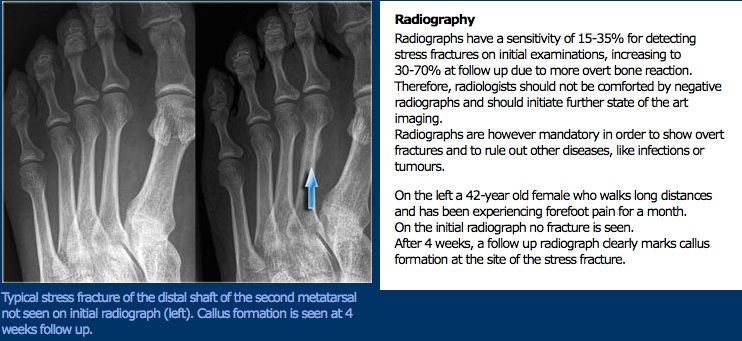
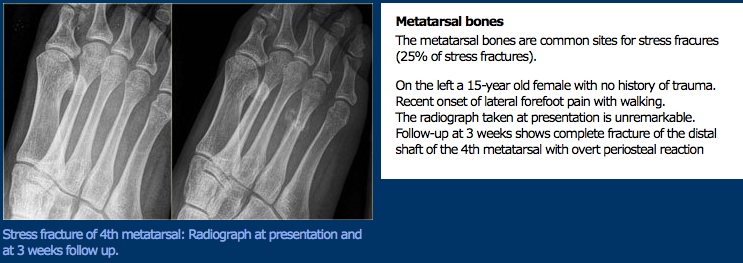
tutkimus
arvioitaessa aikuista, jolla on alaraajan rasitusmurtuma, perusteellinen historia on tärkeä.
rasitusmurtuman saaneen henkilön Keskeiset historialöydökset:
- painon aiheuttama kipu
- asteittainen alkaminen
- alkaa rasituskipuna, joka lopulta etenee kivuksi levossa ja yön aikana
viimeaikainen aktiivisuuden lisääntyminen (eli voimakas ja/tai korkea esiintymistiheys)
lääkärintarkastuksen aikana lääkäri haluaa ottaa käyttöön heikentymiseen perustuvan lähestymistavan. Arvioinnin tärkeitä näkökohtia ovat muun muassa asento-ja biomekaniikan havainnointi, kävelyanalyysi, jalkojen pituuspoikkeama, arkuus tunnustelulla ja liikerata. Potilaat, joilla on rasitusmurtumia tyypillisesti arkuus tunnustelu ja turvotus ympäröivissä pehmytkudoksissa. Mukaan Hatch et al 2007, aikana lääkärintarkastus voi olla tärkeää suorittaa kaikki seuraavat: neurologinen näyttö tunne, verisuonten tutkimus (kapillaari täyttö ja alaraajapulssit), tarkastaa ihon epämuodostuma, turvotus, tai ekkymoosi, ja liikerata määrittää, jos on suhteeton määrä kipua liikkeen.
navikulaaristen rasitusmurtumien osalta, jotka ovat yksi yleisimmistä jalkaterän rasitusmurtumatyypeistä, jalkaterän muotoa on pidetty riskitekijänä, mutta todisteet ovat epäjohdonmukaisia. Vammoja näyttää esiintyvän potilailla, joilla on pes planus, pes cavus ja normaalit jalat.
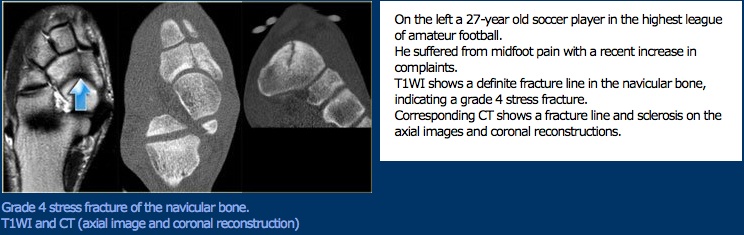
lääketieteellinen hoito
jalka-ja rasitusmurtumille on olemassa leikkaus-ja ei-operatiivinen hoitovaihtoehto. On useita tekijöitä, jotka vaikuttavat siihen, käytetäänkö leikkaus korjata rasitusmurtuma. Yksi tekijä on sijainti–alueen verisuonitus vaikuttaa siihen, kuinka hyvin rasitusmurtuma paranee. Brockwell et al tunnistaa alueita ”korkean riskin” kuten talus, navicular, medial malleolus, hallux sesamoids, ja pohja 5.jalkapöydän luun. Koska näitä alueita pidetään suurempana riskinä, leikkausta suositellaan ensimmäiseksi toimenpiteeksi. Jalkapöydillä on kuitenkin hyvä verenkierto, ja siten konservatiivisempi hoitomuoto on mahdollinen. Suosituksiin kuuluu rasitusmurtuman aiheuttaneen toiminnan täydellinen lopettaminen 4-8 viikoksi, ja painon kantavuus voidaan määrittää potilaan kiputason mukaan. Toisaalta mediaalisia malleolaarisia rasitusmurtumia pidetään suurena riskinä, koska on todennäköistä, että ne etenevät rasitusmurtumasta akuuttiin murtumaan. Näitä murtumia voidaan hoitaa avoimella leikkaus-ja sisäisellä kiinnityskirurgialla, joka johtaa nopeampaan toipumiseen kuin 6-8 kuukautta tarvitaan konservatiivisella hoidolla.
toinen stressimurtumien lääketieteellisessä hoidossa huomioitava tekijä on potilaan profiili. Joskus korkean tason urheilijoilla (väestöllä, joka on erityisen riski tämäntyyppiselle vammalle) leikkausta pidetään toivottavampana vaihtoehtona, koska normaalitoimintaan palaamisen aikataulu on lyhentynyt. Torg et al: n vuonna 2010 tekemässä systemaattisessa katsauksessa tutkijat eivät löytäneet merkittävää eroa kirurgisten toimenpiteiden ja konservatiivisen ei-painon kantamisen välillä valulla. Kuitenkin toinen tutkimus osoitti eroa keskimääräinen aika urheilijoiden palata urheiluun, konservatiivinen johto kuntoutus kestää keskimäärin 5,6 kuukautta, kun taas 3,8 kuukautta leikkauksen jälkeen. Samassa tutkimuksessa todettiin 86 prosentin onnistumisprosentti ei-syrjäytyneiden rasitusmurtumien parantumisessa valun ja painottoman laakerin avulla 6-8 viikon ajan. Torg-katsauksessa todettiin myös, että konservatiivinen hoito, johon sisältyy jonkinasteinen painolaakeri (joko painolaakeri levolla tai aktiivisuuden rajoittaminen), voi johtaa uudelleen loukkaantumiseen tai suoraanmurtumaan. Burne et al: n tutkimuksessa vuonna 2005 tutkijat päättelivät, että ”on rajallista näyttöä kirurgisten toimenpiteiden tukemisesta ensimmäisenä hoitolinjana.”Leikkauksessa on myös tärkeää ottaa huomioon rasitusmurtuman tyyppi ja se, onko se Syrjäytynyt, sirpaloitunut tai jos konservatiivista hoitoa on jo yritetty ja se on ollut tehotonta. Leikkaus koostuu tyypillisesti avoimesta pelkistyksestä, jossa on sisäinen kiinnitys ruuvilla, ja joskus myös luusiirrännäinen.
fysioterapian hallinta
Fysioterapiastrategioihin kuuluu potilaan koulutus ja ohjeistus aktiivisuuden muuttamiseen.
hoidon alussa luuhun kohdistuva epänormaali rasitus tulee vähentää normaalien fysiologisten rajojen tasolle, jolloin paraneminen on mahdollista. Tämä koostuu yleensä vähentynyt tai ei-paino laakeri 1-2 kuukautta, riippuen vakavuudesta murtuma. Vesiliikunta, pyöräily ja ylävartalon painoharjoittelu antavat sairastuneelle alaraajavammalle mahdollisuuden levätä samalla, kun potilas ylläpitää aerobista kuntoa. Kun teennäinen on kivuton ja selvitetty lääkäri, paino laakeri on otettava uudelleen käyttöön luun remodeling tapahtua. Täydellinen lepo voi estää luun paranemista oikein ja aiheuttaa lihasten surkastumista ja dekonditioning, ja olisi vältettävä. Käyttämällä kipua tai epämukavuutta ohjaavana tekijänä asianmukaisten toimintojen ja stressikuorman määrittämisessä potilas voi ylittää junan tai suorittaa muuta liikuntaa terveyden ylläpitämiseksi pitäen voimakkuuden alle sen, mikä aiheuttaa oireita. Kyynärsauvoja tai muita apuvälineitä voidaan määrätä painon laskemiseksi tai ontumisen korjaamiseksi. Alaraajojen linjaus on arvioitava, ja ortotiikkaa on käytettävä altistavien biomekaanisten tekijöiden korjaamiseksi. Suhteellisen levon ja aktiivisuuden muuttaminen on äärimmäisen tärkeää paranemisen kannalta. Progressiivinen lihasten vahvistaminen auttaa myös potilasta palaamaan turvallisesti normaaliin toimintaan, kun murtuma on parantunut, ja se voi olla avain uusiutumisen estämiseen.
Potilaskoulutus
potilaskoulutus auttaa potilasta määrittelemään rasitusmurtuman syyn ja välttämään sen uusiutumista. Juokseminen on usein rasitusmurtuman syy, ja yleensä se tapahtuu, kun harjoitusolosuhteet muuttuvat äkillisesti, erityisesti liikakilometrit.(todistustaso 2a) koulutuksen pitkäikäisyys (ympärivuotinen) korreloi myös. Siksi juoksijoiden on tärkeää arvioida harjoitusohjelmaansa ja muita tekijöitä, kuten jalkatyyppiä ja juoksupintaa. Toistuvia rasitusmurtumia koskeneessa tutkimuksessa 60% sairastuneista urheilijoista oli juoksijoita; 40%: lla heistä oli cavus-jalat, kun vertailuryhmässä loukkaantumattomia juoksijoita oli 13%. Koska mitkään prospektiiviset tiedot eivät osoita, että Cavus-jalkojen hoito vähentäisi loukkaantumisriskiä, voi olla hyödyllistä, että potilas yksinkertaisesti tietää jalkatyyppinsä ja korrelaationsa loukkaantumiseen henkilökohtaisen harjoittelun ohjauksessa. Vahvaa näyttöä juoksuvammojen ehkäisystä on vain harjoitusvirheiden hallitsemisesta, lähinnä kokonaiskilometrimäärien rajoittamisesta. Kohtalainen näyttö tunnistaa cavus jalat riskitekijä,ja heikompi näyttö tunnistaa jalan pituus ero. Ortotiikka voi vähentää rasitusmurtuman riskiä, mutta tutkimuksissa ei ole löydetty tunnistettavaa yhteyttä tiettyihin anatomisiin variaatioihin. Juoksijat voivat myös tehdä muutoksia askelpituuteen ja juoksuvauhtiin sääriluun rasitusmurtuman riskin pienentämiseksi pienentämällä rasitusmurtuman suuruutta. Mitä suurempi on ihmisen askelpituus ja mitä nopeampi Juoksunopeus, sitä suurempi on sääriluun rasituksen suuruus. Askelpituuden vähentäminen 10% ja juoksunopeuden vähentäminen 1 m/s (molemmat lisäävät askelmäärää mailia kohti) voivat auttaa juoksijoita pienentämään sääriluun rasitusmurtuman todennäköisyyttä. Juoksijoiden kärsivällisessä opetuksessa tulisi keskittyä liikakilometrien rajoittamiseen ja äkillisiin muutoksiin harjoitteluaikatauluissa. Yksilöllisiä harjoitusohjelmia suositellaan auttamaan jokaista potilasta sopeutumaan juoksemisen rasituksiin.
Bottom Line
riippumatta siitä, onko kyseessä juoksija vai ei, potilaan tulisi rasitusmurtuman estämiseksi lisätä asteittain liikunnan tiheyttä ja intensiteettiä sekä välttää äkillisiä harjoittelun lisäyksiä, jotka voivat musertaa luun kyvyn korjata kuormituksen vaikutuksesta. Fysioterapeutin tulee arvioida potilaan liikkeitä koko kineettisessä ketjussa, jotta voidaan määrittää heidän erityistarpeensa aktiivisuuden muuttamisessa.
resurssit
Mayo Clinicin tiedot Rasitusmurtumista
Juoksuohjeet
kliininen alaraja
Rasitusmurtumat ovat seurausta luuhun kohdistuvasta liikakuormituksesta, jota esiintyy toiminnan aikana. Ne ovat ehkäistävissä vähittäisillä muutoksilla liikuntaan ja suorittavaan aktiivisuuteen maltillisesti. Rasitusmurtumia hoidetaan yleensä painottomalla ja suhteellisella levolla. Uudet tutkimukset voivat antaa enemmän näyttöä tekijöistä, jotka voivat auttaa aiheuttamaan tai ehkäisemään rasitusmurtumia. Näitä osa-alueita ovat minimalistiset jalkineet, jalkojen anatomia ja harjoitusparametrit.
Note on Emerging Research:
äskettäin julkaistiin tutkimus kahdesta kokeneesta juoksijasta, jotka tekivät muutoksen minimalistisiin jalkineisiin ja saivat jalkapöydän rasitusmurtumia. Minimalististen tai paljasjalkineita simuloivien jalkineiden suosion kasvun vuoksi tämä on aihe, jossa tarvitaan lisätutkimusta, jotta voidaan selvittää tämän tyyppisen juoksukengän käytön mahdolliset riskit ja hyödyt.
- 1,0 1,1 Edwards WB, Taylor D, Rudolphi TJ, Gillette JC, Derrick TR. Juoksunopeuden vaikutukset rasitusmurtumamalliin. Kliininen Biomekaniikka. 2010;25:372-377.
- 2,0 2,1 2,2 2,3 2,4 2,5 Maffulli N, Longo UG, Denaro V. reisiluun kaulan Rasitusmurtumat. Operative Techniques in Sports Medicine. 2009;17:90-93.
- 3,0 3,1 Milner CE, Hamill J, Davis IS. Lonkan ja takajalkojen Kinematiikka Naisjuoksijoilla, joilla on ollut sääriluun rasitusmurtuma. Journal of Orthopaedic and Sports Physical Therapy. 2010;40(2):59-66.
- Bargfeldt C, Krogsgaard M, Rasmussen SW. Rasitusmurtuma yhdessä sääriluun avulsion kanssa maratoonarilla: tapausraportti. Scandinavian Journal of Medicine and Science in Sports. 2011;21:330-332.
- Queen RM, Abbey AN, Chuckpaiwong B, Nunley JN. Jalkapohjien Kuormitusvertailut naisten välillä, joilla on ollut toisen jalkapöydän rasitusmurtumia ja normaalit kontrollit. The American Journal of Sports Medicine. 2009;37(2):390-395.
- 6,0 6,1 Korpelainen R, Orava s, Karpakka J, Siira P, Hulkko A. urheilijoiden toistuvien Rasitusmurtumien riskitekijät. American Orthopaedic Society For Sports Medicine. 2001;29(3):304-310.
- 7,0 7,1 7,2 7,3 7,4 7,5 7,6 Tuan K, Wu s, Sennett B. Stressimurtumat urheilijoilla: riskitekijät, diagnoosi ja hallinta. Ortopedinen. 2004;27(6):583-586.
- 8,0 8,1 8,2 8,3 Bettcher s, Asplund C. Rasituskipu. Urheiluterapiaa Tänään. 2008;13(6):20-24.
- 9,0 9,1 9,2 9,3 9,4 Lassus J, Tulikoura I, Konttinen Y, Salo J, Santavirta S. alaraajavammat. Acta Orthop Scand 2002; 73 (3): 359-68.
- 10,0 10,1 Rosenthal MD, Moore JH, DeBerardino TM. Diagnoosi mediaalisesta Polvikivusta: epätyypillinen rasitusmurtuma polvinivelestä. Journal of Orthopaedic and Sports Physical Therapy. 2006;36(7):526-534.
- 11.0 11.1 Hatch R, Alsobrook J, Clugston J. Jalkapöydän murtumien diagnosointi ja hoito. Am Perhelääkäri 2007; 76 817-26.
- 12.0 12.1 Van der Velde G, Hsu W. Posterior tibial stress fracture: a report of three cases. J Manipulative Physiol Ther 1999; 22: 341-6.
- 13,0 13,1 13,2 13,3 13,4 Duran-Stanton a, Kirk K. ”Marssimurtumia” naissotilaan alokkaalla. Sotilaslääketiede. 2011;176(1):53-55. (Todistustaso 3a)
- Oddy M, Davies M. Navikulaarin Rasitusmurtumat. Oper Tech Sports Med 2009, 17: 115-8.
- Brockwell J, Yeung Y, Griffith JF. Jalkaterän ja nilkan rasitusmurtumat. Urheilu Med Arthrosc. 2009;17(3): 149-59
- Donley BG; Ilaslan H. mediaalisen malleoluksen Rasitusmurtumat. Jalka Nilkka Clin. 2009;14(2):187-204
- Torg JS, Moyer J, Gaughan JP, Boden B. Management of Tarsal Navicular Stress Furtures Conservative Versus Surgical Treatment: a Meta-Analysis. The American Journal of Sports Medicine. 2010;38(5):1048-1053
- Khan KM, Fuller PJ, Brukner PD, Kearney C, Burry HC. Navicular rasitusmurtuman konservatiivisen ja kirurgisen hoidon tulos urheilijoilla: kahdeksankymmentäkuusi tapausta, jotka on todistettu tietokonetomografialla. The American Journal of Sports Medicine. 1992;20(6):657-66
- 19,0 19,1 19,2 19,3 19,4 19,5 19,6 van den Bekerom MP, Kerkhoffs GM, van Dijk CN. Mediaalisten malleolaaristen rasitusmurtumien hoito. Operative Techniques in Sports Medicine. Huhtikuuta 2009;17(2): 106-111. (Level of Evidence 3b)
- 20,0 20,1 20,2 20,3 20,4 Fields KB, Sykes JC, Walker KM, Jackson JC. Juoksuvammojen ehkäisy. Current Sports Medicine Reports. Toukokuuta 2010; 9(3): 176-182. (Level of Evidence 2a)
- 21,0 21,1 Edwards WB, Taylor D, Rudolphi TJ, Gillette JC, Derrick TR. Askelpituuden ja ajokilometrien vaikutukset rasitusmurtumamalliin. Lääketiede ja tiede urheilussa ja liikunnassa. Joulukuuta 2009;41(12): 2177-2184. (Leven of Evidence 2b)
- 22.0 22.1 Tehen DS. Jalat, kengät ja vammat: staattinen ja dynaaminen jalkaterän asento. PowerPoint. 2011. (Todistustaso 3b)
- Giuliani J, Masini B, Alitz C, Owens BD. Avojaloin simuloivat jalkineet, jotka liittyvät jalkapöydän Rasitusvammaan 2 juoksijalla. Ortopedinen. 2011;34(7):320-323
Leave a Reply